疾病描述
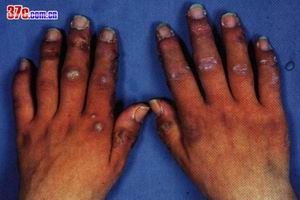 表現
表現的分類各有側重,未能統一,是因為
①這些血管炎病因大都不很清楚;
②臨床病理及血清學指標缺少特異性;
③不同器官以及器官的不同部位其病理表現並不完全一樣,且可能處於不同進展階段以至於組織活檢常為非特異表現或出現假陰性;
④每一種血管炎其具體臨床表現差異較大,嚴重程度不等;
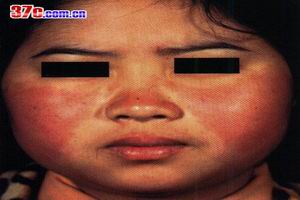 肺良性淋巴細胞血管炎
肺良性淋巴細胞血管炎此外,其他一些非血管炎性疾病如腫瘤、藥物毒副反應、心內膜炎等臨床表現類似肺良性淋巴細胞血管炎表現,這些因素給血管炎的臨床診斷和分類造成很大困難。美國風濕病學會1990年通過對807例患者的研究討論提出了7種原發性血管炎,如Wegener肉芽腫、Churg-Strauss綜合徵的分類標準。這些分類標準並不能包括這些原發性血管炎所有臨床病理表現,因而對具體血管炎患者的診斷並不總是十分合適。但這些標準為臨床醫師評價及描述這些血管炎的流行病學資料以及治療提供可比研究。
症狀體徵
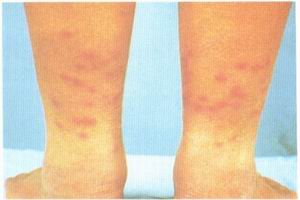 病症
病症2.各論
(1)影響大、中、小血管:
①顳動脈炎:又稱巨細胞動脈炎。其常見臨床表現包括頭痛、顳動脈區壓痛、肌痛、眼病、眩暈、痴呆以及腦血管意外;多見於60歲以上老年患者,女性多見。多伴貧血及血沉明顯升高,對小劑量皮質激素有效。顳動脈活檢可見淋巴細胞及巨細胞浸潤伴內膜增生及彈性層破壞,且病變多呈跳躍性分布。顳動脈炎常伴風濕性多肌痛表現如發熱、乏力、體重下降及近端肢帶肌無力及僵硬。此外,亦有報導顳動脈炎亦可累及其他血管如主動脈和肺動脈。因此,應將顳動脈炎視為全身性血管炎。
②多發性大動脈炎:又稱Takayasu病。主要累及主動脈及其分支,常引起無脈表現,有時又稱為無脈症。其病理多表現為巨噬細胞浸潤和肉芽腫形成,引起受累血管狹窄、堵塞和動脈瘤形成,從而產生髮熱、無脈、肢痛、腹痛、失明、腦血管意外、高血壓、心衰以及動脈瘤破裂等一系列臨床表現。病情活動時常伴血白細胞、血沉及C-反應蛋白升高。體檢時常可出現無脈或兩側橈動脈脈搏強度不等,在頸部或胸背腹部可聽到血管雜音,血管彩超及動脈造影可進一步明確診斷。肺動脈受累較常出現,有報導達50%,可伴肺動脈高壓,亦可出現顯著臨床表現,如咯血、胸痛等。有研究表明,即使在無肺部明顯症狀患者,其肺活檢及血管造影亦有肺動脈受累表現。
在活動期需予皮質激素及免疫抑制劑如環磷醯胺治療。動脈狹窄、堵塞和動脈瘤形成者需尋求血管外科治療的可能。國內有報導本病結核感染伴發率高,應注意排除結核感染可能,但不主張對所有患者均予抗結核治療。
病理生理
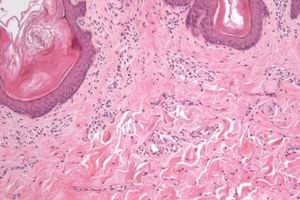 病理
病理1.C-ANCA(cytoplasmicstainingpatternofANCA)主要與中性粒細胞、單核細胞及未成熟巨噬細胞中初級顆粒中的蛋白酶3(proteinase3,PR3)結合。在酒精固定過程中,初級顆粒破裂,PR3釋放,因其電荷性不強,因此間接免疫螢光染色就表現為粗糙顆粒樣胞漿內染色類型。
2.P-ANCA(perinuclearstainingpatternofANCA),主要針對顆粒中絲氨酸蛋白酶如髓過氧化物酶(myeloperoxidase,MPO)、彈力蛋白酶、乳鐵蛋白等成分,這些成分多帶陽性電荷,在間接免疫螢光染色中,隨著顆粒破裂釋放,易與帶負電荷的細胞核結合,表現為核周型,P-ANCA即得名於此。現已發現,針對PR3的C-ANCA在許多活動性Wegener肉芽腫患者血清中皆可檢測到,且特異性較高,部分病人C-ANCA滴度與病情活動正相關。而針對MPO的P-ANCA在系統性壞死性血管炎包括Churg-Strauss綜合徵、顯微鏡下多血管炎以及特發性及藥物性腎小球腎炎中更常出現。而針對其他成分的不典型P-ANCA,則在許多疾病如炎症性腸病、炎症性肝病、結締組織病、慢性感染、HIV感染、類風濕關節炎中均可出現,甚至在一小部分正常人中亦可出現。有時在間接免疫螢光染色中ANA也可出現類似P-ANCA的染色表型,被誤認為P-ANCA陽性。因此,在評價P-ANCA陽性結果時,需結合其所針對的抗原以及臨床表現進行具體分析,很多情況下,不典型P-ANCA僅提示存在慢性炎症反應,對血管炎診斷並無特異性。
抗原大多數都是中性粒細胞在宿主防禦反應中用以殺菌成分。但何以會針對這些自身抗原產生免疫反應以及感染在其中起何作用目前尚不很清楚。確實反覆細菌感染可導致血管炎加重;而且血管炎患者鼻腔金葡菌帶菌狀態會導致血管炎復發。有證據表明複方新諾明對治療局限性Wegener肉芽腫是有效的,而且對多系統受累的患者可以減輕復發。
此外一些研究表明,致病性免疫複合物的形成及沉積也是血管炎症的重要原因之一。其他一些機制如內皮細胞直接受到感染、存在抗內皮細胞抗體以及HLA-依賴性T細胞介導的內皮細胞損傷也都參與肺良性淋巴細胞血管炎
的發病。由於內皮細胞反應類型差異、免疫病理機制不同以及血管性狀不一從而引起臨床不同的肺良性淋巴細胞血管炎。
診斷檢查
 診斷檢查
診斷檢查一般來說,應對有症狀且比較方便易取的部位進行活檢,對無症狀部位如肌肉、睪丸或神經進行盲檢陽性率較低。皮膚、肌肉、鼻黏膜及顳動脈活檢耐受性好,容易獲取。儘管對於確診某一血管炎皮膚活檢缺乏特異性,但結合臨床、實驗室及放射學表現,往往可以對血管炎作出診斷。睪丸受累不多見,且睪丸活檢需進行全麻,患者有時難以接受。若患者有神經病變臨床表現或肌電圖及神經傳導速度測定異常,則進行腓腸神經活檢很有幫助,但活檢常有下肢遠端局部感覺障礙後遺症。經皮腎活檢並不危險,但血管炎表現不多。其最常見的組織病理表現為局灶節段性壞死性腎小球腎炎。對於診斷肺血管炎,經支氣管鏡肺活檢陽性率不高,應行開胸活檢或胸腔鏡肺活檢。
對於懷疑肺良性淋巴細胞血管炎,卻無合適的活檢部位,應行血管造影。肺良性淋巴細胞血管炎血管造影典型表現為節段性動脈狹窄,有時出現囊樣動脈瘤樣擴張及閉塞。一般採用腹腔血管造影,有時儘管並無腹部表現血管造影亦可出現異常,在腎臟、肝臟以及腸系膜血管均可出現異常。血管造影出現囊樣動脈瘤表現病情多較嚴重。有效的治療可以逆轉血管造影異常。但血管造影特異性不高,很多肺良性淋巴細胞血管炎及繼發性血管炎均可引起類似血管造影異常,如結節性多動脈炎、韋格納肉芽腫、Churg-Strauss綜合徵、類風濕性關節炎及系統性紅斑狼瘡血管炎以及白塞綜合徵等。另外,其他一些疾病,如左房黏液瘤、細菌性心內膜炎、血栓性血小板減少性紫癜、腹部結核、動脈夾層、腫瘤、胰腺炎等均可引起血管造影異常。在巨細胞動脈炎、大動脈炎、Buerger病其血管造影有一定特點,受累血管分布不同且沒有囊樣動脈瘤表現。
實驗室檢查:
常出現正細胞性貧血、血小板增多、多克隆r球蛋白增高、白蛋白水平降低、ESR增快、CRP增高以及肝酶異常,這些均提示炎症急性相反應。
其他輔助檢查:
血管造影顯示管腔不規則,管腔狹窄與閉塞,管腔呈瘤樣擴張。心血管疾病的超聲診斷外,影像學中亦能發現血管壁增厚,管腔狹窄等病變。影像學中X線體層檢查亦能發現血管壁增厚,管腔狹窄等病變。影像學中磁共振檢查亦能發現血管壁增厚,管腔狹窄等病變。
鑑別診斷
 疾病鑑別
疾病鑑別2.腫瘤或結締組織病繼發血管炎當患者出現血管炎樣表現(尤其是以皮膚病變為主)時,如果同時伴有肝脾腫大、淋巴結腫大、細胞減少或外周血塗片異常時,應注意排除腫瘤繼發血管炎可能。淋巴瘤、白血病以及網狀內皮系統增生不良性腫瘤容易出現這種表現,而實體瘤相對少見。此外,一些結締組織病也可出現繼發血管炎表現,常見的有:類風濕性關節炎、乾燥綜合徵以及系統性紅斑狼瘡,需注意加以鑑別。
治療方案
 藥物治療
藥物治療血漿置換被推薦用於對細胞毒和免疫抑制藥物無反應的患者。該方法對Good-Pasture綜合徵療效肯定,尤其是伴有瀰漫性肺泡出血者,但對系統性血管炎療效不確定,尚須繼續積累資料觀察其療效。IVIG被試用於典型WG患者,但結果不一致。其他措施如針對特異性淋巴細胞亞群的人單克隆抗體被試用於對常規治療無效或不耐受的WG患者。在1組含6例WG患者的治療中,全部病例獲得緩解,但停藥後復發,再次用藥仍見效迅速。LYG激素和免疫抑制劑可試用,往往反應不佳,局限性病灶可放療或手術切除。
預後及預防
 加強鍛鍊
加強鍛鍊肺血管炎預後與不同疾病類型有關。
一般CSS、NSG、BG預後較好,WG經激素+CTX治療後存活明顯延長,但LYG治療有一定困難,預後差。
預防:
長期使用免疫抑制劑,需警惕肺部感染。
加強體育鍛鍊,增強抗病能力。
流行病學
肺血管炎在臨床並不常見,以結締組織病中較為多見以Wegener肉芽腫為例,至1967年各國文獻報導200例,北京協和醫院至1999年只發現20餘例,許多病種的患病率還不清楚。肺血管炎各年齡段均可發現,但一些具體病種有年齡、性別傾向。如過敏性紫癜以青年兒童多見;肉芽腫性血管炎以50~60歲中老年多見;而結締組織病繼發血管炎則以育齡期女性多見。Wegener肉芽腫、Churg-Strauss綜合徵男性患者占多數。
相關詞條
呼吸內科疾病
| 研究範圍及進展呼吸內科是研究呼吸系統疾病的學科。它是既古老又年輕的學科,說它古老是因為,自從人類認識疾病以來,呼吸系統疾病就一直是危害人類健康的常見病和多發病,八十年代中期的統計資料表明,呼吸系統疾病仍然是導致死亡的主要疾病。在死亡的順序上排列第二。現在我們來認識一下這些可怕的疾病吧? |
