簡介
 一氧化碳中毒
一氧化碳中毒一氧化碳(CO)是煤或木炭燃燒過程中產生的一種無色、無臭、無味、無刺激性的氣體,不容易被人所察覺。當空氣中一氧化碳濃度較高時,吸入人體的一氧化碳也相應增多,而將血液中的氧氣擠出體外,從而引起重要器官與組織缺氧,出現中樞神經系統、循環系統的中毒症狀。一氧化碳中毒常見於家庭居室通風差的情況下,在中國北方冬季為高發季節。
成因
引起一氧化碳中毒的原因是多種多樣的,一般來說,劣質煤燃燒、吸菸、汽車排放尾氣是一氧化碳氣體的主要來源:
 一氧化碳中毒
一氧化碳中毒1、北方居民冬季常見的用煤爐取暖時,由於煙囪阻塞,倒煙以及門窗緊閉所引起。
2、煤氣管道泄露也是常見原因之一。
3、使用炭爐火鍋吃涮肉時,木炭在燃燒不全時最易產生一氧化碳,再加上寒冷季節家裡多關門閉窗,室內通風不好,因此極易發生中毒。
4、居室無通氣設備、冶煉車間通風不好、發動機廢氣和火藥爆炸都含大量一氧化碳。
5、據測試,當汽車發動機在怠速空轉時,因為燃燒不充分,往往會產生含大量一氧化碳的廢氣;在運行中,油門過大,轉速超過每分鐘3000轉時,油與空氣之比超過了正常的1:12.5,油多空氣少,也會出現含一氧化碳極濃的廢氣;車輛啟動就開空調,也容易導致一氧化碳升高中毒。
6、化學工業合成氨、甲醇、丙酮等都要接觸一氧化碳,如果發生泄漏也會導致中毒。
中毒機理
 一氧化碳中毒
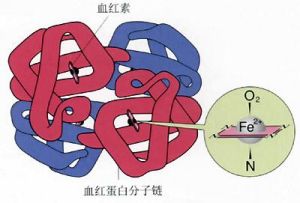
一氧化碳中毒一氧化碳經呼吸道吸入肺泡,可迅速透過肺泡壁進入血液循環,然後再穿透紅細胞壁,與紅細胞內的血紅蛋白結合,形成沒有攜帶氧能力的碳氧血紅蛋白。
一氧化碳與血紅蛋白的親和力約比氧和血紅蛋白的親和力大240倍,其解離又比氧合血紅蛋白慢3600倍。故一氧化碳一經吸入,即與氧爭奪血紅蛋白,使大部分血紅蛋白變成碳氧血紅蛋白,不但使血紅蛋白喪失攜帶氧的能力和作用,同時還能阻礙氧合血紅蛋白的解離,更加重組織缺氧。
高濃度的一氧化碳還能與細胞色素氧化酶中的二價鐵離子相結合,直接抑制細胞內呼吸造成內窒息。由於中樞神經系統和心肌對缺氧特別敏感,在受一氧化碳損害時也表現得最嚴重。
臨床表現
急性一氧化碳中毒的症狀輕重與空氣中的一氧化碳濃度,接觸時間長短、患者的健康情況有關,通常分為:
輕度中毒
 一氧化碳中毒
一氧化碳中毒正常情況下空氣中一氧化碳的濃度小於0.01%,當空氣中一氧化碳濃度達到0.04%-0.06%時,就可出現輕度中毒表現:頭痛、頭暈、頭脹、耳鳴、噁心、嘔吐、心悸、站立不穩,有短暫的意識模糊。
中度中毒
除上述症狀加重外,顏面潮紅,口唇呈櫻桃紅色,脈快多汗,步態蹣跚,嗜睡,甚至昏迷。
重度中毒
除昏迷外,主要表現有各種反射明顯減弱或消失,大小便失禁,四肢厥冷,口唇蒼白或紫紺,大汗,體溫升高,血壓下降,瞳孔縮小、不等大或擴大;呼吸淺表或出現潮式呼吸。可發生嚴重併發症,如腦水腫、肺水腫、心肌損害、休克、酸中毒及腎功能不全等。
遲發腦病
又稱神經精神後發症,急性一氧化碳中毒患者在意識障礙恢復後,經過約2—60天的“假愈期”,可出現下列臨床表現之一:
1、精神意識障礙:呈現痴呆狀態、譫妄狀態或去大腦皮質狀態;
2、錐體外系神經障礙:出現震顫麻痹綜合徵;
3、錐體系神經損害:如偏癱、病理反射陽性或小便失禁等;
4、大腦皮質局灶性功能障礙:如失語、失明等,或出現繼發性癲癇。
昏迷時間的長短,常表示缺氧的嚴重程度及急性一氧化碳中毒的預後及後遺症的嚴重程度。
中毒症狀
| 濃度 | 吸收時間與症狀 |
| 0.02% | 2-3小時有輕度頭疼 |
| 0.04% | 1-2小時有頭疼噁心,2.5-3小時後頭部出現疼痛 |
| 0.08% | 45分鐘出現頭痛、噁心、嘔吐,2小時失去知覺 |
| 0.16% | 20分鐘出現頭痛、噁心、嘔吐,2小時既能死亡 |
| 0.32% | 5-10分鐘出現頭痛,30分鐘既能死亡 |
| 0.60% | 1-2分鐘出現頭痛,10-15分鐘既能死亡 |
| 1.28% | 1-3分鐘間死亡 |
允許工作時間
不同一氧化碳濃度時的允許工作時間
在下述限制工作時間作業時,兩次作業時間必須間隔2小時以上。 允許正常工作的CO濃度<30毫克/米3,在以PPM為測量單位時,則應為:在<24PPM時,可進行正常工作。
| CO濃度(毫克/立方米) | 工作時間 |
| ≦30 | 可正常工作 |
| 50 | 工作時間不超過一小時 |
| 100 | 工作時間不超過0.5小時 |
| 200 | 工作時間不超過15分鐘 |
檢查化驗
血中碳氧血紅蛋白測定
正常人血液中碳氧血紅蛋白含量可達5%—10%,其中有少量來自內源性一氧化碳約,輕度一氧化碳中毒者血中碳氧血紅蛋白可高於10%;中度中毒者可高於30%;嚴重中毒時可高於50%。一氧化碳接觸8小時後碳氧血紅蛋白即可降至正常,且與臨床症狀間可不呈平行關係。
腦電圖
據報導,54%—97%的急性一氧化碳中毒患者可以發現異常腦電圖,表現為低波幅慢波增多,一般以額部及顳部的θ波及δ波多見,常與臨床上的意識障礙有關。有些昏迷患者還可出現特殊的三相波,類似肝昏迷時的波型,假性陣發性棘慢波或表現為慢的棘波和慢波,但與陣發性癲癇樣放電不同,部分急性一氧化碳中毒患者後期出現智慧型障礙,腦電圖的異常可長期存在。
大腦誘發電位檢查
 一氧化碳中毒
一氧化碳中毒一氧化碳中毒的急性期及遲發腦病者,可見視覺誘發電位VEP100潛時延長,異常率分別為50%和68%,恢復期則可分別降至5%及22%。正中神經體感誘發電位(SEP)檢查見N32等中長潛時成分選擇性受損,兩類患者的異常率皆超過70%並隨意識好轉而恢復。腦幹聽覺誘發電位(BAEP)的異常與意識障礙的程度密切相關,與中毒病情的結局相平行。三種大腦誘發電位如能同時採用,常可提高異常的檢出率。在遲發腦病假愈期中對患者進行動態觀察,如發現大腦誘發電位再次出現異常,雖無症狀亦常預示有發生遲發腦病的可能。對急性一氧化碳中毒患者恢復意識後進行事件相關電位(P300)研究發現,1/3以上患者P300潛時明顯延長,且與神經行為學測試中,反映大腦認知記憶和運動反應速度的指標異常有顯著的相關性。
腦影像學檢查
急性期顱腦CT檢查主要異常為雙側大腦皮質下白質及蒼白球或內囊出現大致對稱的密度減低區,後期可見腦室擴大或腦溝增寬,異常率分別為41.2%和87.5%。腦CT無異常者預後較好,有CT異常者其昏迷時間大都超過48小時,但遲發腦病早期並無CT改變。上述CT異常一般在遲發腦病症狀出現2周后方可查見,故不如腦誘發電位及腦電圖敏感。急性期CT已顯示大腦皮質持下白質異常的患者,其恢復遠較遲發腦病有白質異常者為差,提示兩類患者的白質病理改變不同。前者可能兼有髓鞘及軸索的損傷,後者可能多僅為髓鞘的脫失。
MRI在顯示一氧化碳中毒腦部病變方面優於CT,二者皆有利於與腦部其他疾病的鑑別診斷。
血尿腦脊液常規化驗
周圍血紅細胞總數、白細胞總數及中性粒細胞增高,重度中毒時白細胞高於18×109 /L者預後嚴重,1/5的患者可出現尿糖,40%的患者尿蛋白者陽性,腦脊液壓力及常規多數正常。
血液生化檢查
血清ALT活性及非蛋白氮一過性升高,乳酸鹽及乳酸脫氫酶活性於急性中毒後即增高,血清AST活性於早期亦開始增高,24小時升至最高值,如超過正常值3倍時,常提示病情嚴重或有合併症存在。
合併橫紋肌溶解症時,血中肌酸磷酸激酶(CPK)活性明顯增高,血氣檢查可見血氧分壓降低,血氧飽和度可正常血。pH降低或正常血中二氧化碳分壓常有代償性下降,血鉀可降低。
心電圖
部分患者可出現ST-T改變,亦可見到室性期前收縮、傳導阻滯或一過性竇性心動過速。
診斷原則
根據一氧化碳接觸史,突然昏倒,皮膚黏膜呈櫻桃紅色,診斷一般即可確立。
病史詢問有困難時,應與腦血管意外、腦膜炎、糖尿病酮症酸中毒相鑑別。血中HbCO的測定有診斷價值。
治療措施
一般處理
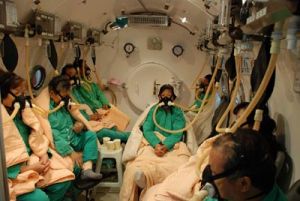 高壓氧治療
高壓氧治療1、呼吸新鮮空氣;
2、保溫;
3、吸氧,儘早給予高壓氧治療,因為高壓氧除可以降低碳氧血紅蛋白的半衰期,增加一氧化碳排出和清除組織中殘留的一氧化碳外,還能增加氧的溶解量,降低腦水腫和解除細胞色素化酶的抑制;
4、呼吸微弱或停止呼吸的患者,必須立即進行人工呼吸;必要時,可用冬眠療法;
5、病情嚴重者,可先放血後,再輸血。
防治腦水腫
輸入甘露醇或者高滲葡萄糖。
支持療法
補充能量及維生素等。
家庭救護
 一氧化碳中毒
一氧化碳中毒當發現或懷疑有人為一氧化碳中毒時,應立即採取下述措施:
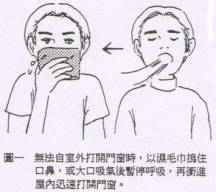
1、立即打開門窗通風,迅速將患有轉移至空氣新鮮流通處,臥床休息,保持安靜並注意保暖。
2、確保呼吸道通暢,對神志不清者應將頭部偏向一側,以防嘔吐物吸入呼吸道引直窒息。
3、頭置冰袋以減輕腦水腫,對有昏迷或抽搐者,可在頭部置冰袋,以減輕腦水腫。
4、迅速送往有高壓氧治療條件的醫院。
5、觀察病人變化,對輕度中毒者,經數小時的通風觀察後即可恢復,對中、重度中毒應儘快向急救中心呼救。在轉送醫院的途中,一定要嚴密監測中毒者的神志、面色、呼吸、心率、血壓等病情變化。
預防方法
20世紀中期後,城市內燃氣熱水器和用燃氣煮飯已相當普遍;農村大部分家庭用煤或蜂窩煤爐做飯、取暖,一氧化碳(煤氣)中毒時有發生,因此對付一氧化碳中毒最好的辦法是預防:
1、熱水器或煤氣不應放置於家人活動的房間內;
2、宜經常保持室內良好的通風狀況,尤其是在冬天、雨天;
3、應注意熱水器或煤氣正確的使用方法及保養,並隨時注意是否呈完全燃燒狀態。若產生紅色火焰則呈不完全燃燒的現象較多,若產生藍色火焰則大部分為完全燃燒;
 一氧化碳中毒
一氧化碳中毒4、煤氣具應放在不燃燒材料上面,周圍切勿放置易燃品;
5、自動點火的煤氣具連續未點燃時,應稍等片刻,讓已流出的煤氣放散後再點火;
6、使用煤氣具有前應聞聞煤氣味,確定是否漏氣;
8、注意檢查連線煤氣具的橡皮管是否鬆脫、老化、破裂、蟲咬;
9、居室內火爐要安裝煙囪,煙囪結構要嚴密和通風良好;
10、吃火鍋用木炭時,一定要注意室內通風以防一氧化碳中毒。
11、空調車應注意檢查排氣系統是否有漏氣處,若發現有向車廂內逸漏廢氣處,應及時排除。空調車在停駛時,不要過久地開放空調機;即使是在行駛中,也應經常打開1~2扇車窗,讓車內外空氣產生對流。駕駛或乘坐空調車如感到頭暈、發沈、四肢無力時,應及時開窗呼吸新鮮空氣,並且在排除暈車和其他病因的前提下,應考慮到有可能是一氧化碳中毒。此時應停車,下車休息片刻,待身體恢復正常後再駕車。太冷的冬天和太熱的夏天,千萬不要開著空調在車內睡覺和談話。
飲食保健
一氧化碳中毒吃哪些食物對身體好:宜食清淡、易消化的飲食,要高蛋白及含維生素C、B族及維生素E的蔬菜與水果、茶、綠豆粥、錢粥、雞粥、瘦肉湯等,對身體恢復頗為有益,待恢復後,即可改成普食。併發症
並發肺炎和腦水腫心臟病等等
事件報導
2012年,英國利茲大學的研究團隊研究發現,即使是堵車時產生的少量一氧化碳,也會擾亂人的心跳節奏,從而使人中毒。這是因為堵車產生的一氧化碳量會影響心跳的速度,這些氣體使心臟“鈉通道”長時間打開,而這個通道對控制心跳速度“尤其重要”。“鈉通道”過長時間打開會使得心跳節奏紊亂,嚴重的還可能導致心律失常,給人帶來生命危險。
利茲大學研究團隊通過實驗研究出了一種可以使人體在遇到一氧化碳氣體時“鈉通道”打開時間縮短的藥物。這一測試的成功,或許能幫助人類找到一氧化碳中毒的“解藥”。但這種藥物還需要臨床測試,不過這已經是一個“很好的開始”。英國心臟疾病基金會對此項研究給予積極肯定,稱是一個“有前途的研究”。權威的《美國呼吸道與危重症監護醫學雜誌》也發表文章證實,有可以緩解一氧化碳中毒的“解藥”。
呼吸內科疾病
| 研究範圍及進展呼吸內科是研究呼吸系統疾病的學科。它是既古老又年輕的學科,說它古老是因為,自從人類認識疾病以來,呼吸系統疾病就一直是危害人類健康的常見病和多發病,八十年代中期的統計資料表明,呼吸系統疾病仍然是導致死亡的主要疾病。在死亡的順序上排列第二。現在我們來認識一下這些可怕的疾病吧? |