疾病描述
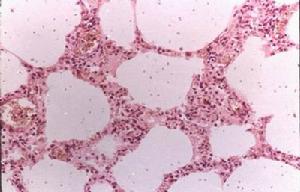 肺部感染多重肺部感染(multiplemicrobialpulmonaryinfections)指兩種以上(含兩種)病原微生物的肺部感染。近年來在重症醫院內肺炎和免疫抑制患者肺炎中不同類型病原體(如細菌與真菌、細菌與病毒、真菌或原蟲與病毒)的多重感染趨於增加。多重感染嚴格地說,指多種病原體均是作為原發性的,且是同時發生的感染,不包括一種病原體原發感染和繼發另一種病原體感染。二重感染(superinfection)是廣譜抗生素套用,特別是不合理套用引起的併發症,不屬於多重感染,但在臨床大多數情況下原發感染菌並未殺滅或很難斷定原發感染菌已經殺滅。所以從發病過程或發病機制來說繼發感染和抗菌治療並發二重感染不是嚴格意義上的多重感染,但從兩種或兩種以上病原體同時存在和治療目標來看,它們都可以視為是廣義上的多重感染。
肺部感染多重肺部感染(multiplemicrobialpulmonaryinfections)指兩種以上(含兩種)病原微生物的肺部感染。近年來在重症醫院內肺炎和免疫抑制患者肺炎中不同類型病原體(如細菌與真菌、細菌與病毒、真菌或原蟲與病毒)的多重感染趨於增加。多重感染嚴格地說,指多種病原體均是作為原發性的,且是同時發生的感染,不包括一種病原體原發感染和繼發另一種病原體感染。二重感染(superinfection)是廣譜抗生素套用,特別是不合理套用引起的併發症,不屬於多重感染,但在臨床大多數情況下原發感染菌並未殺滅或很難斷定原發感染菌已經殺滅。所以從發病過程或發病機制來說繼發感染和抗菌治療並發二重感染不是嚴格意義上的多重感染,但從兩種或兩種以上病原體同時存在和治療目標來看,它們都可以視為是廣義上的多重感染。疾病病因
 肺部感染透視多重肺部感染的病原譜可以是任何不同類型病原體或同一類型中不同種(屬)病原體的同時感染,比較常見的病原體組合為:
肺部感染透視多重肺部感染的病原譜可以是任何不同類型病原體或同一類型中不同種(屬)病原體的同時感染,比較常見的病原體組合為:
1.複數細菌感染兩種或多種需氧菌(包括革蘭陽性和革蘭陰性、兩種革蘭陰性桿菌或兩種革蘭陽性球菌)、需氧菌與厭氧菌、分枝桿菌與普通細菌合併感染。
2.細菌加真菌感染任何細菌和真菌合併感染,以需氧菌與條件致病菌如念珠菌、麴黴菌最常見。
3.細菌加原蟲感染以卡氏肺孢子蟲合併細菌感染為常見。
4.細菌加病毒感染常見呼吸道病毒感染繼發細菌感染。在免疫抑制患者常見有細菌與巨細胞病毒的合併感染。病理生理
 感染前後比較
感染前後比較1.臨床疾病譜多重感染常見於吸入性肺炎和肺膿腫、支氣管擴張症、醫院內肺炎特別是呼吸機相關性肺炎、免疫受損害宿主肺炎和其他各種重症肺炎。
2.危險因素老年、基礎疾病(慢性氣道疾病、糖尿病、腎衰竭、心功能不全等)、意識障礙、酒精中毒、營養不良、免疫抑制、機械通氣和其他侵襲性診療技術(如纖支鏡檢查)、先期抗生素治療、潛伏感染或某些地方性流行性感染性疾病疫源地居留或特殊環境暴露、終末期疾病、長期住院特別住ICU等都可以是多重肺部感染髮病的危險因素。
診斷檢查
 透視檢查診斷:多重肺部感染儘管臨床上相當常見,但確診甚為困難,一是因為某些病原體如病毒等實驗室診斷技術不能適應臨床需要;二是由於下呼吸道標本採集困難,上呼吸道和口腔存在大量定植菌,而在長期住院或抗菌治療過程中其菌群經常變化,經口咳痰標本易遭污染,培養有多種細菌生長不表示真正存在多重感染,相反培養無菌生長或單一細菌生長並不能排除多重感染。
透視檢查診斷:多重肺部感染儘管臨床上相當常見,但確診甚為困難,一是因為某些病原體如病毒等實驗室診斷技術不能適應臨床需要;二是由於下呼吸道標本採集困難,上呼吸道和口腔存在大量定植菌,而在長期住院或抗菌治療過程中其菌群經常變化,經口咳痰標本易遭污染,培養有多種細菌生長不表示真正存在多重感染,相反培養無菌生長或單一細菌生長並不能排除多重感染。臨床上凡有上述好發多重感染的病種和危險因素或者中重度肺部感染經規範的抗生素治療無效的患者都應該提高警覺,考慮到多重感染的可能。肺膿腫和支氣管擴張症常見厭氧菌和需氧菌混合感染,如果臨床症狀典型,便可按多重感染處理。在其他類型肺炎其多重感染包括二重感染的診斷需要確切的病原學證據。血液和胸液標本培養結果最具診斷價值,下呼吸道防污染或支氣管肺泡灌洗標本需要結合定量培養。咳痰經過篩選,取合格標本培養,若兩種或兩種以上細菌是優勢生長均達到106CFUml,有重要參考價值。條件致
 多重肺部感染
多重肺部感染病性真菌亦需從下呼吸道套用防污染技術進行採樣,口痰標本培養結果無意義。病毒檢測因培養困難,血清免疫學和分子生物學技術有參考價值。病理組織學檢查對銅綠假單胞菌肺炎和某些特殊病原體感染(真菌、卡氏肺孢子蟲、分枝桿菌)結合特殊染色有重要診斷價值。
實驗室檢查:咳痰經過篩選,取合格標本培養,若兩種或兩種以上細菌是優勢生長均達到106CFUml,有重要參考價值。
其他輔助檢查:X線病變範圍更廣泛,壞死性肺炎更常見。
治療方案
 多重肺部感染治療多重肺部感染治療的基本要點是針對各病原體採用抗微生物化療藥物聯合,困難在於病原體診斷缺乏或不確切。如果考慮複數菌感染,則套用兩種抗生素聯合,懷疑厭氧菌對聯合具有抗厭氧菌作用的藥物(青黴素、林可黴素、甲硝唑等)作為經驗性治療一般是可以接受的。重症社區獲得性肺炎經驗性治療要求覆蓋軍團菌和耐青黴素肺炎鏈球菌;重症醫院獲得性肺炎經驗性治療要求覆蓋多耐藥革蘭陰性桿菌如銅綠假單胞菌、不動桿菌和耐甲氧西林金黃色葡萄球菌(MRSA)等,在這些情況下,廣譜聯合治療方案,雖然在一定意義上是基於此類重症感染有可能為多重感染,但主要是為防止覆蓋面過窄而遺漏主要病原體,避免最初經驗性治療不力,影響預後。至於特殊病原體,倘無病原體診斷就採取經驗性治療是不可取的。臨床上頗多流行的一種用藥方法,即在重症感染套用廣譜抗生素特別是聯合類固醇激素時,最初經驗性治療方案便加用抗真菌藥物作為預防性化療,目前缺乏足夠的支持證據。結核病未確診或確診結核病經抗結核治療效果不佳,有些醫生習慣套用抗結核藥物和抗菌藥物聯合,或者加用喹諾酮類,認為後者既有抗菌作用,又可治療結核病,導致喹諾酮濫用,可以視為是目前治療上的一大誤區。所以多重感染抗菌治療的基礎是病原學診斷,方法是聯合用藥。
多重肺部感染治療多重肺部感染治療的基本要點是針對各病原體採用抗微生物化療藥物聯合,困難在於病原體診斷缺乏或不確切。如果考慮複數菌感染,則套用兩種抗生素聯合,懷疑厭氧菌對聯合具有抗厭氧菌作用的藥物(青黴素、林可黴素、甲硝唑等)作為經驗性治療一般是可以接受的。重症社區獲得性肺炎經驗性治療要求覆蓋軍團菌和耐青黴素肺炎鏈球菌;重症醫院獲得性肺炎經驗性治療要求覆蓋多耐藥革蘭陰性桿菌如銅綠假單胞菌、不動桿菌和耐甲氧西林金黃色葡萄球菌(MRSA)等,在這些情況下,廣譜聯合治療方案,雖然在一定意義上是基於此類重症感染有可能為多重感染,但主要是為防止覆蓋面過窄而遺漏主要病原體,避免最初經驗性治療不力,影響預後。至於特殊病原體,倘無病原體診斷就採取經驗性治療是不可取的。臨床上頗多流行的一種用藥方法,即在重症感染套用廣譜抗生素特別是聯合類固醇激素時,最初經驗性治療方案便加用抗真菌藥物作為預防性化療,目前缺乏足夠的支持證據。結核病未確診或確診結核病經抗結核治療效果不佳,有些醫生習慣套用抗結核藥物和抗菌藥物聯合,或者加用喹諾酮類,認為後者既有抗菌作用,又可治療結核病,導致喹諾酮濫用,可以視為是目前治療上的一大誤區。所以多重感染抗菌治療的基礎是病原學診斷,方法是聯合用藥。預後及預防
預後:老年人患有多重肺部感染,預後不良。
預防:針對病原體應積極治療,在治療期間療效不理想應及早作藥敏試驗。然後選擇敏感藥物進行治療。
流行病學
 流行病學國內報導70例有可靠病原學證據的重症醫院內肺炎,多重感染占48.8%,其分布革蘭陽性球菌加革蘭陰性桿菌占11.4%,兩種革蘭陰性桿菌占21.4%,革蘭陰性桿菌加真菌占7.1%,革蘭陰性桿菌加革蘭陽性球菌加真菌1.0%。我們另對80例非AIDS免疫抑制患者肺部感染病原學分析表明,45例細菌性感染中多重感染占13.3%(6/45);35例特殊病原體感染(真菌9例,結核23例,卡氏肺孢子蟲3例)中2例為結核和麴黴菌多重感染(5.7%),兩組合計多重感染占10%。Robin等統計100例腫瘤和51例骨移植患者的“肺炎綜合徵"中感染占72.2%。多重感染占9.9%,有報導惡性血液系統腫瘤患者致死性敗血症多重病原體感染1.2%~22%不等。
流行病學國內報導70例有可靠病原學證據的重症醫院內肺炎,多重感染占48.8%,其分布革蘭陽性球菌加革蘭陰性桿菌占11.4%,兩種革蘭陰性桿菌占21.4%,革蘭陰性桿菌加真菌占7.1%,革蘭陰性桿菌加革蘭陽性球菌加真菌1.0%。我們另對80例非AIDS免疫抑制患者肺部感染病原學分析表明,45例細菌性感染中多重感染占13.3%(6/45);35例特殊病原體感染(真菌9例,結核23例,卡氏肺孢子蟲3例)中2例為結核和麴黴菌多重感染(5.7%),兩組合計多重感染占10%。Robin等統計100例腫瘤和51例骨移植患者的“肺炎綜合徵"中感染占72.2%。多重感染占9.9%,有報導惡性血液系統腫瘤患者致死性敗血症多重病原體感染1.2%~22%不等。相關詞條
呼吸內科疾病
| 研究範圍及進展呼吸內科是研究呼吸系統疾病的學科。它是既古老又年輕的學科,說它古老是因為,自從人類認識疾病以來,呼吸系統疾病就一直是危害人類健康的常見病和多發病,八十年代中期的統計資料表明,呼吸系統疾病仍然是導致死亡的主要疾病。在死亡的順序上排列第二。現在我們來認識一下這些可怕的疾病吧? |
 肺部感染
肺部感染 肺部感染透視
肺部感染透視 感染前後比較
感染前後比較 透視檢查
透視檢查 多重肺部感染
多重肺部感染 多重肺部感染治療
多重肺部感染治療 流行病學
流行病學