疾病概述
 高血壓腦病
高血壓腦病抽搐發作是高血壓腦病的常見症狀,表現為全身性或局限性抽搐。嚴重時形成癲癇持續狀態。抽搐的出現,是在持續性顱內高壓的作用下,腦組織局灶性壞死,腦神經異常發電所引起的。
高血壓腦病眼底檢查,可見視乳頭水腫,或伴有靜脈迂曲、變細如銀絲樣,或有動靜脈交叉,視網膜有點狀滲出。腰穿腦脊液檢查,可見壓力增高,蛋白質含量增加,或含有少量的紅細胞及白細胞。
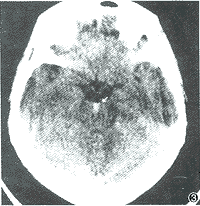
高血壓腦病作CT檢查多無異常表現,或顯示腦水腫,這是與腦出血鑑別的依據之一。
高血壓腦病的發病機制,尚不十分清楚,大多認為是因血壓突然急劇升高,腦動脈自身調節紊亂所引起的。在正常情況下,血壓升高,腦小動脈舒張,以保證腦內血液供應,使顱內壓維持在正常範圍內。但當血壓急劇升高時,這種調節功能失調,腦小動脈發生持續而強烈的收縮後,繼之出現被動和強制性舒張,腦部過度灌注而發生腦水腫,顱內壓升高而產生一系列症狀。
高血壓腦病是高血壓的一種嚴重併發症,若搶救不及時,常因顱內壓持續升高,腦組織受損不可逆轉,或因腦疝形成而死亡,因此,要嚴密觀察病情,預防高血壓腦病的發生。一旦發生,應積極搶救治療。
病因病理
見於各種原因引起的高血壓患者,如急性或慢性腎小球腎炎、原發性或噁心高血壓、子癇、鉛中毒、柯興綜合徵、嗜鉻細胞瘤、醛固酮增高症等。
發病機理不表,有兩種學說:①腦血管過度調節或腦小動脈痙攣學說:動脈壓極度增高,腦小動脈痙攣,使流入腦毛細血管的血流量減少,導致腦缺血,毛細血管滲透性增高和破裂。②腦血管自動調節崩潰學說:即血壓達到一定上限時,自動調節機理破壞,結果腦血流量增加,血漿滲出增高和發生毛細血管壞死,點狀出血與腦水腫。
臨床表現
 高血壓腦病
高血壓腦病一、動脈壓升高:原來血壓已高者,在起病前,再度增高,舒張壓達16Kpa以上,平均動脈壓常在20.0~26.7kpa之間。
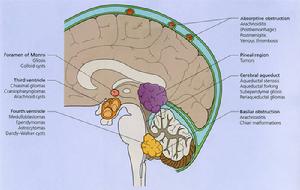
二、顱內壓增高:由腦水腫引起。患者劇烈頭痛,噴射性嘔吐,視乳頭水腫,視網膜動脈痙攣並有火焰樣出血和動脈痙攣以及絨毛狀滲出物。
三、意識障礙:可表現為嗜睡及至昏迷,精神錯亂亦有發生。
四、癲癇發作:可為全身性局限性發作,有的出現癲癇連續狀態。
五、陣發性呼吸困難:由於呼吸中樞血管痙攣,局部缺血及酸中毒所引起。
實驗室檢查可見腦脊液壓力增高(診斷已明確時禁作),細胞和蛋白含量也可增高。腦電圖可見彌散慢波或/和癲癇性放電。顱腦CT掃描可見因腦水腫所致的瀰漫性的白質密度降低。
七、頭痛:常是高血壓腦病的早期症狀,多數為全頭痛或額杭部疼痛明顯,咳嗽、活動用力時頭痛明顯,伴有噁心、嘔吐。當血壓下降後頭痛可得以緩解。
八、腦水腫症狀:大多數病人具有頭痛、抽搐和意識障礙三大特徵,謂之為高血壓腦病三聯征。
臨床檢查
 高血壓腦病
高血壓腦病 要突出重點,即根據問診材料考慮到最大可能的某種或某幾種疾病後,首先加以檢查,以求儘快肯定或否定某些診斷。
在明確頭痛病因後,有時還需要進一步的檢查,這是由於:①頭痛原因可能不止一個,如偏頭痛患者易患高血壓;腦外傷後頭痛除神經衰弱表現外,還可合併有其他類型的甚至顱內併發症的頭痛。②一種頭痛的病因可繼發另一種病因的頭痛。如副鼻竇炎可誘發眶上神經痛,中耳炎可繼發顱內膿腫等。在臨床中均應提高警惕。
一、首先,應著重了解頭痛本身的特點:如頭痛的起因、病程、發生的時間、部位、性質、程度以及加重和減輕的原因等,這樣可對病因提供某些線索或診斷的方向。如表淺的針刺樣銳痛多系顱表神經痛,一側的搏動性痛或脹痛系血管性痛,而頸枕部、額頂部等處的緊縮痛、困痛則系肌收縮性頭痛等。其中,弄清頭痛究竟是發作性的(有完全不痛的間歇期)還是持續性的(可有時輕有時重)尤為重要,因為一旦明確為發作性頭痛,如果同時再了解發作的誘因,可以大大縮小探索病因的範圍,儘快找出診斷的方向。如:①因頭位、體位改變誘發的發作性頭痛:可有低顱壓綜合症、短暫性腦缺血發作、頸性偏頭痛、低血壓、顱內腫物特別是腦室系統腫物等。②晨起或夜間有頭痛發作者:可有高血壓(久臥後腦部血管擴張)、早期顱內壓增高(久臥後靜脈回流欠佳)、心機能不全(同前)和前額竇炎(平臥後引流不佳)、癲癇等。③和情緒、勞累等有關或誘因不明者:可有偏頭痛、叢集性頭痛、癲癇、癔病等。④受寒或受傷後短暫的銳痛發作:多為神經痛。
二、其次,要了解與頭痛同時伴發的症狀,也即各種原發病的應有症狀。
三、對非初次發病者:還應詢問既往的診斷、治療和療效,以供參考。
四、對本病可進行的檢查方法有:
1、眼底檢查
可見不同程度的高血壓性眼底,視網膜動脈痙攣、甚至視網膜有出血、滲出物和視乳頭水腫。
2、腦脊液檢查
壓力常顯著增高,有少數紅細胞或蛋白質輕度升高。
3、CT檢查
如出現瀰漫性慢波,提示腦組織水腫。診斷的主要依據是:①血壓突然升高,伴嚴重頭痛,意識障礙。且往往有抽搐或其他短暫的神經系統局灶症狀、眼底改變等,其中血壓突然增高,嚴重頭痛與意識障礙是本症必不可少的症狀,這是確立診斷的重要線索和依據;②經積極降壓治療後,症狀可迅速好轉或大部分緩解;③可以排除以下疾病:高血壓性腦出血:雖也有血壓顯著增高、嘔吐、昏迷和偏癱,但一旦昏迷後,經降壓治療後症狀卻常常不能逆轉,甚至死亡。
治療方法
 高血壓腦病
高血壓腦病(一)硝普鈉30~100mg加入5%葡萄糖液500ml中,緩慢靜滴,以血壓調節滴速。
(二)25%硫酸鎂10ml,深部肌注或用5%葡萄糖20ml稀釋後緩慢靜注。
(三)利血平1~2mg肌注,1~2次/d,本藥起效慢而平穩,適於快速降壓後,維持血壓套用。
(五)阿方那特500mg加入500ml液體中靜滴,開始每分鐘側血壓一次,根據血壓調節滴速(約2~3ml/分)。
(六)氯甲苯噻嗪(低壓唑)200~300mg,15~30秒內靜脈注完。必要時2小時後再注射一次,並可與連尿聯合套用,以防鈉、水瀦留。
(七)溴化六甲雙胺50mg加入500ml液體中靜滴,開始2分鐘測血壓一次,依血壓調節滴速。
(八)漢防已甲素50mg用25%葡萄糖液20~40ml稀釋後靜注,2次/d。
二、降低顱內壓,消除腦水腫,見前“腦出血”一節。
三、控制癲癇:見13章“癲癇”一節。
四、病因治療:
症狀控制後,有腎功能衰竭者可行透析治療,妊娠毒血症者應引產等。
鑑別
臨床上高血壓腦病的臨床表現需多種疾病有相似之處,當鑑別有困難時,可輔以其它的檢查方法進行鑑別:
(1)腰穿腦脊液呈血性改變可確定診斷;
(2)蛛網膜下腔出血:與高血壓腦病一樣,也可有突發的劇烈頭痛、嘔吐、腦膜刺激症狀,部分患者也可有血壓增高。意識障礙通常較輕,極少出現偏癱,且腦脊液呈均勻血性等特點,可與高血壓病鑑別;
(3)顱內占位性病變:雖有嚴重頭痛,但為緩慢出現,非突然發生,其他顱內壓增高症狀和局灶性神經體徵亦是進行性加重。血壓雖可升高,但不及高血壓腦病的顯著增高。
(4)如臨床疑為顱內腫瘤,可通過腦超音波,腦血管造影或CT等檢查加以確診。
中醫治療
 高血壓腦病
高血壓腦病(一)刺血加拔罐
1、取穴
主穴:大椎、百會、十宣、委中、太陽,耳尖、耳背降壓溝。降壓溝(耳穴)。
2.治法:
將三棱針和欲刺部位常規消毒,押手按壓欲刺部位兩旁,使皮膚繃緊,刺手拇食中三指持針,呈握筆狀,露出針尖,刺手用腕力迅速、平穩、準確地點刺穴位,深度1~2分。先取大椎穴,三棱針迅速點刺出血,用大號罐拔大椎穴,以力大抽緊為度,出血量10~20ml。繼點刺太陽出血加拔小號罐。再用三棱針點刺耳尖、耳背降壓溝,出血數滴。十宣、降壓溝點刺擠壓出血,委中點刺靜脈緩慢放血,放血量10~15ml。隔日1次,3次為一療程。
配合藥物治療,硝普鈉60mg加入5%GS1000ml避光、靜脈緩注,滴速為每分鐘1ml,同時作血壓監護;20%甘露醇250ml靜脈快速滴注以降低顱內壓改善腦水腫;安定10~20mg靜脈推注以抗驚厥,必要時可重複使用。
3.療效評價:
療效評定標準:顯效:無意識障礙,精神症狀及神經系統異常症狀、體徵消失,平均動脈壓20kPa以下。有效:意識清楚,精神症狀及神經系統異常症狀。體徵好轉,平均動脈壓接近正常。無效:意識障礙,精神症狀及神經系統症狀、體徵無改善,加重或病情惡化甚至死亡。
共治65例。按上述標準評定30例,結果:顯效22例,有效5例,無效3例,總有效率90.0%。
其餘35例中有13例治療1次後舒張壓降至11.8kPa以下,有8例降至12.4kPa以下;有9例降至13.2kPa以下。[3]。
(二)穴位注射
1.取穴:
曲池穴。
2.治法:
以2ml或5ml注射器抽取安痛定2ml,選準雙側曲池穴,常規消毒,以7號注射針頭刺入穴位,得氣後抽吸無回血,每穴以中速注入安痛定1ml。
3.療效評價:
共治6例,穴位注射後情緒趨向穩定,複測血壓,收縮壓下降2.0~5.0kPa5例,未降1例;舒張壓下降1.0~2.0kPa4例,未降2例。注射後半小時內血壓均接近腦病前水平,腦病症狀基本解除。
(三)頭皮針
 高血壓腦病
高血壓腦病1.取穴:
主穴:血管舒縮區、暈聽區。
血管舒縮區:即運動區向向前3cm作一平行運動區的線段,上自正中線下至髮際。
暈聽區:在耳尖直上1.5cm處平行眉枕線向前後各伸延1.5cm共3cm的線段,由後向前沿皮下進針1寸。
2.治法:
用28號2寸毫針在雙側血管舒縮區的中點,由上到下沿皮下進針1寸,然後針刺雙側暈聽區,沿皮下由後向前進針1寸,以200次/分交替捻轉各針(最低不低於120次/分),同時測血壓,待血壓降至理想水平時停止捻轉,留針20分鐘,血壓如有回升時再次行針,無回升可出針。
3.療效評價:
治療評定標準:症狀消失,血壓恢復到發作前的水平時為治癒;血壓有所降低,症狀消失或減輕為好轉;血壓和症狀均無明顯改善者為無效。
共治療38例,結果:一次治癒36例,好轉2例,有效率為100%[5]。
(四)其他措施
1.本病屬高血壓急症,發病急,病情危重。如果針灸無效,應選用適當的藥物,迅速而適當的降低血壓,並積極治療併發症。
2.胸懷開闊,精神樂觀,注意勞逸結合,保持足夠而良好的睡眠,避免和消除緊張情緒,經常從事相應的體育活動。
3.減少鈉鹽攝入;控制體重,避免發胖;不吸菸,控制疾病誘發因素。
併發症
高血壓腦病通常作為其它疾病的一種嚴重併發症而出現,包括急性腎小球腎炎、多發性大動脈炎、高血壓腦出血、腦血管痙攣、急性腎炎等,表現為瀰漫性嚴重頭痛、嘔吐、意識障礙、精神錯亂,甚至昏迷、局灶性或全身抽搐等。
預防常識
 高血壓腦病
高血壓腦病高血壓腦病,是一種非常危險的疾病,以腦部損害最為突出,必須及時搶救治療。梵谷血壓者有血壓急劇升高伴劇烈頭痛,甚至有意識和神志改變者,均應立即到醫院急救治療。迅速將血壓控制在安全範圍、防止或減輕腦組織水腫與損傷是治療的關鍵。此外在治療過程中應避免血壓下降過度而使腦、心、腎的血液灌注發生障礙。系統治療高血壓和原發病、避免過度勞累和精神刺激將有助於降低高血壓腦病的發生。病情穩定後應逐步向常規抗高血壓治療過渡並堅持長期、正規治療。
治療高血壓、預防腦中風:
高血壓病很容易引起中風,這並非危言聳聽。中風包括腦出血和腦梗塞。而在腦出血患者中,發病前有高血壓病史的占93%;腦梗塞患者中,發病前有高血壓病史的占86%。可見,出現中風的危險程度與血壓的高低有很大的關係。
高血壓引起中風的主要原因是其容易引起心、腦血管結構的改變。當血壓升高時,會引起全身的細小動脈痙攣,如果血壓長時間升高,動脈也會長時間痙攣,血管壁因缺氧而發生變形,管壁增厚,管腔變窄,彈性減退,從而形成或加重動脈硬化的形成;再加上高血脂、高血糖、血粘度增高等因素更易加速血栓的形成。
如果降壓效果不好,或患者不按醫囑服藥,使血壓波動幅度過大,引起動脈反覆痙攣,引起腦組織出血、水腫或動脈壁透明變性,形成夾層動脈瘤,引發腦出血。
就高血壓病患者而言,並不是血壓高就會引起中風。相反,未按醫生囑咐服藥,以及不正確的飲食、生活習慣等,才是致病的根源。比如:長時間的高血壓,未作適當的降壓治療;雖然按時服藥,血壓仍長期在較高的水平;或間斷降壓治療,血壓時常突然增高;不注意氣候情緒變化及身體過度疲勞等誘發因素的影響;過分降壓往往因夜間血壓過低而引起缺血性中風;此外,合併有糖尿病、高脂血症、肥胖等病更易引起中風的發生。
事實上無論是輕型或中重型高血壓患者,無論預防腦中風的首次發生還是再發生,也無論在緩解中風病程或減少致病性中風上,嚴格的降壓治療都是非常有益的。降壓方法並不難掌握,只需耐心、認真和持之以恆。不妨把降壓的注意事項抄錄在顯而易見的位置,遵照執行。
1、嚴格控制血壓在140/90毫米汞柱以下,年齡越小,控制越嚴,最好每天監測血壓變化,至少每周測一次血壓。
2、堅持服用降壓藥物,不可隨意停藥,應按醫囑增減降壓藥物。
3、24小時穩定控制血壓,使血壓波動較小,不可將血壓降得過低。
5、減輕體重,達到正常標準。
6、戒菸酒,要低鹽低脂飲食。
7、堅持有氧體育鍛鍊,如慢跑、游泳、騎車、練太極拳等。每天30分鐘以上,每周至少5次。
常見內科疾病1
| 內科疾病治療預防、 |