概述
國外報導心包炎以非特異性居首位,國內以結核居多,我國結核性心包炎在心包疾病中占有重要位置,占心包疾病的21.3%~35.8%。病因
(一)發病原因結核桿菌有4型:人型,牛型,鳥型和鼠型,而對人體有致病力者為人型結核桿菌和牛型結核桿菌,我國小兒結核病大多數由人型結核菌所引起,結核桿菌的抵抗力較強,除有耐酸,耐鹼,耐酒精的特性外,對於冷,熱,乾燥,光線以及化學物質等都有較強的耐受力,濕熱對結核菌的殺菌力較強,在65℃30min,70℃10min,80℃5min即可殺死,乾熱殺菌力較差,乾熱100℃需20min以上才能殺死,因此乾熱殺菌,溫度需高,時間需長,痰內的結核菌在直接太陽光下2h內被殺死,而紫外線僅需10min,相反在陰暗處可存活數月之久,痰液內的結核菌如用5%的石炭酸(苯酚)或20%漂白粉液消毒,則需24h方能生效。
(二)發病機制
結核性心包炎的發生多有胸腔內淋巴結核,胸膜或腹膜結核病,經過淋巴逆流或直接蔓延而來,也可由心包附近的乾酪液化淋巴結直接破潰入心包腔,或由全身血行播散所致,結核性心包炎的病理過程包括4個時期:乾性,滲出,吸收和縮窄,臨床常見滲出和縮窄2個時期,滲出性心包炎可為全身性多發性漿膜炎的一部分,它反映了機體對結核菌的高敏反應,心包腔內積聚多少不等的漿液纖維性滲出液,心包膜表面可見散在的粟粒結核病灶或乾酪樣變,心包膜腫脹,覆以纖維素,失去光澤,病程順利時,滲出液和纖維素吸收後心包膜可完全恢復正常,如滲出液吸收而纖維素機化,結締組織增生致使心包膜增厚且廣泛粘連,可引起心包腔閉塞,甚至胸膜胸壁相粘連,臨床上稱為縮窄性心包炎或匹克(Pick)病,心包膜增厚程度不等,嚴重病例心包膜可達2cm,偶見心包膜鈣化。
病理變化
結核性心包炎的發生,是由胸腔內淋巴結結核、胸膜或腹膜結核病,經過淋巴逆流傳染或直接蔓延而來,最常見的來源是靠近心包的氣管交叉處淋巴結、主動脈弓淋巴結及動脈導管淋巴結。其次,也可能由血行播散而來,在出現全身粟粒型結核病時,心包膜可有結核結節,但較少見。此外也可能由心包附近乾酪液化的結核性淋巴結直接破潰入心包腔。滲出性心包炎多為全身多發性漿膜炎的一部分。心包腔內積聚多少不等的漿液纖維素性滲出液,心包膜表面可見散在的粟粒結核病灶或乾酪樣變,心包膜腫脹,覆以纖維素,失去光澤。病程順利時,滲出液及纖維素吸收後心包膜可完全恢復正常。如滲出液吸收而纖維素機化,結締組織增生,以致心包膜增厚且廣泛粘連時,可引起心包腔閉塞,甚至心包與胸膜胸壁相粘連,臨床上稱為縮窄性心包炎或匹克(Pick)病。心包膜增厚程度不等,在嚴重病例厚度甚至可達2cm。偶見心包膜鈣化。
血性心包積液的鑑別診斷主要為腫瘤性心包積液,系統性紅斑狼瘡繫心包積液,外傷性心包積液,還有少量引起血性心包積液的原因。隨著心臟介入治療技術的不斷普及,尚需與導管術引起的血性心包積液鑑別。
發病機理
 結核性心包炎
結核性心包炎1、氣管、支氣管、縱隔或肺門的淋巴結結核,經淋巴管逆行至心包;
2、肺結核的乾酪病灶直接蔓延;
3、血行播散。常見的感染方式是縱隔淋巴結核經淋巴管播散。
機體對結核菌及代謝產物產生過敏反應形成心包積液。初期心包液可以是漏出液,晚期由於白細胞,淋巴細胞浸潤及纖維蛋白沉積,積液成為滲出液,當伴有血清滲出時則成為血性心包積液。心包炎轉為慢性後心包髒壁層增厚,伴有纖維細胞增生,粘連,心包腔消失,最終導致縮窄性心包炎,心包鈣化。
臨床表現
 結核性心包炎
結核性心包炎2、體徵方面常見心臟中等度以上增大,心尖搏動減弱,心音遙遠、奔馬律,肝臟增大、腹水、下肢浮腫、頸靜脈怒張、奇脈、脈壓變小,頸靜脈吸氣時擴張,肝-頸靜脈回流徵陽性。由於心包積液壓迫左肺底部,可在左下背部出現濁音、支氣管呼吸音等肺實變體徵。但在起病較緩、滲液較少或雖大量而積聚甚慢時,可無明顯心臟填塞症狀。約半數患兒多在炎症初期可聽到心包摩擦音。檢查靜脈壓明顯升高。
3、縮窄性心包炎起病緩,可為急性滲出型持續所致。但多數病例因急性階段隱匿,未被發覺,就診時已成縮窄性。形成縮窄性心包炎的時間可自數月至數年。12例中最小的1例為2歲幼兒,經手術證明,臨床上除一般症狀外主要為呼吸困難及一系列心臟填塞症狀及體徵。
4、常見症狀為發熱,胸痛,咳嗽和呼吸困難。心包填塞或縮窄性心包炎則可出現外周靜脈搏血循環壓力增高表現,如下肢水腫、腹水等。體徵為心濁音界增大,心音遙遠,心包摩擦音,心動過速等。部分病人臨床表現並不典型,起病隱匿,無結核中毒症狀。本例病人兩次住院均主訴為胸悶、背痛。
診斷方法
滲出性心包炎常為多發性漿膜炎的一部分,所見30例中合併胸膜炎或同時合併胸膜炎及腹膜炎者70%,因此,其他漿膜腔炎的存在有助於心包炎的診斷。X線檢查包括胸透可見心影擴大呈梨形,正常的心臟弧形消失,仰臥時心底部陰影增寬。心臟搏動減弱或消失。記波攝影對診斷有助。心電圖檢查可見QRS綜合波呈低電壓,竇性心動過速,T波平坦或倒置。超聲心動圖檢查,在左心室後壁與心包肺界面之間及左心室前壁與胸壁之間,出現液性暗區。積液量多時,右室前壁前方亦出現液性暗區,有心臟搖擺現象室間隔反常運動。結素試驗及身體他處結核病的存在有助於診斷。確診靠心包穿刺及心包積液中找到結核桿菌。在鑑別診斷方面需與化膿性心包炎、急性非特異性心包炎、風濕性心包炎、心肌病及心力衰竭相區別。根據典型的心臟壓塞症狀及體徵全面考慮,縮窄性心包炎的診斷並不困難。X線檢查和心臟超聲對診斷有幫助。胸透和X線攝影可見心臟搏動減弱,心緣曲線較為強直,上腔靜脈擴張,肺紋理增深,心包可有鈣化陰影。心電圖檢查有QRS波群低電壓和T波低、平或倒置,有診斷意義。超聲心動圖檢查可見左室後壁在心包區域有相距1~3cm平行運動的強烈回波,室間隔活動異常。鑑別診斷方面須與肝硬變、心肌病、充血性心力衰竭、滲出性心包炎及多發性漿膜炎、營養不良性水腫相區別。較難鑑別者為心內膜彈力纖維增生症,二者都是心臟舒張受限制,其血液動力學改變甚為相似,作者曾見1例5歲男孩,既往有結核史,縱隔淋巴結鈣化,曾長期被誤診為縮窄性心包炎,死後病理解剖證實為心內膜彈力纖維增生症。
病狀特徵
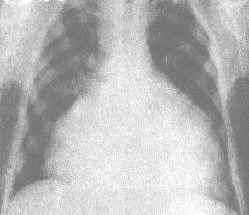 結核性心包炎
結核性心包炎結核性心包炎的發生,是由胸腔內淋巴結結核、胸膜或腹膜結核病,經過淋巴逆流傳染或直接蔓延而來。其次,也可能由血行播散而來。多數有發熱、食慾不好、無力等全身中毒症狀。早期症狀主要為疼痛,痛多位於胸骨下,可為銳痛、鈍痛或胸部緊迫感,有時痛可放射到頸、肩、臂及上腹部,在吸氣、咳嗽或胸部運動時加劇。
急性期時應臥床休息,保證充分營養。抗結核治療原則同活動性肺結核。心包大量積液影響呼吸及心臟功能時應行心包穿刺抽液。至於縮窄性心包炎一經確診後,應施行手術治療。
結核性心包炎通常由氣管、支氣管周圍及縱隔淋巴結核直接蔓延而來,或者由原發肺結核或胸膜結核感染血源性播散,少見的心包受累是遠隔的泌尿系統結核、骨結核血行播散而致。結核性心包炎早期為纖維素性和(或)血性心包炎,繼以心包積液,隨後心包肥厚,可轉為亞急性期或慢性期,部分發展為心包縮窄。該病在中國心包炎中仍占第1位。
治療預後
 結核性心包炎
結核性心包炎預後以滲出性心包炎較好,尤以早期診療者為佳。北京兒童醫院的30例滲出性心包炎中共死亡2例,均因就診過晚,1例合併結核性胸膜炎及腹膜炎,1例合併雙側胸膜炎及縱隔積液。縮窄性心包炎預後較差。及時手術治療可使預後改善,許多病人可以治癒。如手術過晚,心肌已受嚴重損害,則效果差。
對確診或高度懷疑結核性心包炎患者,應儘早進行合適身抗結核治療,以聯合用藥為主,可為三聯或四聯治療,療程應足夠長(6~9月),心包積液中纖維素沉著明顯者應同時輔於皮質類固醇治療,除可改善臨床症狀發生外,尚可顯著降低縮窄性心包炎的發生,減少心包切除術和降低死亡率。當有心包填塞時應行心包穿刺抽液或引流。對於心包增厚,出現縮窄性心包炎或心包鈣化,靜脈壓持續升高或心包填塞者應行心包切開或剝脫治療。本病例可能將發生縮窄性心包炎,已囑行激素治療,並及時複診。
併發症
本病常見的併發症有心臟壓塞,心源性肝硬化等。1.心臟壓塞結核性心包炎心包滲液量大,但生成速度緩慢,一般不引起急性血流動力學併發症,如急性心包壓塞,但可有慢性心包壓塞的症狀和體徵,多為低壓性壓塞。
2.心源性肝硬化由於慢性心包縮窄,肥厚,僵硬的心包限制心室的充盈,使右室舒張壓和右房壓上升,肝靜脈回流受阻,肝內血竇擴張及淤血,壓迫鄰近的肝細胞,促進肝細胞萎縮及加速纖維組織增生,另外,肝竇通透性增加,高蛋白的液體滲入Disse腔,肝竇旁水腫,阻礙營養物質從血漿向肝細胞內彌散,加重肝損害,最終形成心源性肝硬化。
飲食保健
根據不同的症狀,有不同情況的飲食要求,具體詢問醫生,針對具體的病症制定不同的飲食標準。預防
1.控制傳染源,減少傳染機會結核菌塗片陽性病人是結核主要傳染源,早期發現和合理治療塗片陽性結核病人,是預防結核病的根本措施,嬰幼兒患活動性結核,其家庭成員應作詳細檢查(攝胸片,PPD等),對國小和托幼機構工作人員應定期體檢,及時發現和隔離傳染源,能有效地減少感染結核的機會。2.普及卡介苗接種實踐證明,接種卡介苗是預防小兒結核病的有效措施,卡介苗為法國醫師Calmette和Guerin在1921年所發明,故又稱B.C.G,我國規定在新生兒期接種卡介苗,按規定卡介苗接種於左上臂三角肌上端,皮內注射,劑量為0.05mg/次,劃痕法現已很少採用,衛生部1997年通知取消7歲和12歲的卡介苗複種計畫,但必要時,對該年齡結素試驗陰性兒童仍可給予複種,新生兒期卡介苗可與B肝疫苗分手臂同天注射。
接種卡介苗禁忌證:陽性結素反應;濕疹或皮膚病患者;急性傳染病恢復期(1個月);先天性胸腺發育不全症或嚴重聯合免疫缺陷病患者。
3.預防性化療主要用於下列對象:
(1)3歲以下嬰幼兒未接種過卡介苗而結素試驗陽性者。
(2)與開放性肺結核病人(多系家庭成員)密切接觸者。
(3)結素試驗新近由陰性轉為陽性者。
(4)結素試驗呈強陽性反應者。
(5)結素試驗陽性需較長期使用腎上腺皮質激素或其他免疫抑制劑者。