原因
(1)治療不當:主要為洋地黃用量不當(過量或不足)。以及合併使用了抑制心肌收縮力(異搏定、β阻滯劑)或導致水鈉瀦留(大劑量非甾體抗炎藥)的藥物。
(2)感染:呼吸道感染和感染性心內膜炎是較重要的誘因。
(3)心律失常:特別是心室率快的心房顫動和其他快速心律失常。
(4)肺動脈栓塞。
(5)體力或精神負擔過大。
臨床分型
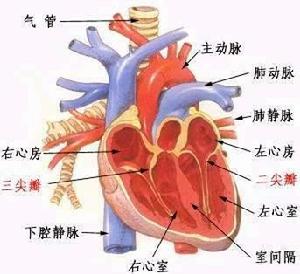 心臟結構
心臟結構(一)按心力衰竭發展的速度可分為急性和慢性兩種,以慢性居多。急性者以左心衰竭較常見,主要表現為急性肺水腫。
(二)根據心力衰竭發生的部位可分為左心、右心和全心衰竭。左心衰竭的特徵是肺循環淤血;右心衰竭以體循環淤血為主要表現。
(三)收縮性或舒張性心力衰竭 因心臟收縮功能障礙致收縮期排空能力減弱而引起的心力衰竭為收縮性心力衰竭。臨床特點是心腔擴大、收縮末期容積增大和射血分數降低。絕大多數心力衰竭有收縮功能障礙。充血性心力衰竭時舒張功能異常的重要性,近年來日益受到重視。它可與收縮功能障礙同時出現,亦可單獨存在。舒張性心力衰竭是由於舒張期心室主動鬆弛的能力受損和心室的順應性降低以致心室在舒張期的充盈受損,心室壓力—容量曲線向左上方移位,因而心搏量降低,左室舒張末期壓增高而發生心力衰竭,而代表收縮功能的射血分數正常。舒張性心力衰竭的發生機制有:①左室鬆弛受損。特別如在心肌缺血時,心肌肌漿網攝取鈣離子的能力減弱,心肌細胞內游離鈣離子的水平降低緩慢,致主動鬆弛受損;②心肌肥厚和心肌僵硬度增加(伴有心肌纖維化),舒張期心肌擴張能力減弱(順應性降低)。單純舒張性心力衰竭常見於有顯著心肌肥厚、心腔大小正常並心率增快者,如高血壓心臟病的向心性肥厚期;主動脈瓣狹窄;肥厚型心肌病和缺血性心肌病等。
(四)按症狀的有無可分為無症狀性(asymptomatic)心力衰竭和充血性心力衰竭。無症狀性心力衰竭是指左室已有功能不全,射血分數降至正常以下(<50%)而尚無心力衰竭症狀的這一階段。可歷時數月到數年。業已證實,這一階段已有神經內分泌的激活。一旦出現充血性心力衰竭的症狀後,按心功能的情況可分為四級(1928年紐約心臟病協會[NYHA]分級,美國心臟病協會[AHA]標準委員會1994年修訂)。
I級:體力活動不受限制。日常活動不引起乏力、心悸、呼吸困難或心絞痛等症狀。Ⅱ級:體力活動輕度受限。休息時無症狀,日常活動即可引起乏力、心悸、呼吸困難或心絞痛。Ⅲ級:體力活動明顯受限。休息時無症狀,輕於日常的活動即可引起上述症狀。IV級:不能從事任何體力活動。休息時亦有症狀,體力活動後加重。
AHAl994年修訂標準增加了客觀評定的分級標準,根據心電圖、運動試驗、X射線和超聲心動圖等客觀檢查作出分級,分為A、B、C、D四級。A級:無心血管疾病的客觀證據。B級:輕度心血管疾病的客觀證據。C級:中度心血管疾病的客觀證據。D級:重度心血管疾病的客觀證據。例如病人無症狀,但跨主動脈瓣壓力階差很大,則判為:心功能I級,客觀評定D級。
心力衰竭的臨床表現與何側心室或心房受累有密切關係。左心衰竭的臨床特點主要是由於左心房和(或)右心室衰竭引起肺瘀血、肺水腫;而右心衰竭的臨床特點是由於右心房和(或)右心室衰竭引起體循環靜脈瘀血和水鈉瀦留。在發生左心衰竭後,右心也常相繼發生功能損害,最終導致全心衰竭。出現右心衰竭時,左心衰竭症狀可有所減輕。
病理生理
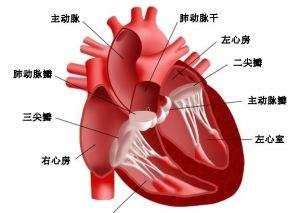 心力衰竭
心力衰竭1.Frank-Starling機制。
2.心肌肥厚。
3.神經體液代償機制:
(1)交感神經興奮性增強。
(2)腎素-血管緊張素系統(RAS)激活。
(二)心衰時各種體液因子的變化
1.心鈉肽(ANP)和腦鈉肽(BNP):增高程度與心衰的嚴重程度呈正相關。
2.精氨酸加壓素(AVP):長期AVP增加,其負面效應使心力衰竭惡化。
(三)關於舒張功能不全
一種是主動舒張功能障礙,原因多為Ca2+不能及時被肌質網回攝及泵出胞外,見於冠心病有明顯心肌缺血時。另一種是由於心室肌的順應性減退及充盈障礙,主要見於心室肥厚如高血壓和肥厚性心肌病。
(四)心肌損害和心室重構
在心室肥厚、心腔擴大的過程中,心肌細胞、細胞外基質等均有相應的變化,也就是心室重塑過程。心力衰竭發生髮展的基本機制是心室重塑。
臨床症狀
左心衰竭
(一)呼吸困難 是左心衰竭的最早和最常見的症狀。主要由於急性或慢性肺瘀血和肺活量減低所引起。輕者僅於較重的體力勞動時發生呼吸困難,休息後很快消失,故稱為勞力性呼吸困難。此由於勞動促使回心血量增加,在右心功能正常時,更促使肺瘀血加重的緣故。隨病情的進展,輕度體力活動即感呼吸困難,嚴重者休息時也感呼吸困難,以致被迫採取半臥位或坐位,稱為端坐呼吸(迫坐呼吸)。因坐位可使血液受重力影響,多積聚在低垂部位如下肢與腹部,回心血量較平臥時減少,肺淤血減輕,同時坐位時橫膈下降,肺活量增加,使呼吸困難減輕。陣發性夜間呼吸困難是左心衰竭的一種表現,病人常在熟睡中憋醒,有窒息感,被迫坐起,咳嗽頻繁,出現嚴重的呼吸困難。輕者坐起後數分鐘,症狀即告消失,重者發作時可出現紫紺、冷汗、肺部可聽到哮鳴音,稱心臟性哮喘。嚴重時可發展成肺水腫,咯大量泡沫狀血痰,兩肺滿布濕羅音,血壓可下降,甚至休克。
(二)咳嗽和咯血 是左心衰竭的常見症狀。由於肺泡和支氣管黏膜淤血所引起,多與呼吸困難並存,咯血色泡沫樣或血樣痰。
(三)其它 可有疲乏無力、失眠、心悸等。嚴重腦缺氧時可出現陳一斯氏呼吸,嗜睡、眩暈,意識喪失,抽搐等。
(四)體徵 除原有心臟病體徵外,心尖區可有舒張期奔馬律,肺動脈瓣聽診區第二心音亢進,兩肺底部可聽到散在濕性羅音,重症者兩肺滿布濕羅音並伴有哮鳴音,常出現交替脈。
右心衰竭
 心力衰竭
心力衰竭(一)上腹部脹滿
是右心衰竭較早的症狀。常伴有食欲不振、噁心、嘔吐及上腹部脹痛,此多由於肝、脾及胃腸道充血所引起。肝臟充血、腫大並有壓痛,急性右心衰竭肝臟急性淤血腫大者,上腹脹痛急劇,可被誤診為急腹症。長期慢性肝淤血缺氧,可引起肝細胞變性、壞死、最終發展為心源性肝硬化,肝功能呈現不正常或出現黃疸。若有三尖瓣關閉不全並存,觸診肝臟可感到有擴張性搏動。
(二)頸靜脈怒張
是右心衰竭的一個較明顯徵象。其出現常較皮下水腫或肝腫大為早,同時可見舌下、手臂等淺表靜脈異常充盈,壓迫充血腫大的肝臟時,頸靜脈怒張更加明顯,此稱肝一頸靜脈回流徵陽性。
(三)水腫
右心衰竭早期,由於體內先有鈉、水瀦留,故在水腫出現前先有體重的增加,體液瀦留達五公斤以上時才出現水腫。心衰性水腫多先見於下肢,臥床病人常有腰、背及骶部等低垂部位明顯,呈凹陷性水腫,重症者可波及全身,下肢水腫多於傍晚出現或加重,休息一夜後可減輕或消失,常伴有夜間尿量的增加,此因夜間休息時的回心血量較白天活動時為少,心臟尚能泵出靜脈回流的血量,心室收縮末期殘留血量明顯減少,靜脈和毛細血管壓力的增高均有所減輕,因而水腫減輕或消退。
少數病人可有胸水和腹水。胸水可同時見於左、右兩側胸腔,但以右側較多,其原因不甚明了,由於壁層胸膜靜脈回流至腔靜脈,髒層胸膜靜脈回流至肺靜脈,因而胸水多見於全心衰竭者。腹水大多發生於晚期,多由於心源性肝硬化所引起。
(四)紫紺
右心衰竭者多有不同程度的紫紺,最早見於指端、口唇和耳廓,較左心衰竭者為明顯。其原因除血液中血紅蛋白在肺部氧合不全外,常因血流緩慢,組織從毛細血管中攝取較多的氧而使血液中還原血紅蛋白增加有關(周圍型紫紺)。嚴重貧血者紫紺可不明顯。
(五)神經系統症狀
可有神經過敏,失眠,嗜睡等症狀。重者可發生精神錯亂,此可能由於腦淤血,缺氧或電解質紊亂等原因引起。
(六)心臟體徵 主要為原有心臟病表現,由於右心衰竭常繼發於左心衰竭,因而左、右心均可擴大。右心室擴大引起三尖瓣關閉不全時,在三尖瓣聽診可聽到吹風性收縮期雜音。由左心衰竭引起的肺淤血症狀和肺動脈瓣區第二心音亢進,可因右心衰竭的出現而減輕。
全心衰竭
可同時存在左、右心衰竭的臨床表現,也可以左或右心衰竭的臨床表現為主。
診斷
依據
(一)左心衰竭:早期肺靜脈充血階段X線檢查顯示肺上葉靜脈擴張。間質性肺水腫階段則顯示肺血管影增多增粗、模糊不清和肺葉間淋巴管擴張,而出現特徵性的Kerley B線。到肺泡性肺水腫階段,兩肺顯示雲霧狀陰影,肺門呈蝶影。此外,尚可能顯示有胸腔積液和(或)胸膜增厚。(二)右心衰竭:X線檢查示右心房和右心室增大,上腔靜脈增寬而肺野清晰。繼發於左心衰竭者則全心增大伴肺紋理增加。靜脈壓測定示有明顯增高(正常不超過1.37kPa),壓迫肝臟後則增高更顯著。
檢查
(一)X線檢查:1.心影大小及外形為心臟病的病因診斷提供重要的參考資料,根據心臟擴大的程度和動態改變也間接反映心臟功能狀態。2.肺淤血的有無及其程度直接反映心功能狀態。
(二)超聲心動圖:1.比X線更準確地提供各心腔大小變化及心瓣膜結構及功能情況。2.估計心臟功能。
(三)放射性核素檢查:放射性核素心血池顯影,除有助於判斷心室腔大小外,以收縮末期和舒張末期的心室影像的差別計算EF值,同時還可通過記錄放射活性-時間曲線計算左心室最大充盈速率以反映心臟舒張功能。
(四)心-肺吸氧運動試驗:在運動狀態下測定患者對運動的耐受量,更能說明心臟的功能狀態。本試驗僅適用於慢性穩定性心衰患者。
(五)有創性血流動力學檢查:對心功能不全患者目前多採用漂浮導管在床邊進行,經靜脈插管直至肺小動脈,測定各部位的壓力及血液含氧量,計算心臟指數(CI)及肺小動脈楔壓(PCWP),直接反映左心功能,正常時CI>2.5L/(min·m2);PCWP12mmHg。
治療
1.急性心力衰竭一旦確診,應按規範治療。
(1)初始治療為經面罩或鼻導管吸氧;嗎啡、袢利尿劑、強心劑等經靜脈給予。使患者取坐位或半臥位,兩腿下垂,減少下肢靜脈回流。
(2)病情仍不緩解者應根據收縮壓和肺淤血狀況選擇套用血管活性藥物,如正性肌力藥、血管擴張藥和血管收縮藥等。
(3)病情嚴重、血壓持續降低(<90mmHg)甚至心源性休克者,應監測血流動力學,並採用主動脈內球囊反搏、機械通氣支持、血液淨化、心室機械輔助裝置以及外科手術等各種非藥物治療方法。
(4)動態測定BNP/NT-proBNP有助於指導急性心衰的治療,治療後其水平仍高居不下者,提示預後差,應加強治療;治療後其水平降低且降幅>30%,提示治療有效,預後好。
(5)控制和消除各種誘因,及時矯正基礎心血管疾病。
2.慢性心力衰竭
慢性心衰的治療已從利尿、強心、擴血管等短期血流動力學/藥理學措施,轉為以神經內分泌抑制劑為主的長期的、修復性的策略,目的是改變衰竭心臟的生物學性質。
(1)病因治療控制高血壓、糖尿病等危險因素,使用抗血小板藥物和他汀類調脂藥物進行冠心病二級預防。消除心力衰竭誘因,控制感染,治療心律失常,糾正貧血、電解質紊亂。
(2)改善症狀根據病情調整利尿劑、硝酸酯和強心劑的用法用量。
(3)正確使用神經內分泌抑制劑從小劑量增至目標劑量或患者能耐受的最大劑量。
(4)監測藥物反應,水鈉瀦留減退者,可逐漸減少利尿劑劑量或小劑量維持治療,早期很難完全停藥。每日體重變化情況是檢測利尿劑效果和調整劑量的可靠指標,可早期發現體液瀦留。在利尿劑治療時,應限制鈉鹽攝入量(<3g/d)。
(5)監測頻率患者應每天自測體重、血壓、心率並登記。出院後每兩周複診一次,觀察症狀、體徵並複查血液生化,調整藥物種類和劑量。病情穩定3個月且藥物達到最佳劑量後,每月複診一次。
護理
1.發現患有各種原因所致的心臟病,均應去醫院治療,在醫生的指導下服藥,休息,定期複查。肺心和風心病人主要是預防感染,避免感冒。肺原性心臟病病人注意排痰,或由他人協助拍背排痰。風濕性心臟病病人服用阿司匹林時,最好在飯中服用,以減少對胃黏膜的刺激。冠心病人可經常服用軟化、擴張血管的藥減少和避免心絞痛的發生,如舌下含硝酸甘油片。
2.病人服用洋地黃、地高辛等強心藥物時,每次服藥前應測脈搏,如每分鐘低於60次,應停服1次,並把情況告訴醫生,根據醫囑酌情減量。如食欲不振、噁心嘔吐、腹瀉、乏力、看東西有重影和發黃、總想睡覺或煩躁、心跳不規則等都是藥物中毒的表現,應停藥即去醫院診治。使用利尿藥加氯化鉀時,應在飯後服用,以減少對胃刺激及引起噁心反應,並可加用桔子水服藥。
3.飲食宜清淡易消化少刺激,禁食辣椒、濃茶或咖啡等。儘量少吃含膽固醇高的食品如動物脂肪、內臟等,多吃豆製品、蔬菜和水果,夏天可多吃西瓜醫。學全線上。網站。整理,不但可補充維生素C,還有利尿作用。根據醫囑,限制每天的食鹽量。嚴重水腫時應少喝水,同時每頓飯不能吃得太飽,少量多餐以免增加心臟負擔。
4.要注意穩定情緒,精神愉快,避免緊張激動、以免使病情加重。平時注意勞逸結合,睡眠充足,在醫生指導下適當參加力所能及的工作和家務。根據個人身體情況,可以加強鍛鍊,如早晨起來散步、打太極拳或做廣播操等,以增強體質,防止感冒,最好戒菸酒。要養成每天定時大便的習慣,保持大便通暢,防止便秘,因便秘引起焦慮、緊張用力,可使心衰加重,甚至有導致突然死亡的危險。應節制性生活,婦女要在醫生指導下決定能否懷孕生育,否則可能會加重病情、危及生命。
5.觀察病情變化和重病護理:冠心病人出現頻繁心絞痛或心前區疼痛劇烈時,可能出現心肌梗塞,要急送醫院救治。風心病人發生左心房內血栓脫落,形成腦血管栓塞,造成失語偏癱,應積極治療,同時安慰鼓勵病人,以增強恢復功能。心衰時,病人呼吸困難,可採取半臥位,即將上半身抬高,減輕心臟負擔,使病人舒適。對病情嚴重的心衰病人,應做好口腔及皮膚的清潔護理,預防褥瘡發生,可協助照料日常生活及漱洗。待心臟功能改善後,要鼓勵病人適當活動,以免臥床過久,可能引起下肢靜脈血栓形成,導致肺動脈栓塞而危及生命。
預防
1.一般患者應採取高枕位睡眠;較重者採取半臥位或坐位。
2.限制體力活動,心力衰竭較重的患者以臥床休息為主;心功能改善後,應適當下床活動,以免下肢血栓形成和肺部感染。
3.一定要戒菸、戒酒,保持心態平衡,同時還要保證充足的睡眠。
4.少量多餐,低鹽飲食,每日食鹽不宜超過5克。
5.按醫囑服藥;預防呼吸道感染;育齡婦女要做好避孕。
生理學常見疾病
| 人體主要體統包括:心血管、呼吸、泌尿、生殖、神經系統、內分泌系統,認識疾病因包括以下幾個方面:疾病的病因、發病機制和病理改變,以及各系統疾病在發展嚴重時可能出現的共性病理過程。 |