病理病因
 多發性肌炎
多發性肌炎皮膚鏡檢所見為非特異性,諸如表皮萎縮,基底細胞液化,變性,血管擴張及淋巴細胞浸潤。受累肌組織病變差異很大。常見的改變有壞死,吞噬現象,肌纖維再生,肌細胞具嗜鹼性,核肥大且呈空泡狀,核仁突出,肌纖維萎縮與變性,尤其在皮肌炎病人的肌束周圍;細胞核內移,空泡形成;肌纖維大小變異;淋巴細胞浸潤(血管周圍特別顯著);肌內膜與以後在肌束膜內結締組織增多。包涵體肌炎-炎症性肌病的又一種亞型,肌活檢示肌纖維壞死及血管周圍炎性細胞浸潤不明顯,常見肌纖維肥大時含嗜鹼性顆粒在周邊的空泡。在電鏡下能最特異地辨別包涵體,在兒童(皮肌炎較多肌炎多見),由於壞死性動脈炎,胃腸道內廣泛形成潰瘍和梗塞。
臨床表現
1.對稱性四肢近端肌肉無力,下蹲,起立,上樓梯困難,雙手抬舉困難;
2.頸肌、咽喉肌無力,抬頭困難,聲音嘶啞,吞咽困難。呼吸肌無力致呼吸困難,紫紺。
4.肌肉萎縮,肢體近端多見。
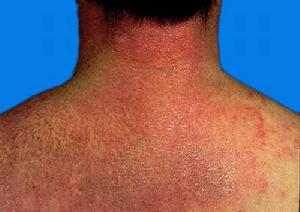
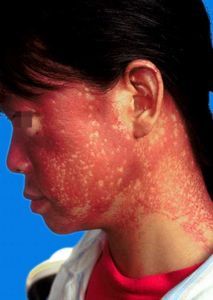
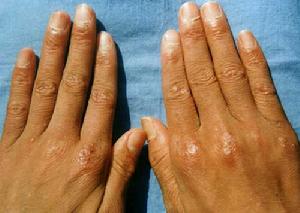
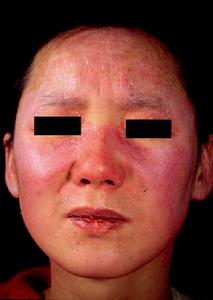
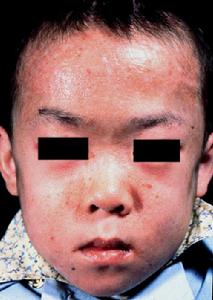
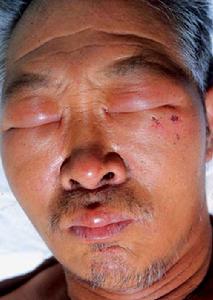
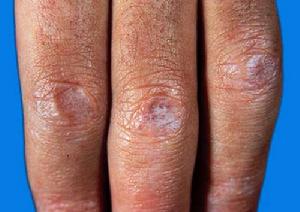
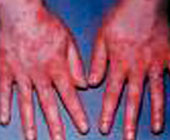
5.皮膚損害,如頭面部浮腫性紫紅斑等。
6.少數有發熱、關節痛等。
診斷依據
1.四肢對稱性無力伴壓痛;
 多發性肌炎
多發性肌炎2.血清酶活性增高,CPK、LHD均高,尤以LHD更為敏感。
3.肌電圖上見自發性纖顫電位和正相尖波;
4.肌肉活組織檢查見肌纖維變性,壞死,再生,炎症細胞浸潤,血管內皮細胞增生等。
病史及症狀:多見於20-40歲婦女,部分病人病前可有感染史,以對稱性肢體近端肌肉無力、疼痛和壓痛為主征。可累及咽肌、呼吸肌和頸肌。晚期可有肌萎縮。有的合併皮膚或內臟損害,或有惡性腫瘤。
體檢發現:受累肌肉壓痛、無力、腱反射低。
輔助檢查:
1.血清CPK、LDH、GOT均升高,血清肌紅蛋白含量明顯增高,血清蛋白電泳α、r球蛋白及血清IgG、IgA、IgM增高。半數以上患者血沉快。
2.24小時尿中肌酸排出量可顯著增加>1000mg/24小時,且與病情嚴重程度有關。
3.肌電圖:插入電位延長,可有肌強直樣放電活動。輕收縮時運動單位電位平均波幅降低,時限縮短,可有大量纖顫波。多相波增多,重收縮時出現低波幅干擾相或病理干擾相。
4.肌肉活檢:示變性、壞死、炎細胞浸潤,肌纖維腫脹、呈玻璃樣、顆粒性或空泡性變、間質水腫,血管周圍淋巴細胞和漿細胞浸潤。
5.心電圖:異常率可達40%左右,心動過速,心肌炎樣表現,或出現心律不齊等。
鑑別:需與肌營養不良、甲狀腺功能障礙、系統性紅斑狼瘡等相鑑別。
治療措施
治療原則:1.儘早套用腎上腺皮質激素或免疫抑制劑;2.對症和支持治療,防治各種感染;3.血漿交換療法;4.大劑量丙種球蛋白治療;5.頑固、重症者全身放療。
 多發性肌炎
多發性肌炎用藥原則:1.腎上腺皮質激素(地塞米松、潑尼松(強的松))、氫化可的松、甲基氫化潑尼松(甲基強的松龍))等對大多數多發性肌炎有效,為治療本病首選,一般主張早期以大劑量衝擊,中劑量鞏固治療,時間不少於3個月,小劑量維持時間不應短於2年。2.對於伴有潰瘍病、高血壓和糖尿病,不能套用腎上腺皮質激素的病人,以及經正規激素治療3個月,肌無力和肌痛仍無改善者,均應改用或加用免疫抑制劑(環磷醯胺、硫唑嘌呤或甲氨喋呤),對合併惡性腫瘤者尤合適。3.大劑量丙種球蛋白以及血漿交換治療對本病有治療作用,但需較高的醫療費用。4.長期大量套用激素、免疫抑制劑等,要注意藥物副作用,加強對症、支持治療,對合併感染者,應儘早使用足量有效抗生素。
一、套用皮質激素。強的松40-60mg/d頓服。病情穩定後逐步減量,病情危重者氫化考的松200-300mg/d,或地塞米松10-20mg/d加於10%葡萄糖內靜滴。病情穩定後改為口服,調節劑量至療效最好,副作用最小的程度為維持量,有時達2-3年之久,療程中,應間斷使用ACTH。
二、激素大劑量短療程無效者應考慮停藥,可換用免疫抑制劑,硫唑嘌呤每日100-200mg。注意副作用。苯丙酸諾龍25mg肌注2次/周,對減輕疼痛,緩解症狀有效。
三、有吞咽困難者,應鼻飼,以保證足夠的營養。呼吸道阻塞或呼吸肌麻痹者須及時氣管切開及輔助呼吸。強力寧具有激素樣作用而無其副作用,可選用。40mgV.D1次/d。
四、有條件者可行血漿交換治療。
護理原則
1.首先要有信心和毅力
 多發性肌炎
多發性肌炎皮肌炎患者應明確自己得的並非“不治之症”,切莫悲觀消沉,即使經過某些中西藥治療病情仍在發展,也不必恐懼,更不能喪失信心而放棄治療。但是,也應清楚地認識到皮肌炎的確是個難治病,必須有堅定的信心和頑強的毅力,保持豁達開朗的精神狀態,才能充分調動自身的抗病潛能,最終戰勝皮肌炎獲得康復。
2.必須堅持長期正確合理的治療
皮肌炎作為一種難治病,“病來如山倒,病去如抽絲”,只有在臨床經驗豐富和具有高充責任感的專科醫生指導下,堅持長期、系統、正規、合理的中西醫結合治療,才能達到最好療效乃至康復,切不可亂投醫、濫用藥或自行減量、隨意停藥,以免走“欲速則不達”的彎路,病情一旦復發加重,往往治療更為困難,甚至付出生命代價。
3.生活調理
1.急性期應臥床休息,可做關節和肌肉的被動活動,每日2次,以防止組織萎縮,但不鼓勵作主動活動。
2.恢復期可適量輕度活動,但動作不宜過快,幅度不宜過大,根據肌力恢復程度,逐漸增加活動量,功能鍛鍊應避免過度疲勞,以免血清酶升高。
3.要保持精神愉快,堅定戰勝疾病的信心。
飲食調理:
1.合理安排飲食,保證充分的維生素和蛋白攝入。
2.忌食肥甘厚味、生冷、辛辣之品,以免傷脾化濕。
3.臨床藥膳療法通常以補益為主,健脾補腎,可作為飲食的藥物有山藥、薏苡仁、土茯苓、冬蟲夏草、當歸、枸杞子、阿膠、靈芝、紫河車等。
食療藥膳
1)心肌炎患者應忌煙、酒。
 多發性肌炎
多發性肌炎2)多吃新鮮蔬,多吃新鮮水果、蔬菜及高熱量、高蛋白,的食物等。飲食宜清淡,不宜吃過鹹和油膩辛辣的食品,以免加重心臟的負擔。
3)補充維生素C、E,不飽和脂肪酸(櫻摹油或鮭魚油)用量依照產品指示。保護心肌細胞。
4)食療藥膳:
1.銀耳太子羹
取銀耳15克,太子參25克,冰糖適量。水煎後飲用。滋補身體。
2.豬心大棗湯
用豬心1個帶血破開,放人大棗15克,置於碗內,加水,蒸熟食用。補血、養心、安神。適宜於心血不足之心悸怔忡、乏力倦怠、面色無華,以及各種心臟病的補養調治。
3.丹參豬心湯
取參15克,丹參10克,黃芪10克,用紗布包好,加水與1個豬心燉熟,吃肉飲湯,日服1次,可治心肌病,也可用於各類心臟病,心功能不全的輔助食療。
4.竹筍肉片
用竹筍120克,切絲,瘦豬肉1加克切成片,用花生油爆炒,食用。
5.菊花鯉魚湯
取鯉魚1尾,開膛洗淨,略油煎後,加白菊花25克,枸杞15克及水,燉熟後分次吃肉喝湯。
6.酸棗蝦殼湯
用蝦殼25克,酸棗仁15克,遠志15克,共煎湯服,每日1劑,可治心肌炎。
如果突然發生胸痛、咯血、氣急、呼吸困難、昏迷、偏癱等症狀,應立即到醫院治療。
生活調理
 多發性肌炎
多發性肌炎2.恢復期可適量輕度活動,但動作不宜過快,幅度不宜過大,根據肌力恢復程度,逐漸增加活動量,功能鍛鍊應避免過度疲勞,以免血清酶升高。
3.要保持精神愉快,堅定戰勝疾病的信心。
多食新鮮水果、蔬菜、粗糧、脫脂牛奶、魚及家禽,少吃精製糖、白面、醃製食品,牛、羊,豬肉以及飽和脂肪的食物;儘可能不進食海產品(魚、蝦、蟹)等易引起過敏的食物;忌食辛辣刺激食物(蔥、姜、蒜等);少食油膩性食物;勿飽食;不吃或少吃芹菜、黃花菜、香菇等增強光敏感或促進免疫功能的食物。
預防常識
發病6個月以內套用腎上腺皮質激素治療,大部分可獲臨床改善,於病後2個月以內開始治療的效果更好。延誤治療,常可使急性變成慢性,故應及早治療。本病約有10-20%病者可能伴發惡性腫瘤,中年以上者伴惡性腫瘤者高達50%以上,因此,必須予足夠的警惕。早期發現腫瘤並早期治療,效果好些。激素、免疫抑制劑等藥物減量過快,停藥過早均可導致復發,甚至病情惡化。特別是慢性肌炎病程較長,有不少可達10年以上。因此療效的判斷至少應經過半年至1年的觀察,在短期內未出現效果絕不應終止治療。運動功能的訓練最好待肌酸磷酸激酶(CPK)正常以後開始,因為運動開始時常可見到CPK一過性升高。若在CPK尚未完全穩定時即開始作功能訓練,許多患者的CPK則不易下降。
預防預後
早期診斷,合理治療,本病可獲香滿意的長時間緩解,患者可從事正常的工作、學習,同常人享有相同的生活質量。尤其是兒童患者更佳。成人患者可死於嚴重的進行性肌無力、吞咽困難、營養不良以及吸入性肺炎或反覆肺部感染所致的呼吸衰竭。多肌炎並發心、肺病變者,病情往往嚴重,而且治療效果不好。兒童通常死於腸道的血管炎。合併惡性腫瘤的肌炎患者,其預後一般取決於惡性腫瘤的預後。
疾病歷史
早在十九世紀六十年代,Wagner就描述了多發性肌炎的症狀,到十九世紀八十年代,Unverricht又詳細描述了皮肌炎的典型症狀.隨著醫學科學的發展,人們對PM/DM有了較全面的認識,雖對其確切病因還未詳知,但已明確認識,PM/DM是在某些遺傳易感體中,由免疫介導,感染與非感染環境因素所誘發的一組疾病。基於對上述認識,人們已經在臨床實踐中,掌握了診斷和治療該組綜合徵的方法和藥物。使該病的治療效果和預後有了很大改觀。
發病6個月以內套用腎上腺皮質激素治療,大部分可獲臨床改善,於病後2個月以內開始治療的效果更好。延誤治療,常可使急性變成慢性,故應及早治療。 本病約有10-20%病者可能伴發惡性腫瘤,中年以上者伴惡性腫瘤者高達50%以上,因此,必須予足夠的警惕。早期發現腫瘤並早期治療,效果好些。激素、免疫抑制劑等藥物減量過快,停藥過早均可導致復發,甚至病情惡化。特別是慢性肌炎病程較長,有不少可達10年以上。因此療效的判斷至少應經過半年至1年的觀察,在短期內未出現效果絕不應終止治療。 運動功能的訓練最好待肌酸磷酸激梅(CPK)正常以後開始,因為運動開始時常可見到CPK一過性升高。若在CPK尚未完全穩定時即開始作功能訓練,許多患者的CPK則不易下降。
化驗檢查
(1)血沉增快,白細胞正常或增高。
 檢查
檢查(2)肌酶譜:血肌酸磷酸激酶(CpK)最敏感,但醛縮酶、丙氨酸轉氨酶、天冬氨酸轉氨酶、乳脫氫酶也有診斷價值,99%的患者有酶升高。肌炎的急性期肌酶譜升高,提示肌肉受損分解,病情好轉後下降。病程中多次檢測,連續觀察,可判斷肌炎的進展和治療情況。
(3)尿肌酸測定:正常情況下,24小時尿肌酸排量少於200毫克,即小於4毫克/千克體重。PM/DM患者,24小時尿肌酸排出量可達2000毫克,而尿肌酐排量明顯減少。
(4)90%患者有肌電圖異常。典型表現為:A低波幅,短程多相波;B插入(電極)性激惹增強,表現為正銳波,自發性纖顫波;C自發性、雜亂、高頻放電。肌電圖示肌原性損害,對本病有診斷價值。
(5)肌活檢90%異常,表現為肌纖維變性或空泡性壞死,肌纖維粗細不一,有再生現象,間質有炎性細胞浸潤和纖維化。
(6)自身抗體:抗Jo-1抗體為特異性抗體,PM患者陽性率達30%,DM患者陽性率為10%左右。少數還可查到對PM/DM有特異性的PL-7,PL-12,SRP,M1-2,PM-Sc1抗體。不出現系統性紅斑狼瘡與系統性硬化症的標記性抗體。
常見內科疾病1
| 內科疾病治療預防、 |