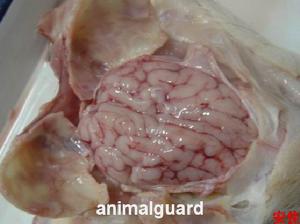
疾病診斷
由於這類病人的頭部損傷往往輕微,出血緩慢,加以老年人顱腔容積的代償間隙較大,故常有短至數周、長至數月的中間緩解期,可以沒有明顯症狀。嗣後,當血腫增大引起腦壓迫及顱內壓升高症狀時,病人早已忘記頭傷的歷史或因已有精神症狀,痴呆或理解能力下降,不能提供可靠的病史,所以容易誤診。因此,在臨床上懷疑此症時,應儘早施行輔助檢查,明確診斷。以往多採用腦超音波、腦電圖、同位素腦掃描或腦血管造影等方法協助診斷。近年來依靠CT更提高了早期診斷水平,不僅能從血腫的形態上估計其形成時間,而且能從密度上推測血腫的期齡。一般從新月形血腫演變到凸形血腫,約需3~8周左右,血腫的期齡平均在3.7周時呈高密度,6.3周時呈低密度,至8.2周時則為等密度。但對某些無占位效應或雙側慢性硬膜下血腫的病人,必要時尚需採用增強後延遲掃描的方法,提高解析度。此外,MRI更具優勢,對CT呈等密度時的血腫或積液均有良好的圖像鑑別。
疾病病因
慢性硬腦膜下血腫的發生原因,絕大多數都有輕微頭部外傷史,尤以老年人額前或枕後著力時,腦組織在顱腔內
 慢性硬腦膜下血腫
慢性硬腦膜下血腫小兒慢性硬腦膜下血腫雙側居多,常因產傷引起,產後顱內損傷者較少,一般6月以內的小兒發生率最高,此後則逐漸減少,不過外傷並非唯一的原因,有作者觀察到營養不良、壞血症、顱內外炎症及有出血性素質的兒童,甚至嚴重脫水的嬰幼兒,亦可發生本病。出血來源多為大腦表現匯入上矢狀竇的橋靜脈破裂所致,非外傷性硬膜下血腫,則可能是全身性疾病或顱內炎症所致硬腦膜血管通透性改變之故。
病理改變
慢性硬腦膜下血腫的致病機理主要在於:占位效應引起顱內高壓,局部腦受壓,腦循環受阻、腦萎縮及變性,且癲癇發生率高達40%。為期較久的血腫,其包膜可因血管栓塞、壞死及結締組織變性而發生鈣化,以致長期壓迫腦組織,促發癲癇,加重神經功能缺失。甚至有困難再出血內膜破裂,形成皮質下血腫的報導。
臨床表現
主要表現為慢性顱內壓增高,神經功能障礙及精神症狀,多數病人有頭疼、乏力、智慧型下降、輕偏癱及眼底水
腫,偶有癲癇或卒中樣發作。老年人則以痴呆、精神異常和錐體束體徵陽性為多,易與顱內腫瘤或正常顱壓腦積水相混淆;小兒常有嗜睡、頭顱增大、頂骨膨隆、囪門凸出、抽搐、痙攣及視網膜出血等特點,酷似腦積水。Bender將慢性硬腦膜下血腫的臨床表現分為四級:Ⅰ級:意識清楚,輕微頭疼,有輕度神經功能缺失或無;Ⅱ級:定向力差或意識模糊,有輕偏癱等神經功能缺失;Ⅲ級:木僵,對痛刺激適當反應,有偏癱等嚴重神經功能障礙;Ⅳ級:昏迷,對痛刺激無反應,去大腦強直或去皮質狀態。1.意識障礙:由於原發性腦損傷程度不一,這類病人的意識變化,有三種不同情況:①原發性腦損傷較輕,傷後無原發昏迷,至顱內血腫形成後,始出現進行性顱內壓增高及意識障礙,這類病人容易漏診。②原發性腦損傷略重,傷後曾一度昏迷,隨後即完全清醒或有意識好轉,但不久又再次陷入昏迷狀態,這類病人即所謂典型病例,容易診斷。③原發性腦損傷嚴重,傷後持續昏迷,且有進行性加深表現,顱內血腫的徵象常被原發性腦挫裂傷或腦幹損傷所掩蓋,較易誤診。
2.顱內壓增高:隨著顱內壓增高,病人常有頭疼、嘔吐加劇,躁動不安和四曲線的典型變化,即Cushing's反應,出現血壓升高、脈壓差增大、體溫上升、心率及呼吸緩慢等代償性反應,等到衰竭時,則血壓下降、脈搏細弱及呼吸抑制。
3.神經系統體徵:單純的慢性硬腦膜下血腫,早期較少出現神經受損體徵,僅在血腫形成壓迫腦功能區時,才有相應的陽性體徵,如果病人傷後立即出現面癱、偏癱或失語等症狀和體徵時,應歸咎於原發性腦損傷。當血腫不斷增大引起顳葉鉤回疝時,病人則不僅有意識障礙加深,生命體徵紊亂,同時將相繼出現患側瞳孔散大,對側肢體偏癱等典型徵象。偶爾,因為血腫發展急速,造成早期腦幹扭曲、移位並嵌壓在對側小腦幕切跡緣上,則要引起不典型體徵:即對側瞳孔散大、對側偏癱;同側瞳孔散大、同側偏癱;或對側瞳孔散大、同側偏癱。應立即藉助輔助檢查定位。
鑑別診斷
 慢性硬腦膜下血腫
慢性硬腦膜下血腫1.慢性硬腦膜下積液:又稱硬腦膜下水瘤,多數與外傷有關,與慢性硬膜下血腫極為相似,甚至有作者診斷硬膜下水瘤就是引起慢性血腫的原因(Yamada,1980)。鑑別主要靠CT或MRI,否則術前難以區別。
2.大腦半球占位病變:除血腫外其他尚有腦腫瘤、腦膿腫及肉芽腫等占位病變,均易與慢性硬膜下血腫發生混淆。區別主要在於無頭部外傷史及較為明顯的局限性神經功能缺損體徵。確診亦需藉助於CT、MRI或腦血管造影。
3.正常顱壓腦積水與腦萎縮:這兩種病變彼此雷同又與慢性硬膜下血腫相似,均有智慧型下降及/或精神障礙。不過上述兩種病變均無顱內壓增高表現,且影像學檢查都有腦室擴大、腦池加寬及腦實質萎縮,為其特徵。
治療措施
對慢性硬腦膜下血腫的治療意見已基本一致,一旦出現顱內壓增高症狀,即應施行手術治療,而且首選的方法是
 慢性硬腦膜下血腫
慢性硬腦膜下血腫骨瓣開顱慢性硬膜下血腫清除術
適用於包膜較肥厚或已有鈣化的慢性硬膜下血腫。剖開方法已如前述,掀開骨瓣後,可見青紫增厚的硬腦膜。先切開一小孔,緩緩排出積血,待顱內壓稍降後瓣狀切開硬膜及緊貼其下的血腫外膜,一併翻開可以減少滲血。血腫內膜與蛛網膜多無愈著,易於分離,應予切除,但不能用力牽拉,以免撕破內外膜交界緣,該處容易出血,可在近緣0.5cm處剪斷。術畢,妥善止血,分層縫合硬腦膜及頭皮各層、血腫腔置管引流3~5天。對雙側血腫應分期分側手術。
術後血腫復發的處理
無論是鑽孔沖洗引流還是開顱手術切除,都有血腫復發的問題。常見的復發原因有:老年病人腦萎縮,術後腦膨起困難;血腫包膜堅厚,硬膜下腔不能閉合;血腫腔內有血凝塊未能徹底清除;新鮮出血而致血腫復發。因此,須注意防範,術後宜採用頭低位、臥向患側,多飲水,不用強力脫水劑,必要時適當補充低滲液體;對包膜堅厚或有鈣化者應施行開顱術予以切除;血腫腔內有固態凝血塊時,或有新鮮出血時,應採用骨瓣或窗開顱,徹底清除。術後引流管高位排氣,低位排液,均外接封閉式引流瓶(袋),同時經腰穿或腦室注入生理鹽水;術後殘腔積液、積氣的吸收和腦組織膨起需時10~20天,故應作動態的CT觀察,如果臨床症狀明顯好轉,即使硬膜下仍有積液,亦不必急於再次手術。
相關詞條
參考連結
1 http://www.alyisheng.com/illness/2007/cause.html
2 http://www.fh21.com.cn/php2/detail.php?table=disease&id=1445