病因
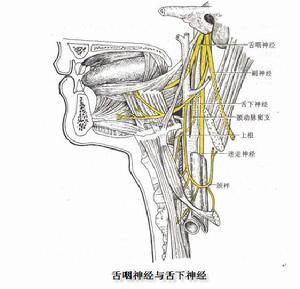
 舌咽神經結構圖
舌咽神經結構圖發病機制:
當舌咽神經與迷走神經之間發生“短路”時,輕微的觸覺刺激即可通過短路傳入中樞中樞傳出的衝動也可通過短路再傳入中樞這些衝動達到一定總和時,即可激發上神經節及岩神經節、神經根而產生劇烈疼痛。開展神經血管減壓術,發現舌咽神經痛患者椎動脈或小腦後下動脈壓迫於舌咽及迷走神經上,解除壓迫後症狀緩解這些患者的舌咽神經痛可能與血管壓迫有關。中國一組30例神經血管減壓術治療舌咽神經病例,術中觀察發現頸靜脈孔區均有蛛網膜粘連增厚並包裹舌咽神經根舌咽神經與小腦後下動脈粘連,受其壓迫者20例;椎動脈壓迫者4例;小腦後下動脈+靜脈壓迫者3例;多根血管襻狀(複合性)壓迫者3例。所有壓迫血管均在進腦橋處距舌咽神經根5mm以內。銳性分離粘連的蛛網膜,行神經與血管減壓後疼痛均立即消失。證實了異位血管壓迫與舌咽神經痛的發病密切相關。
舌咽神經根在進出腦橋處,即中樞與周圍神經的移行區,有一段神經缺乏施萬細胞的包裹平均長度2mm,簡稱脫髓鞘區,該部位血管搏動性壓迫刺激即可出現舌咽神經分布區陣發性疼痛。造成舌咽神經根部受壓的原因可能有多種情況除血管因素外還與小腦腦橋角周圍的慢性炎症刺激有關,慢性刺激致蛛網膜炎性改變逐漸增厚使血管與神經根相互緊靠促成神經受壓的過程因為神經根部受增厚蛛網膜的粘連,動脈血管也受其粘連發生異位而固定於神經根部敏感區,致使神經受壓和衝擊而缺乏緩衝餘地。舌咽神經根部與附近血管緊貼現象是舌咽神經痛的解剖學基礎。而頸內靜脈孔區蛛網膜增厚粘連造成舌咽神經根部的無法緩衝,受其動脈搏動性的壓迫是病理學基礎。
臨床表現
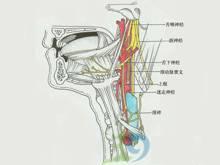
 舌咽神經痛病理圖
舌咽神經痛病理圖神經系統檢查常無異常發現,是此病的一個特徵。
診斷
 舌咽神經痛病理圖
舌咽神經痛病理圖鑑別診斷:
臨床上應與三叉神經痛、喉上神經痛、膝狀神經痛、蝶齶神經痛、頸肌炎病和顱底、鼻咽部及小腦腦橋角腫瘤等病變引起者相鑑別。
1.三叉神經痛 兩者的疼痛性質與發作情況完全相似,部位亦與其毗鄰,第三支痛時易和舌咽神經痛相混淆。二者的鑑別點為:三叉神經痛位於三叉神經分布區、疼痛較淺表“扳機點”在瞼、唇或鼻翼,說話、洗臉、刮須可誘發疼痛發作;舌咽神經痛位於舌咽神經分布區,疼痛較深在,“扳機點”多在咽後扁桃體窩舌根,咀嚼吞咽常誘發疼痛發作。
2.喉上神經痛 喉深部、舌根及喉上區間隙性疼痛,可放射到耳區和牙齦,說話和吞咽可以誘發,在舌骨大角間有壓痛點,用1%丁卡因卷棉片塗抹梨狀窩區及舌骨大角處。或用2%普魯卡因神經封閉,均能完全制止疼痛可相鑑別。
3.膝狀神經節痛 耳和乳突區深部痛常伴有同側面癱、耳鳴、耳聾和眩暈。發作後耳屏前、乳突區及咽前柱等處可出現皰疹,疼痛呈持續性。膝狀神經節痛者,在咀嚼、說話及吞咽時不誘發咽部疼痛但在叩擊面神經時可誘起疼痛發作,無“扳機點”
4.蝶齶神經節痛 此病的臨床表現主要是在鼻根眶周、牙齒、顏面下部及顳部陣發性劇烈疼痛,其性質似刀割、燒灼及針刺樣,並向頜、枕及耳部等放射。每天發作數次至數十次每次持續數分鐘至數小時不等。疼痛發作時多伴有流淚,流涕畏光、眩暈和鼻阻等有時舌前1/3味覺減退上肢運動無力。疼痛發作無明顯誘因,也無“扳機點”。用1%丁卡因棉片麻醉中鼻甲後上蝶齶神經節處,5~10min後疼痛即可消失。
5.頸肌部炎性疼痛 發病前有感冒發熱史單個或多塊頸肌發炎,引起頸部或咽部痛,運動受限,局部有壓痛,有時可放射到外耳,用地卡因噴霧咽部黏膜不能止痛。
6.繼發性舌咽神經痛 顱底、鼻咽部及小腦腦橋角腫物或炎症等病變均可引起舌咽神經痛,但多呈持續性痛伴有其他腦神經障礙或其他的神經系局限體徵。X線顱底拍片,頭顱CT掃描及MRI等檢查有助於病因診斷。
治療
 舌咽神經痛病理圖
舌咽神經痛病理圖2.局部注射療法 經藥物治療效果不理想或症狀嚴重者,可進行藥物神經注射治療。藥物可套用無水乙醇0.5~1ml、山莨菪鹼(654-2)溶液10~40mg,維生素B12 1000~4000μg/次注射方法有兩種:(1)咽部入路、(2)乳突尖端入路。
3.射頻電凝術 Isamat等(1981)與Salar等(1983)報告穿刺頸靜脈孔用射頻電凝舌咽神經,治療舌咽神經痛。具體方法是:患者仰臥於放射攝片台上術中在血壓及心電監護下施行,當出現血壓下降和心率下降時,表明發生了必須予以避免的迷走神經受累。電極作用面積7mm,穿刺的進針點在口角外側35mm,下方0.5mm。術者將定標放在患者口腔控制電極穿刺方向,當遇到骨組織時,攝側位片和沿電極方向的斜位片。根據攝片中頸靜脈孔的位置,在電視下糾正穿刺方向,使電極尖到達頸靜脈孔神經部。先用0.1~0.3V低電壓刺激,若出現半側咽、扁桃體和外耳道感覺異常且無副神經反應和血壓與心電圖改變,表明穿刺部位正確。於是緩緩持續增溫,若無迷走神經反應出現,升溫至65~70℃,電凝60s即可造成孤立的舌咽毀損灶。若在升溫過程中出現迷走神經反應,應立即停止電凝,並給阿托品0.5~1ml數分鐘內可恢復,復發後可重複電凝。
4.手術治療 舌咽神經痛嚴重,而保守治療無效者應考慮手術治療。
(1)舌咽神經根切斷術:局麻或全麻下耳後切口乙狀竇下緣入路開顱。打開硬腦膜,放出腦脊液減壓,抬起小腦,暴露出頸靜脈孔,辨認匯集在該孔的舌咽、迷走及副神經。舌咽神經位於最前方,單根較粗,與迷走神經之間有明顯的狹窄間隙迷走神經由數根細小纖維束所組成。局麻時分離迷走神經時可引起嘔吐,用神經鉤將舌咽神經鉤起,這時將引起劇烈疼痛,如疼痛部位與臨床相符可用鉤刀或微型剪刀將神經切斷。如疼痛部位涉及外耳深部,為迷走神經耳支影響所致應同時切斷迷走神經前方1~2根根絲。切斷舌咽神經時少數可有血壓上升,切斷迷走神經時有時可心臟發生期外收縮,血壓下降,心臟停搏等副作用,手術時應密切觀察。神經切斷後疼痛不再發作,同側舌後1/3味覺喪失,軟齶扁桃體區及舌根部麻木,咽部乾燥不適,輕軟齶下垂及短暫性吞咽困難。自神經血管減壓術套用臨床後不僅解除了疼痛,又保留了神經的完整,優點較多。但有的病人術中未發現壓迫的血管,手術仍有一定的復發率,故神經切斷術仍然是舌咽神經痛治療的有效方法之一。
(2)神經血管減壓術:麻醉、切口、骨窗形成和硬腦膜切開均與面肌痙攣微血管減壓術相同。顯露頸靜脈孔和舌咽迷走、副神經,將小腦半球向內上方牽開,刺破蛛網膜,放出腦脊液,待腦壓降低後將小腦半球向後內和上方牽開,找出頸靜脈孔和舌咽、迷走、副神經。舌咽和迷走兩神經自腦幹發出後向前向內走行至頸靜脈孔、副神經根與小腦腦橋角處向前行走。舌咽神經僅一根,且較迷走神經粗大單獨自蛛網膜包裹獨自穿過一個硬腦膜孔,很容易與迷走神經的根區別。顯露壓迫神經的血管襻。多在舌咽迷走神經出腦幹處,可見椎動脈或小腦後下動脈壓迫神經。在顯微鏡下細心游離壓迫神經的動脈,並在神經與血管間填入適當大小的滌綸片或特氟隆棉。對與舌咽神經粘連的增厚蛛網膜和小腦亦應進行松解。然後使病人試咽口水或飲少許液體,如疼痛消失,手術即告成功。
預後
舌咽神經痛如不給予治療,一般不會自然好轉,疼痛發作逐漸頻繁,持續時間越來越長,嚴重影響病人的生活及工作。
神經外科疾病
| 神經外科學從治療的疾病譜上主要劃分為腦腫瘤、腦血管病和功能腦病。採用手術的方法修正神經系統功能異常的醫學分支是為功能神經外科學,早期亦稱生理神經外科學,或套用神經生理學。手術針對特定的神經根、神經通路或神經元群,旨在有意識地改變其病理過程,重建神經組織的正常功能。 |