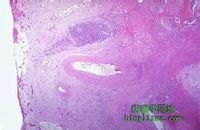
簡介
假膜性腸炎(pseudomembranouscolitis,PMC)又稱難辨梭狀厭氧芽胞桿菌性腸炎、手術後腸炎、抗生素腸炎、抗生素誘發的難辨梭狀厭氧芽胞桿菌性腸炎等。PMC常發生於大手術後及一引起危重和慢性消耗性疾病的患者,使用廣譜抗生素,特別是口服潔黴素後,促使腸道菌群失調,難辨梭狀厭氧芽胞桿菌異常繁殖,產生黴素而引起腸道黏膜急性休克性炎症,在壞死的黏膜上形成假膜。
體徵
 腹痛
腹痛3.腹痛、腹脹在炎症及腸液毒素的刺激下腸管呈痙攣性收縮從而引起不同程度的腹痛,重者可很劇烈伴有早期的腸鳴音亢進。腸管蠕動功能紊亂後,不能有效地排空積聚腸內的液體和氣體導致腹脹。假膜性腸炎是在頻繁腹瀉的同時出現腹脹而不同於一般的腹瀉。嚴重者可有典型的中毒性巨結腸症症狀,重者有腹痛、腹脹、腸型、全腹肌抵抗和壓痛、腸鳴減弱或消失。有腸壞死、穿孔者出現瀰漫性腹膜炎,全腹肌出現明顯的抵抗、壓痛反跳痛,腹脹更為明顯,全身的中毒症狀更加重,以致陷入感染中毒性休克。有的患者出現腹水。
4.毒血症和休克是重症患者晚期的表現。大量毒素吸收後出現食慾明顯減退、高熱、心動過速、精神萎靡、譫妄、定向力差、意識障礙、呼吸深促、手足發涼、血壓不穩等,最後導致肝、腎功能不全而陷入不可逆性休克。個別患者起病急驟,主要表現為高熱、嚴重腹脹、嘔血、便血,數小時內出現休克、死亡。
病因
假膜性腸炎是由兩種菌群產生毒素致病。1.難辨梭狀芽孢桿菌(clostridiumdifficile)是與抗生素相關的假膜性腸炎的重要發病原因,1935年由Hall等首先從嬰兒的糞便中分離出來的細長的嚴格厭氧的革蘭陽性桿菌。這種細菌是體內常駐細菌存在於正常人的腸道中。在未接受抗生素治療的患者中,難辨性梭狀芽孢桿菌數量僅占厭氧菌的2%~3%,細菌產生的毒素少,甚至不產生對人體致病的毒素。人群中難辨梭狀芽孢桿菌的檢出率為5%~13%,正常情況下這些細菌互相制約,不能大量繁殖,也不會導致發病。長期使用大量抗生素,能抑制腸道內各類細菌的生長,不受抗生素影響的耐藥性難辨梭狀芽孢桿菌則迅速繁殖,大便中的難辨梭狀芽孢桿菌可高達厭氧菌的10%~20%,產生大量的外毒素,引起黏膜壞死、滲出性炎症伴假膜形成,在所有假膜性腸炎的大便中都幾乎可找到這種外毒素。難辨梭狀芽孢桿菌至少產生四種物質,即毒素A(腸毒素)、毒素B(細胞毒素)、運動性影響因子和一種熱敏感毒素。其中毒素A和B已經得到純化。毒素A的分子量為50萬,毒素B的分子量為36萬。它們均由糖蛋白組成,對酸、鹼敏感,耐醚不耐熱,在50℃下30min兩種毒素絕大部分被破壞。對胰酶、胰凝乳蛋白酶和細胞蛋白酶敏感,不被核糖核酸酶及脫氧核糖核酸酶分解。在pH4或pH10條件下,毒素B的毒性消失而毒素A的毒力不受影響。毒素A可刺激黏膜上皮細胞增加水和電解質的分泌,使水分和電解質大量丟失。毒素B可造成局部變態反應使腸黏膜變性壞死,纖維素、黏蛋白滲出形成假膜,如將這種毒素經口注入動物體內可引起腸炎、致死。毒素A在低濃度時可以刺激腸黏膜上皮細胞活化鳥苷環化酶,導致細胞內G-磷酸鳥嘌呤核苷增加。毒素A和毒素B的作用是協同的,先是毒素A引起腸道組織病變,其後毒素B再作用於這些受損的組織細胞。兩種毒素均有抗原性,能與相應抗體作用,毒素A的抗血清不能中和毒素B,而毒素B的抗血清除可中和毒素B外還可以中和部分毒素A。另外,毒素B可被索氏梭菌抗毒素中和。第三種毒素運動性影響因子存在於難辨梭狀芽孢桿菌培養液的過濾除菌上清液中,它可改變兔迴腸袢肌電活動。第四種毒素為低分子量的蛋白質,對熱敏感,非常不穩定,其作用和霍亂弧菌、大腸埃希菌的腸毒素相同,可引起兔迴腸液分泌增加,但不引起組織損傷。2.凝固酶陽性的溶血性耐藥金黃色葡萄球菌當使用大量廣譜抗生素後(如土黴素、氯黴素、四環素、氨苄青黴素、先鋒黴素等)抑制了腸道內包括大腸桿菌在內的各種菌群,耐藥的金黃色葡萄球菌則大量繁殖產生外毒素,導致假膜性腸炎的發生。把這類病人的糞便塗片做革蘭染色可找到成堆的球菌,如將這種細菌產生的毒素給動物注射也可以發生假膜性腸炎。有人報導,在一組入院患者的大便中檢出金黃色葡萄球菌的占17%,入院經抗生素治療1周后大便中金黃色葡萄球菌的檢出率達38%~40%。也有人認為,在假膜性腸炎中,金黃色葡萄球菌只是一種伴隨菌並不是真正的致病因素。有的人對假膜性腸炎屍檢材料進行組織培養或大便培養,均未發現金黃色葡萄球菌。也有人報導,抗生素相關假膜性腸炎患者的大便中有金黃色葡萄球菌及其毒素存在,而未見前述的難辨梭狀芽孢桿菌和毒素。由此可見,雖已證實難辨梭狀芽孢桿菌是抗生素相關假膜性腸炎重要發病原因,但並非所有的假膜性腸炎都是由難辨梭狀芽孢桿菌所致。正常情況下胃腸道是一個平衡的生態系統,腸道記憶體在著大量的細菌,這些細菌菌種和數量基本上是恆定的。這些細菌有助於細菌本身和它所引起人體產生的抗體來抵抗感染。一旦某些因素使這個系統失去生態平衡,就會致病。抗生素最易產生菌群的比例失調,因此是假膜性腸炎發病的重要原因之一。最常引起假膜性腸炎的抗生素依次是氨苄青黴素、氯林可黴素和頭孢菌素類。不常引起的是青黴素、紅黴素和複方新諾明。偶可引起的是氯黴素、四環素、甲硝唑和氨基糖苷類藥物。癌症和手術是重要的易感因素。
生理
 假膜性腸炎
假膜性腸炎正常腸蠕動是防止細菌在小腸過度生長的主要防禦機制。小腸靠強有力的蠕動作用使腸腔內細菌遠遠少於結腸,當腸蠕動減低時,小腸細菌將密集生長。胃酸殺滅上段小腸細菌使該部位的菌群稀少,胃酸一旦減低,進入胃與小腸中的需氧和厭氧菌數量就會明顯增加,在近段小腸出現大腸桿菌和厭氧性革蘭陽性細菌,同時真菌和鏈球菌的數量也相應增加。
在正常情況下,人體腸道內的細菌相互依賴、相互制約形成一種細菌和人體之間自然的生態平衡。腸道記憶體在的細菌在菌種和數量上基本上是平衡的,大腸中每克內容物中含有細菌數為1010~1011,小腸內也含有108。在正常的生態平衡狀態下,這些細菌藉助於細菌本身和細菌引起人體產生的抗體來抵抗致病菌的侵襲。細菌對人不構成危害而且還可合成某些維生素。大量套用抗生素,特別是經口服用以致於改變了腸道細菌之間平衡關係,將出現腸道細菌的菌群失調。非致病的腸道內細菌,如大腸桿菌等因對抗生素敏感而被大量殺滅,抗藥性相對較強的細菌,如金黃色葡萄球菌、綠膿桿菌、某些莢膜芽孢桿菌及真菌等迅速生長繁殖,分泌外毒素引起腸道病變。病人機體的免疫能力和抗病功能下降或某些疾病導致腸道缺血、淤血等均可導致腸道內菌群失調發生假膜性腸炎。
 假膜性腸炎
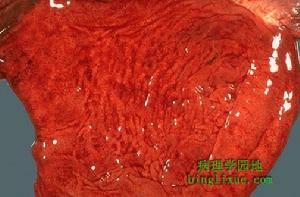
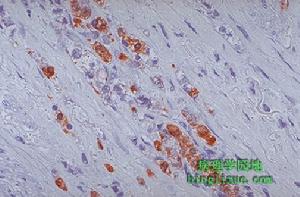
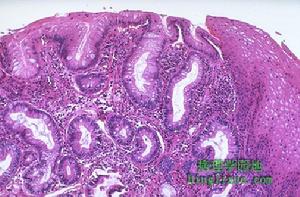
假膜性腸炎2.病理組織學研究表明,典型的假膜性腸炎有組織學上特殊的層狀病理改變,沒有血管炎的表現。病變早期,病灶與病灶之間存在正常黏膜。進展期黏膜完全壞死而僅有少量腺體存活,上面覆蓋一層厚的炎性細胞碎片、黏蛋白和纖維素。水腫和炎症繼續發展,擴展到黏膜下層甚至超過黏膜下層則不易與其他腸道炎症相區別。約60%的病變發生在小腸,15%生在大腸,25%大小腸都有。病理變化主要局限於黏膜和黏膜下層。受累腸段可呈階段性分布的黏膜壞死、偽膜形成。黏膜病變表現為充血水腫,局限性的壞死病灶可以相互融合。
(1)大體形態:肉眼可見假膜性腸炎的腸腔擴張、積聚有大量稠厚黏液,黏膜被覆有從數毫米到數厘米散在的斑點狀或斑片狀的黃白色、黃色、棕色或黃綠色假膜,嚴重者融合成片使整個腸段完全被假膜所覆蓋。假膜由纖維素、中性粒細胞、單核細胞、黏蛋白、細菌及壞死細胞凝固而成。假膜質地鬆軟而脆,容易與黏膜分離,漂浮在腸液中並隨大便排出體外。假膜脫落後裸露出黏膜下層形成潰瘍,漿膜充血、水腫、增厚,甚至壞死、穿孔。
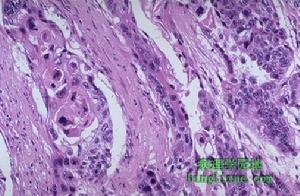
(2)組織形態:顯微鏡下,病變部位的黏膜充血,黏液腺管擴張內含多量稠厚的黏液,黏液排出後參與假膜的組成,病變重時絨毛和黏膜頂部有不同程度的壞死或消失。固有層中有中性粒細胞、漿細胞和淋巴細胞浸潤,腺體斷裂壞死。黏膜下層毛細血管擴張、充血及血栓形成,血管壁壞死可導致黏膜缺血壞死。病變一般僅限於黏膜層,但也可以向黏膜下層擴展累及全層,甚至導致大片壞死。一般可按病變程度分成輕度、重度、嚴重3型:①輕度病變:最初的損害是在黏膜的固有層中出現急性炎性細胞、嗜酸性粒細胞浸潤和纖維素滲出,形成灶性壞死。在壞死的病灶中的纖維蛋白原和多形核細胞聚集形成特殊的頂極損害。②重度病變:病變未侵犯到黏膜下層,黏膜腺體被破壞,假膜形成。含有黏蛋白的急性炎性細胞的破壞和腺體被典型的假膜所覆蓋,固有層中性多形核細胞浸潤,伴有典型火山口樣隆起壞死病變。③嚴重病變:黏膜完全破壞,固有層深層受到侵犯,黏膜固有層被一層厚而相互融合的假膜覆蓋。
檢查
 假膜性腸炎
假膜性腸炎2.細菌學檢查90%的病例在發病時糞便中可培養到難辨梭狀芽孢桿菌。送檢時為了減少與空氣的接觸,必須採取至少多於容器容量的新鮮糞便,連同容器置於加蓋密封的廣口瓶內,於20min內速送檢驗。取CCFA專用培養基(由環絲氨酸、噻吩甲氧頭孢黴素、果糖和蛋白質瓊脂組成)接種,在厭氧條件下有選擇性的分離難辨梭狀芽孢桿菌。若菌落呈扁平、邊緣不規則、粗糙狀,革蘭染色為陽性桿菌即可作出診斷。
3.細胞毒素的毒性實驗稀釋的大便或細菌培養濾液,對組織培養細胞(HELA)有特異性的細胞病理效應,這種效應
 假膜性腸炎
假膜性腸炎其他輔助檢查:
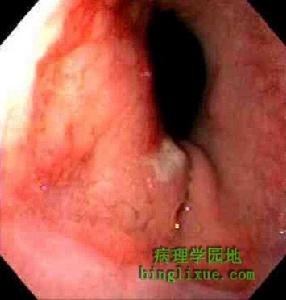
1.結腸鏡檢假膜性腸炎同時侵犯結腸,尤其是乙狀結腸可藉助結腸鏡進行檢查。有報導套用纖維結腸鏡檢查了16例假膜性腸炎的患者,其中有14例在直腸和乙狀結腸部位發現了病變。典型的表現為黏膜發紅水腫,上面有斑塊或融合的假膜,活檢可見黏膜有急性炎症,假膜內含有壞死上皮、纖維蛋白、炎性細菌等。套用纖維結腸鏡檢查時要掌握病程進展的階段,腸炎尚未形成假膜或局部的假膜已經脫落時鏡下未必能發現假膜,所以不一定以假膜為唯一的診斷根據,未見假膜並不一定能排除本病。假膜性腸炎病變可以呈跳躍式分布,為了防止遺漏小的病變,要求鏡檢的範圍必須包括全結腸,在有代表性部位採取病變組織,採取活檢時要有一定的深度。
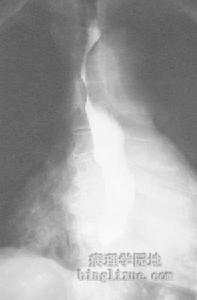
2.腹部X線平片常有腸黏膜增厚、小腸脹氣,部分腸麻痹病人表現為腸梗阻。鋇灌腸可能發現腸管邊呈毛刷狀、指壓跡症和散在的圓形、不規則形充盈缺損。氣鋇雙重造影可提供更多的診斷指標,但必須小心操作防止腸穿孔的發生。
3.超聲診斷超聲能發現局部腸壁假膜、黏膜及黏膜下水腫導致的重度增厚、腸腔變窄或消失,仔細探查可於右下腹發現似腸結核或腫瘤的假腎征。條件好的超聲診斷儀還能更準確地分辨病變相關的層次。除此之外,超聲診斷能發現疾病伴發的腹水等。CT診斷CT的表現不具有特異性,偶可發現低衰減的增厚的腸壁。
鑑別
 假膜性腸炎
假膜性腸炎1.腸扭轉或腸套疊復位術後腸扭轉或套疊造成腸管缺血、缺氧,在血循環改善後,由於毒素吸收出現高熱及腹瀉,有時需和假膜性腸炎鑑別。腸扭轉或腸套疊復位術後出現的腹瀉來自於腸道積存的內容物,腹瀉的次數和量少於假膜性腸炎而且不會越來越多,內容物中所含的有形成分也多於假膜性腸炎,儘管可以有短暫的全身中毒症狀但總的趨勢呈逐漸緩解。大便不會出現典型的水樣,更不可能有假膜,細菌塗片或培養不以球菌為主,也無難辨性梭狀芽孢桿菌。
2.潰瘍性結腸炎潰瘍性結腸炎往往有長期腹瀉史,嚴重者每天可有十多次水樣便,少數急性起病者發病急驟,可有全身嚴重的毒血症狀,廣泛的結腸病變可有中毒性巨結腸表現,直至發生腸穿孔和瀰漫性腹膜炎。潰瘍性結腸炎的病變以結腸、直腸為主,缺少假膜性腸炎的致病原因,有反覆發作的趨勢,糞便檢查沒有假膜和相關病原體,黏膜所見為多發性潰瘍及息肉,X線檢查和結腸鏡檢有助於作出診斷。
3.克羅恩病(克隆病)多見於20~40歲,男女發病率大致相等,急性發病者有迴腸充血水腫、腸系膜增厚淋巴結腫大,可出現發熱、腹痛、腫塊及穿孔。克羅恩病的病程較長,症狀時輕時重呈間歇樣發作,腹瀉不嚴重,大便常為不成形稀便無假膜形成,與使用抗生素藥物無關。最後確診需要鋇餐和鋇灌腸、結腸鏡檢查和組織活檢。
4.出血性壞死性腸炎出血性壞死性腸炎與腸黏膜缺血損傷、細菌感染有關,多見於嬰幼兒及兒童,男性高於女性,病變以小腸為主,腸黏膜階段性充血、水腫、出血、壞死,可伴腸系膜及所屬淋巴結炎症。可有急性腹絞痛、腹瀉、便血和毒血症,糞便有特殊的腥臭味。發病1~2天內出現全身衰竭、寒戰、發熱、白細胞升高與核左移、出現中毒顆粒等毒血症表現。輕型出血性壞死性腸炎只出現腹瀉和僅含有少量血性水樣便時不易和假膜性腸炎鑑別。
治療
 假膜性腸炎
假膜性腸炎1.病因治療病因治療極為重要,臨床用藥應嚴格掌握適應證,對大量使用廣譜抗生素的要嚴密觀察消化道的變化。一旦懷疑本病或已明確診斷應立即停用正在使用的抗生素。停用抗生素以後有利於腸道其他細菌特別是需氧菌的生長,抑制厭氧菌生長,恢復正常的腸道內環境。
2.抗生素的套用在大便培養及藥物敏感實驗得出結果之前應及時改用抗生素,可使用針對性強的窄譜抗生素。
(1)紅黴素:金黃色葡萄球菌為病原的可使用紅黴素,30mg/kg,分4次口服,或2~4mg/kg靜脈滴注,療程為7~10天。
(2)萬古黴素:萬古黴素對難辨梭狀芽孢桿菌有抗菌活性,在腸道內很少被吸收,能維持較高的藥物濃度,很少有全身的毒副作用,對金黃色葡萄球菌也有作用,故被臨床確認為治療本病的首選藥物。口服萬古黴素500mg,4次/d,至少10天。一般臨床症狀迅速好轉,腹瀉、發熱、腹痛常在48~96h內緩解,大便毒素滴度在3~7h內逐漸下降。但有少部分病人症狀緩解停藥後有復發。其原因可能有:①套用萬古黴素以後,難辨梭狀芽孢桿菌形成芽孢,停用藥物以後芽孢發育和繁殖再次產生毒素;②病人再次感染難辨梭狀芽孢桿菌(難辨梭狀芽孢桿菌出現緊急耐藥菌株的可能性不大,因為再次使用萬古黴素仍然有效,而且未能檢出耐藥菌株)。有人認為使用萬古黴素的總劑量和療程的長短對停用抗生素後的復發無直接關係,採用逐漸減少劑量或間歇用藥的方法也不能防止疾病的復發。如果發生復發可以重複一個療程的用藥。萬古黴素治療的主要缺點是味苦難聞和有較高的復發率,且價格昂貴。
(3)甲硝唑:甲硝唑也常被用於本病的治療,得到較滿意的療效。體外實驗中甲硝唑對難辨梭狀芽孢桿菌有很好的抑制作用,缺點是口服時藥物易被吸收,腸道的濃度相對較低,使用時需要加大劑量。甲硝唑0.4g口服,4次/d,5天后改用0.2g,1次/8h,再用5天。對不能口服的可經靜脈給藥,成人和12歲以上兒童每次0.5g,1次/8h。個別情況下甲硝唑也可以成為假膜性腸炎的誘因,但仍然不失為很好的治療藥物。
(4)磺胺脒和酞磺噻唑:1g口服,4次/d,共7~10天。
(5)桿菌肽:也有用桿菌肽、潔黴素治療的報導。桿菌肽是對細胞壁有活性的多肽,體外實驗能抑制難辨梭狀芽孢桿菌。與萬古黴素相同,口服給藥時從胃腸吸收少,糞便中可獲得較大的濃度,全身的毒副作用少。桿菌肽的口
 假膜性腸炎
假膜性腸炎3.抗毒素抑制毒素的致病作用。
(1)消膽胺:消膽胺在體外能結合難辨梭狀芽孢桿菌的細胞毒和腸毒素,此藥在腸道內發揮離子交換樹脂作用與腸道內梭狀芽孢桿菌結合排出腸外,阻斷或降低毒素的組織毒性和活力,促進迴腸末端對膽鹽的吸收,減輕症狀。常用劑量為每次口服4g,1次/6h,共5天。消膽胺適合輕症或經初期治療成功而復發的,以及使用萬古黴素後減少劑量而復發的。
(2)氣性壞疽梭狀芽孢桿菌多價抗毒素:常用劑量為50000U,加於5%葡萄糖液50ml靜脈點滴,2次/d,直到效果滿意。
(3)考來烯胺:此藥能與毒素結合,減少吸收。一般用2~4克口服,3次/d。
4.扶持正常菌群由於難辨梭狀芽孢桿菌腸道定植阻力的喪失是假膜性腸炎病理中一個重要因素,所以從理論上講,可以用重建正常菌群的方法治療。
(1)藥物治療:乳酶生0.9g,3次/d。維生素C0.1g,3次/d。葉酸、複合維生素B、維生素B12、谷氨酸等能促進腸內球菌正常菌群的繁殖。乳糖、蜂蜜、麥芽糖等促進大腸桿菌的繁殖。
(2)健康人糞便:用健康入腸道含正常菌群糞便為供體,用糞便灌腸方式治療假膜性腸炎能取得較好的效果。其方法是取大便5~20g加200ml生理鹽水混勻過濾後保留灌腸,1~2次/d,3~5天為一個療程。
5.對症及全身支持治療
(1)抗休克和對毒血症的治療:補充血容量並給予全血、血漿或白蛋白,增強抵抗力及抗休克的能力。對毒血症的治療可以短期套用。腎上腺皮質激素以期達到減輕毒血症的作用,有利於糾正休克。但沒有必要大劑量、長期使用。血壓偏低可用多巴胺、間羥胺等血管活性藥物。
(2)糾正水電解質紊亂及酸鹼平衡失調:腹瀉可以導致脫水,一般為等滲性脫水,應根據生化檢查和尿量補充丟失
 假膜性腸炎
假膜性腸炎(3)腸外營養(PN)治療:本病有嚴重的腹瀉,病程中影響進食,病程長,常易導致氮的負平衡。因此,PN治療可以增強機體的抗禦疾病的能力,加速組織的修復。
(4)治療基礎疾病:在治療過程中要注意對於基礎疾病的治療,糾正心力衰竭,改善肝功能等。
6.手術治療在非手術的積極治療下,病程無改善,懷疑腸壞死、腸穿孔或發生中毒性巨結腸的可在糾正酸中毒、補足血容量的同時積極手術探查。
(1)小腸修補或腸切除術:適合於局部或一段腸管病變,腸壁充血水腫、壞死、穿孔者。可酌情行修補或一期切除吻合。
(2)迴腸造口和橫結腸造口術:中毒性巨結腸或腸穿孔時由於病情危重,全身狀況差,不容易經受較大手術,可行末段迴腸造口或橫結腸雙腔造口術,同時可經造口灌注萬古黴素或甲硝唑。
病人的護理
(一)一般護理(1)為病人提供舒適安靜的環境,囑病人臥床休息,避免勞累。
(2)室內定時通風,保持空氣清新,調節合適的溫度濕度。
(3)病人大便次數多,指導病人保護肛周皮膚,每次便後用柔軟的衛生紙擦拭,並用溫水清洗、軟毛巾蘸乾,避免用力搓擦,保持局部清潔乾燥,如有發紅,可局部塗抹鞣酸軟膏或潤膚油。
(4)將日常用品放置於病人隨手可及的地方,定時巡視病房,滿足病人各項生理需要。
(二)心理護理
(1)患者人院時主動接待,熱情服務,向病人及家屬介紹病房環境及規章制度,取得病人及家屬的配合,消除恐懼心理。
(2)病人腹痛、腹瀉時,應耐心傾聽病人主訴,安慰病人,穩定病人情緒,幫助病人建立戰勝疾病的信心。
(3)向病人講解各項檢查的目的、方法,術前準備及術後注意事項,消除病人的恐懼心理。
(三)治療配合
(1)觀察病人大便的次數、性狀、量以及有無黏液膿血,及時通知醫生給予藥物治療。
(2)觀察病人腹痛的部位、性質、持續時間、緩解方式及腹部體徵的變化,及時發現,避免腸穿孔及中毒性巨結腸的發生。
(3)觀察病人生命體徵變化,尤其是體溫變化,注意觀察熱型,遵醫囑套用物理降溫及藥物降溫。
(4)評估病人營養狀況,監測血常規、電解質及血清白蛋白、總蛋白的變化,觀察病人有無皮膚黏膜乾燥、彈性差、尿少等脫水錶現。
(5)指導病人合理選擇飲食,一般給予高營養低渣飲食,適量補充維生素及微量元素。
(6)指導病人合理用藥,觀察藥物效果及不良反應。
(四)用藥護理
(1)抗菌治療
(2)保證患者每日液體入量,根據藥物的性質和患者自身情況合理調節滴注速度。
(五)健康教育
(1)向患者及家屬介紹假膜性腸炎的病因、疾病過程以及預防方法。
(2)指導病人合理選擇飲食,避免粗纖維和刺激性食物。
(3)講解用藥的注意事項、不良反應及服用方法,教會病人自我觀察。
(4)囑病人注意腹部保喛,避免受涼,如有不適隨時就醫。