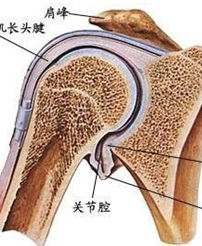
疾病概述
骨性關節炎(osteoarthritis)和 骨性關節病(osteoarthrosis)近來也以 軟骨軟化性關節病(chondromalacicarthrosis),退變性關節病(degenerativearthritis)、 肥大性關節炎(hypertrophicarthritis)、 關節炎畸形(arthritisdeformans)表述活動關節( 滑膜關節)發生於老年的特發性、慢性進行性疾病。病理特點為局灶性關節軟骨的退行性變,軟骨下骨質變密(硬化), 邊緣性骨軟骨骨贅形成和關節畸形。臨床表現為 反覆發作性關節疼痛,滲出性滑膜炎、 關節僵硬和進行性運動受限。X線檢查,關節間隙變窄,軟骨下骨質緻密增厚,軟骨下囊腫和邊緣性骨贅。退變過程先從關節軟骨開始,由表層關節軟骨改變進行性延及關節軟骨全層。隨生物化學的改變,出現對壓力和張力承受能力降低,大量纖維組織形成,深部劈開碎裂,最後軟骨完全侵蝕,軟骨下骨外露。與軟骨表面早期改變的同時,軟骨下骨血管增多,血管深達鈣化層,穿透病灶。由於關節軟骨被侵蝕,軟骨下板層骨及其相鄰骨小梁增厚和變粗。
疾病原因
原發性骨關節炎病因不清,有關因素有:1.年齡
人體於20歲開始出現退變過程,不過直到中年之前並不明顯,50-65歲時約85%X線檢查可發現骨關節的改變。
2.性別
患病男、女相等。直到54歲之前,男、女患病表現形式相似。其後,女性退變進程比男性更嚴重更廣泛。
3.遺傳性
流行病研究顯示骨性關節炎是一種由遺傳性代謝異常引起的一種全身性改變的關節表現。Heberden's結節可以單一的正染色體(antosomal)基因(gene)遺傳性影響,在女性為顯性遺傳,在男性為隱性遺傳。外顯率(penetrance)因年齡而不同。老年女性外顯性發生率最高是30%。在老年男性,由於為隱性遺傳外顯性發生率為3%。精確的遺傳模式尚不清楚。
4.肥胖
退變性關節病在肥胖人發病率增加一倍,主要累及持重關節。肥胖男性退變性關節病表現女性多見的全身性改變。
運動系統的衰老表現在骨骼和肌肉的改變。進入中年期,骨密度下降,骨骼的彈性和韌性減弱,脆性增加,關節軟骨的再生能力減退,骨質疏鬆,肌肉總量與體重的比例下降。關節失靈、活動範圍受限,使中老年人確有力不從心之感。
由於椎間盤萎縮變薄,彈性減退、關節軟骨變性、磨損、硬化,中老年人中骨質增生是很常見的。但就增生部位和發生比例而言,胖人與體重正常者存在著很大差別。肥胖人過重的身體負擔,使骨關節過早出現變性、老化,關節磨損,骨面之間的擠壓刺激明顯大於體重正常者。因此,骨質增生的發生率比體重正常的同齡人明顯增高。而且病發部位多見於負重關節。如:腰椎骨質增生與下肢膝關節、踝關節的增生。而頸椎骨質增生的發生率卻無明顯增多現象。這大概是胖人與體重正常者的頸椎負重無明顯差別有關。
5.病變範圍
人與人、關節與關節退變表現不同。而且,由人群的檢查發現有幾種類型。在54歲之前,關節受累及形式男、女相似。女性通常多表現退變性關節受累及,第一腕掌關節和遠指間關節往往有改變。在男性,髖關節被累及更常見。可累及任何滑膜關節,但容易承受巨大壓力的關節發生退變最嚴重。由持重、壓力發病的部位有下位脊椎、髖關節和膝關節。由於強大的反覆肌力作用發病的部位有第一掌指關節、第一腕掌關節(大多角骨腕骨關節)和中頸椎關節。一個關節發生骨性關節炎改變,基本為非壓力區域。Trueta檢查不同年齡,由14-100歲的股骨頭顯示軟骨退變,71%股骨頭只限於非壓力區出現退變,僅3%退變發生於壓力區。其餘26%軟骨退變發生於壓力和非壓力區。
 繼發性骨關節炎
繼發性骨關節炎 原發性骨關節炎病因不清,關節的 繼發性骨關節炎發生的病因,由既往的健康狀態和各種改變關節軟骨的疾病來決定。下面所列出的全可能成為已經存在臨床表現或尚無臨床表現的退變過程的進展速度的促進因素。
(1)炎症過程
如在類風濕疾病,關節周圍和滑膜組織的炎症侵蝕破壞關節軟骨。
(2)代謝疾患
例如痛風性尿酸鹽沉澱,黑尿酸尿性褐黃病的色素沉澱,蓄積於關節軟骨,使關節軟骨性質改變易發生破壞。血色素沉著病作用類似。
(3)生物力學因素
軟骨發生疲勞傾向(例如,巨大應力反覆作用,軟骨發生疲勞)。因此,反覆受力作用,不僅產生膠原纖維斷裂,而且也消耗了軟骨表面的蛋白多糖(Proteoglycan)。骨畸形即可增大軟骨所承受的這種反覆作用的應力。由於關節骨折、脫位、髖臼發育異常、骨骺滑脫和Perthes'病引起結構異常,都將因支持負荷的面積減少而導致接觸壓力增大。骨壞死造成骨質塌陷,導致出現致病性高負荷壓力。
關節畸形(例如膝外翻或膝內翻),使關節增加的負荷不平衡,一側分布大,最後軟骨破壞。身體的異常作用力可引起關節的內部紊亂。如採用構想的關節一瞬間的力傳導中心的方法測定關節作用力的方向和速度。通過關節表面的任何一點與一瞬間關節作用力傳導中心的連線,垂直於作用面,即可發現關節正常和異常情況下的不同。正常關節接觸關節面的作用力速度方向與關節面平行,內側半月板撕裂的病人,其產生為一瞬間力傳導中心,由於關節扭動偏移以致膝伸展時,關節作用力速度方向有由股骨傳到脛骨的傾向。這種巨大的接觸作用力造成了半月板撕裂,其後產生了關節退變性疾病。
關節面的相對擠壓造成關節軟骨營養障礙,導致軟骨細胞壞死。繼之發生基質蛋白(PG)多糖的消耗,於是關節軟骨經不住關節往返運動的壓力和剪力,發生了退行性改變。
膝受長期屈曲作用力固定的一些實驗動物,關節面不相接觸的部分,關節軟骨和滑膜之間發生粘連。可能由於軟骨營養障礙,所以粘連下面的軟骨發生退行性改變。
肢端肥大症(acromegaly)關節軟骨改變明顯。生長激素(samototrophin)刺激軟骨細胞,導致加速和增強了軟骨細胞的代謝活動。當動物老化時,生長激素缺乏明顯,造成軟骨細胞退變,軟骨細胞代謝降低。糖尿病顯示軟骨細胞進行性異常,極易患骨性關節炎。
(5)化學損傷
全身或局部使用化學藥物,傷害了軟骨細胞的生命力和代謝活動性。
關節內注射皮質類固醇,產生合成活動大大降低,持續時間從數小時至一周或更長時間。當全身使用皮質類固醇,免疫抑制劑量,同樣引起合成代謝降低,PG(糖蛋白)喪失。組織學改變稱為局灶性軟骨軟化或早期骨性關節炎。鹼性藥物(如氮芥nitrogenmustard或塞替哌thiotape)注射關節內可損傷關節軟骨。
(6)反覆的關節內出血
在凝血因子有缺陷的病人,關節內反覆出血可能導致關節軟骨以及軟骨下骨結構的嚴重損害。在軟骨基質內的離子色素可改變軟骨的理化性質,或軟骨細胞吞噬了大量的離子色素性在胞漿內,可引起溶酶體釋放降解酶。出現蛋白糖(PG)濃度降低,軟骨細胞的合成活動減少。一次或偶然關節內出血,可不出現嚴重問題。
(7)年齡老化的改變
有些研究人員認為關節軟骨表面的纖維化與年齡有關,某些特殊部位並無症狀(髖:股骨頭內下的股骨頭凹陷,髕骨(內側關節面)有時導致骨性關節炎。關節軟骨的年齡老化改變:在正常人的關節軟骨隨年齡變化發生一些改變。在未成熟軟骨發生的那些與年齡有關的改變,也發生在骨骼發育成熟過程和成人年齡增長過程中。重要的是這些改變與那些疾病過程,特別是那些骨性關節炎的改變不同。
①細胞改變
未成熟的骺軟骺細胞數與基質比例高於成人。在兩個區細胞有絲分裂活動明顯。細胞分裂是骨骺軟骨逐漸增大的原因。骺軟骨基底部細胞增殖是軟骨內骨化的徵象,形成小的骺板骨化骨骺中心。隨著動物年齡的增長,通常在生後幾個月,細胞有絲分裂在2歲之前軟骨細胞組成進行性減少,成人整個細胞結構不改變。重要的是發現隨年齡增加,軟骨細胞表面的細胞數沒有改變。當完整的關節軟骨發現表面層細胞減少、中層細胞數增加是骨性關節炎的早期表現。
②膠原
③蛋白和氨基多糖、粘多糖(GAG)的合成
合成率仍然絕對固定不變,以保持破壞分解和合成比例平衡。成年兔關節軟骨的蛋白糖半衰期短,大部分半衰期約8天。其他萬分包括膠原,半衰期很慢。在病理情況下合成的不變比例改變,在某些骨關節炎狀態下和撕裂損傷之後合成活動明顯增加。
④化學成分
6-硫酸軟骨素是氨基多糖、粘多糖(GAG)的基本成分,約占全構成的45%-75%。在未成熟軟骨中,氨基多糖(Glycosaminoglycan)、粘多糖,其餘成分主要是4硫酸軟骨素和少量角蛋白硫酸鹽。當動物老化時,4硫酸軟骨素濃度在成年動物減少約占全粘多糖GAG的5%以下。此外,角蛋白硫酸鹽數量隨年齡增加,在成年動物濃度高達50%。正常時,僅在未成熟軟骨發現有較多的4硫酸軟骨素。在損傷和疾病的代償性反應過程中(如骨性關節炎),軟骨細胞又恢復了合成大量4硫酸軟骨素的成軟骨細胞作用,這種粘多糖GAG數量增多。
在動物測定觀察之後,對成熟的相對應的正常人的關節軟骨觀察測定發現改變不大。隨年齡變化關節軟骨水分、膠原、全氨基己糖(hexosamine)、硫酸軟骨素、全氮、硫以及骨灰量無明顯改變。關節膠原在人的老化過程中,究竟是膠原纖維形態改變還是人老化影響關節軟骨膠原纖維的生化性質尚不清楚。而且,膠原纖維關節交聯的數量對關節軟骨老化的作用也不了解。
⑤物理學改變
隨老化關節軟骨的滲透性降低,由10-40歲之間關節軟骨滲透性達到最大。而且這種滲透性的改變,在關節軟骨的表淺部分比深層增高更明顯。
 退變性關節病
退變性關節病 關節張力性僵硬指的是平行於關節面的作用力,所產生的繼發性壓縮作用。關於對老化關節面張力的作用尚待進一步研究。骨性關節炎病變主要在關節軟骨表層時,關節僵硬和無力並不明顯,但是隨病變加深關節僵硬增加。
⑥關節軟骨的營養
只在胚胎和其後一個不長時間內,血管由骨的乾骺端通到關節軟骨的各個部分,並由關節軟骨周邊直接進入骨骺。未成熟關節軟骨,骨骺板尚未閉合,因此由骺板下乾骺端血管和關節分泌的滑液擴散獲得營養。於關節軟骨成熟之後,鈣化帶形成為明顯標誌,此時骨骺板已閉合,幾乎全部營養由關節滑液擴散獲得。在病理情況下,例如骨性關節炎或關節軟骨完全性缺損,明顯的代償性反應,乾骺端血管通過軟骨下骺板,重新穿過軟骨深部鈣化帶。
疾病鑑別
 退變性關節病--鑑別
退變性關節病--鑑別 1、股骨頭缺血性壞死是由於部分或完全性缺血造成的骨和骨髓細胞成分壞死,可見於外傷後、激素治療後、血液病、某些代謝性疾病及非特異性關節炎等,病因較多,病理分為四期:
(1)Ⅰ期為血供障礙和部分骨髓成分壞死;
(2)Ⅱ期為梗死區反應性充血及炎症和部分骨質吸收;
(3)Ⅲ期為修復期可見新生血管及新生骨形成;
(4)Ⅳ期為關節間隙狹窄及退變期。
由於各期的病理基礎不同所以在影像學的表現也不同,早期X線和CT的檢查可無陽性發現,但磁共振的敏感性較高,尤其是脂肪抑制序列(STIR),對早期股骨頭壞死更為敏感,表現為高亮信號影,骨髓水腫的MRI表現:T1加權低信號,T2加權等信號或高信號改變,脂肪抑制序列(IR)表現為高信號,一般範圍較廣,包括股骨頭壞死區域、股骨頸,甚至包括股骨上端及整個股骨。其信號改變為瀰漫性的。病變中晚期由於骨的纖維化和硬化可使信號減低。
2、髖關節退行性骨關節炎分為原發性和繼發性的兩種。原發性多見於50歲以後;繼發性常因先天性的髖關節脫位、髖臼發育不良、骨折、脫位、以及股骨頭缺血性壞死等引起。發生退變後關節軟骨相繼變脆、變薄和出現蟲蝕狀缺損,並露骨面硬化。由於關節囊內高壓,軟骨破壞和骨質疏鬆及囊狀改變,退變增生形成骨刺。
MRI的表現為:軟骨的表面不光滑、局部變薄為軟骨退變失水後的早期改變,關節軟骨可見異常的低信號。股骨頭和髖臼軟骨下骨內出現低信號硬化帶(T1WI和T2WI)或股骨頭形態改變,進一步發展髖臼和股骨頭內出現T1WI低信號、T2WI高信號的軟骨下囊腫和關節腔積液,部分關節腔內見游離體。髖關節腔逐漸變窄,甚至出現半脫位。由於X線平片的觀察角度有限,而且是重疊影像,當髖關節出現股骨頭輕微形態改變時無法判斷是否有骨質壞死改變,早期的病理學改變也無法體現出來,雖然一些間接徵象也可以有一定的鑑別價值,如繼發性的髖關節退行性骨關節炎常來源於先天性髖關節發育不良,測量頸乾角變直或沈通氏線不連續和髖臼窩較淺等,有助於間接徵象的獲得,但影像學是三維的科學,水平層面的圖象有利於觀察股骨頭的形態學變化。
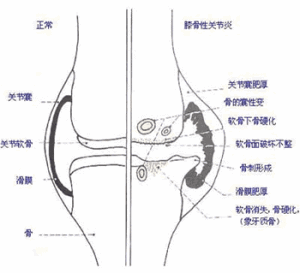 退變性關節病
退變性關節病 並發病
本病的退變過程先從關節軟骨開始,由表層關節軟骨改變進行性延及關節軟骨全層。隨生物化學的改變,出現對壓力和張力承受能力降低,大量纖維組織形成,深部劈開碎裂,最後軟骨完全侵蝕,軟骨下骨外露。與軟骨表面早期改變的同時軟骨下骨血管增多,血管深達鈣化層,穿透病灶。由於關節軟骨被侵蝕,軟骨下板層骨及其相鄰骨小梁增厚和變粗。在病理改變上主要是表現為局灶性關節軟骨的退行性變,軟骨下骨質硬化,邊緣性骨軟骨骨贅形成和關節畸形。臨床上表現為反覆發作性疼痛,滲出性滑膜炎、關節僵硬和進行性活動受限。
臨床表現
 退變性關節病
退變性關節病 幾乎所有病例都有不同程度的疼痛,隨病程緩慢進展。主要表現關節開始活動時疼痛明顯,稍活動後疼痛減輕,然而負重和關節活動過多時,疼痛又會加重,這是骨關節病的特點。有時疼痛可呈放射性,如髖關節疼痛可放射至大腿內側,膝關節附近。早期可見關節僵硬,如膝關節長時間處於某一體位時,自覺活動不利,起動困難,後逐漸出現關節不穩,關節屈伸活動範圍減少及步行能力下降,尤以上下台階,下蹲,跑,跳等能力下降更加明顯。有些骨關節病晚期病人還可能出現一些下肢畸形,以膝內翻最常見,即俗稱的“羅圈腿”。
疾病診斷
 退變性關節病--診斷
退變性關節病--診斷 1、實驗室檢查
血沉、血球計數、血生化正常,熱凝集試驗陽性。10%-30%患者甲狀腺外形顯示功能減退。可用滑液檢查進行退變性關節病與類風濕性關節炎、感染性關節炎鑑別,當急性炎症反應,關節蓄積大量液體時,關節液檢查與正常滑液相同。此時,關節液清亮透明微黃、粘性,不形成凝塊。細胞計數正常60-3000,主要由單核細胞構成。糖濃度與血相同,蛋白含量不超過5.5g/100mL。相反,類風濕性關節炎的滑液在靜置情況下是稀薄、混濁和有凝塊的液體。Ropes試驗陽性,而骨性關節炎卻是陰性。細胞計數常增高3000以上,主要是多形核細胞,滑液總蛋白常常在8g以上,球蛋白濃度往往等於或超過白蛋白。當骨性關節炎合併類風濕性關節炎時,滑液可具有兩種疾病的表現。因此,雖然滑液有典型的類風濕性關節炎的特殊表現,但是患骨性關節炎並不能除外,因此僅由關節滑液只能確診主要病因。另外,滑液有骨性關節炎特點時,也可能類風濕性關節炎處於靜止期。一旦懷疑上述兩種疾病都存在,必須進行反覆的滑液檢查。
2、X線檢查
骨性關節炎早期X線檢查正常。稍後逐漸出現關節間隙狹窄,反映覆蓋在皮質上的關節軟骨層變薄。最後,骨性關節病進行性發展,關節間隙明顯變窄,關節緣變銳,於邊緣出現骨刺或骨贅(osteophyte)形成,軟骨下骨增厚和硬化,於軟骨下骨受壓最大部位發生骨囊腫。X線拍片陰性並不能排除骨性關節炎。相反,X線檢查有典型表現,也不能肯定是原發性骨性關節炎。退變性改變常常同時存在其他疾病,痛風、感染性關節炎和類風濕性關節炎值得注意。
疾病治療
 退變性關節病--治療
退變性關節病--治療 全身關節或少數關節患骨性關節炎時,認為是一種良性疾病。大多數退變性關節病都累及許多關節,逐漸加重,屬相對的非致殘性疾病。病人多因全身關節酸痛、僵硬或單關節的急性疼痛發作而就診。非手術療法是為了達到阻止病情發展,減輕關節疼痛和僵硬,預防關節畸形,以及改善關節運動和穩定。
退行性關節炎,在目前尚無特效療法,但若經過適當的治療,疼痛還是可以減輕的。當急性發作時,應短期休息。並可用夾板或石膏作暫時固定。急性發作後,可進行適當的活動和有計畫的功能鍛鍊,比如專業的關節康復體操等。老年人適當地鍛鍊,可加強關節的穩定性,減慢退行性變化的發生。不過要注意避免過度活動和慢性損傷。各種透熱療法和手法按摩,可促進局部血液循環,起到緩解疼痛的作用。
服保泰松、消炎痛、炎痛靜、炎痛喜康等藥物,可以緩解疼痛。採用活血化瘀的中草藥,也可緩解症狀。對有局限性壓痛點的患者,可套用醋酸去炎舒松0.5~1.0毫升,加適量的1%普魯卡因作局部封閉,可起到抗炎、消腫、止痛的作用。但沒有消除關節退行性變化的功用,而且應避免長期大量使用。若套用上述療法無效,出現關節畸形及關節功能障礙者,可考慮手術治療。
個別骨性關節炎,為單關節進展性疾病,關節功能因疼痛而嚴重喪失,運動受限,關節畸形和關節內紊亂,則必須進行手術治療。
(一)保守治療 下面對單關節或多關節的非手術治療原則作一介紹。個別關節的手術治療參見骨科手術學。
1.休息 受累關節減少壓力和剪力,使滑膜炎症消失。大多用於關節骨性關節炎症狀劇烈和退變加重的情況。在個別關節的急性發作過程,最好把患病關節放在床上休息,以便關節囊和韌帶鬆弛,從而減少關節面的壓迫。
2.關節運動 為了防止關節囊攣縮,每天關節進行全運動範圍的運動幾次。大多數劇烈的運動將導致關節面明顯受壓的可能,必須避免這種情況的發生。
3.可由扶拐或人扶避免受累關節持重。
4.可採用采累關節對側使用手杖減少重力來減少持重關節的垂直負荷。骨性關節炎進行期或雙側關節患病則需雙側手杖、架拐或人扶,應教給病人正確的步態。
5.急性炎症期,尤其對持重關節使用牽引,以防止關節面粘連和關節囊攣縮,一直用到急性炎症消退。
6.理療按摩和功能鍛鍊(主、被動運動)之後濕熱療法。避免強力恢復已喪失的關節運動。對痛性Heberden's結節使用普通熱水或臘療法(Paraffin)是有幫助的。儘管要減少關節應力,但是對於提高肌力來說,主動運動(等長運動isometricexercises)比被動運動(isotonicexercises)更好。
 電離子透入療法
電離子透入療法 8.骨科矯形器(orthodpaediappliance) 可拆卸的石膏夾板以確保休息和每天理療。對於下腰椎的骨關節病,單純的塑膠或紡織品圍腰(corset)即可達到治療作用。支架是制動的較有效的形式。雖然不太提倡使用,但必要時可用普通彈力繃帶限制病患關節過度運動。整個下肢坐骨結節半環支架減少持重的壓力,膝關節另用皮革套制動。
9.電離子透入療法(離子電滲療法iontophoresis) 一般使用乙醯甲膽鹼(mecholyl)或組織胺(histamine)。但療效不可靠。
10.X線治療 其作用推測為減輕炎症和減少疤痕形成。雖然有些作用主張使用,但減輕症狀不持久,治療價值不大。
11.皮質類固醇 皮質類固醇混懸液有時為溶液,行關節內注射,在數小時和數天之內即可減輕疼痛和腫脹,並能改進運動。沒有發現全身反應。類固醇是通過抗炎產生作用,症狀減輕時間長短不定,從幾周到幾個月。注射時間(schedule)指定為固定的間隔,由治療作用的時間長短作為間隔多長時間的依據,要保持病人不痛和能繼續治療,不過並未使疾病不再進展。
關節內注射皮質類固醇顯示對關節軟骨具有有害作用,損傷軟骨細胞的合成活力,引起軟骨基質內蛋白多糖含量的減少。這種作用在兩周之內是可逆性的,這就表明在兩次關節注射的最小間隔時間。
常使用的製劑,有氫化可的松(hydrocortisone)、第三代氫化可的松醋酸丁脂(butylacetate)、去炎松(氟羥潑尼松龍triameinolone)、6-甲基潑尼松龍(6-methylprednisolone)和地噻米松(dexamethasone)。
12.熱、乾的氣候(climate),有益於康復。
13.逐級的功能鍛鍊 肌肉不平衡可引異常大的應力集中於關節的一側,大大地加重了關節的退變過程。制定分級的功能鍛鍊,以改善和平衡肌肉在關節上的作用力。
 乙醯水楊酸
乙醯水楊酸 ⑴乙醯水楊酸(aeetylsalicylicand,aspirin、阿司匹林) 既是止痛藥物又是抗炎藥物,為骨性關節炎主張選用的藥物。藥物必須達到治療量才能有效。藥物劑量640mg,每日可服用四次,逐漸增加劑量直到症狀緩解。老年人更容易發生毒性作用和胃腸道不適。如果耳鳴(timitus)或發生聽力損害,應立即停用(withhold)阿司匹林。有胃腸道症狀可使用抗酸阿司匹林糖衣片,鄰羥苯甲基水楊酸(salicyl-salicylicylicacid),水楊酸鎂鹽和水楊酸膽酸(choline)鹽。
⑵非那西汀(acetophenetidin,phenacetin) 如阿斯匹林有反應,可換用非那西汀。一般劑量300mg,一日四次,但不主張長期服用,因為可發生腸源性腎炎。
⑶醋氨酚(acetaminophen、退熱淨) 它既是止痛藥又是退熱藥,並無嚴重毒性和副作用,有增加口服抗凝藥物作用。劑量成年人為325~650mgtid,兒童7-12歲162-325mgtid,3-6歲120mgtid。
⑷鹽酸丙氧吩(propoxyphenehydrochloride,右鏇丙氧吩,Parvon) 為了止痛必要時可給鹽酸丙氧吩65mg和枸櫞酸愛庚嗪(ethoheptazinecitrate,zactane)75mg,PRN或tid。
⑸鎮痛新(戊唑星,pentazocine,Talwin) 疼痛劇烈,口服劑量50mg。常見副作用有:噁心、皮疹和眩暈(light-headedness)。
 消炎痛
消炎痛 ⑺保泰松(phenylbatazone,苯丁唑酮,butazolidin) 其派生物質羥保太松(oxyphenylbatazone)(Tandeari)毒性不大。可能發生的毒性作用有:骨髓抑制,上消化道出血,浮腫(waterretention)和皮炎。如果說有一個常規使用根據,那就是必須反覆進行血球計數。
⑻擦劑(liniment) 如果對患部使用擦劑可能起到“對抗刺激”(counterirritation)性充血和減輕疼痛的作用。常用甲基水楊酸鹽(methylsalicylate)。其作用很可能是心理性的。
(二)手術治療 手術療法是針對減輕疼痛,改善關節功能,矯正畸形和對線不良,減小垂直負荷和剪力,消除腐蝕關節面的關節內病因,以及疾病明顯地進行性發展又是手術適應證時,可考慮人工關節置換建立新的關節。關節固定術只是減輕疼痛和起到關節功能穩定的一種方法,必須在其他更保守的手術不可能和已經失敗時才使用。
(三)代替醫療 所謂代替醫療,指的是在傳統西醫之外,並且其功效可以代替或補充西醫作用的療法。相比傳統療法只能緩解疼痛,藥物副作用大,手術風險大,往往難以根治的不足,代替療法由於著眼於徹底根本和安全,越來越受到西方已開發國家的推崇。其中,最引人矚目的是始於上世紀80年代的利用純天然鋸峰齒鮫軟骨粉來恢復人體已退化的關節軟骨,實現關節徹底康復的新嘗試。現在在歐洲,鋸峰齒鮫軟骨粉的萃取物已經被認定為關節炎藥品,美國OAM(替代醫療事務局)也把鋸峰齒鮫軟骨粉當作代替醫療的一環進行研究和普及,而日本則採用鋸峰齒鮫軟骨粉作為代替醫療的一環,廣泛運用於實際臨床並取得顯著成效,甚至歸納出最佳服用量為7.5g/天的統計數據,為人類攻克退行性關節炎帶來了明亮的曙光。缺點是選材精細,工藝要求高,價格相對昂貴。
疾病預防
 退變性關節病--預防
退變性關節病--預防 1.控制體重或減肥:
肥胖是本病發生的重要原因,故中老年朋友應控制體重,防止肥胖。一旦超過標準體重,那么毫無疑問,減肥最重要。體重下降後能夠防止或減輕關節的損害,並能減輕患病關節所承受的壓力,有助於本病的治療。
2.避免長時間站立及長距離行走:
因為他們會增加關節承受力及加速關節退變。
3.及時和妥善治療關節外傷、感染、代謝異常、骨質疏鬆等原發病。
4.補鈣:
應以食補為基礎,要注意營養的平衡,多食奶製品(如鮮奶、優酪乳、乳酪)、豆製品(如豆漿、豆粉、豆腐、腐竹等)、蔬菜(如金針菜、胡蘿蔔、小白菜、小油菜)及紫菜、海帶、魚、蝦等海鮮類。同時應多見陽光及補充維生素D,以促進鈣吸收。必要時,適量補充鈣劑,如葡萄糖酸鈣、巨能鈣是臨床常用物美價廉的補鈣品。但應注意一定要在醫生指導下補鈣。
5.堅持適量體育鍛鍊,防止骨質疏鬆:
有規律的運動能夠通過加強肌肉,肌腱和韌帶的支持作用而有助於保護關節,預防骨關節病的發生。
6.注意關節保暖:
這一點對於預防骨關節病也很重要。關節受涼常誘發本病的發生。
疾病症狀
關節疼痛是退行性關節炎的主要症狀,表現為鈍痛,晨起或關節處於某一位置過久後,疼痛最為明顯,稍加活動即可減輕。但活動過多時,由於關節摩擦又感疼痛,氣候變化時疼痛加重。患者感到關節不靈活,休息後更覺明顯。關節出現僵硬狀態,活動時關節可發出粗糙的摩擦聲。這些症狀可隨著病理變化的加劇而加重。除疼痛外,局部關節腫脹、有滲液,肌肉萎縮,甚至出現關節畸形,活動受限。