疾病概述
 骨硬化病
骨硬化病大多數患者在出生前即已開始有病變,根據臨床表現分惡性(幼兒型)及良性(成人型)。病因可能為先天性發育異常,有遺傳性及家族史.為常染色體顯性及隱性遺傳性疾病。病理表現為骨發育過程中骨吸收障礙,鈣鹽大量沉積致骨硬化。骨塑形障礙。最多見骨幹骺端即股骨及橈骨下端,肱骨及脛骨上端,鏡下見高度鈣化的軟骨不能吸收和骨化。鈣化的新生骨也不能吸收為成熟的板層骨,骨皮質分化不良,排列不整齊,哈佛氏系統殘缺變形。破骨細胞發育不全是骨吸收障礙的直接原因。但骨脆性增加易發生骨折。
尚可以伴貧血、眼萎縮及耳聾等情況為罕見病,往往因骨折或其它情況作X線檢查時才發現。男性稍多於女性。一般認為,絕大多數病人在出現前即已開始有病變。根據臨床表現分為惡性(幼兒型)及良性(成人型)兩種,前者常為死產或出生後死於貧血,預後差。
疾病原因
 骨硬化病
骨硬化病可能是先天性發育異常,主要是骨發育過程中骨吸收障礙,使鈣鹽大量沉積而致骨硬化。
美國聖路易斯華盛頓大學的Whyte等在NEngIJMed(2003349∶457)上報告了1例因過量使用帕米膦酸二納(redia誘發的兒童骨硬化病,這也是迄今為止報告的第1例由非遺傳性因素所引起的骨硬化病。
該患者為12歲白人男孩,自5歲起出現不明原因的骨痛和血鹼性磷酸酶升高,8歲起開始接受大劑量帕米膦酸二納治療近2年。Why等在對該患兒進行檢查後,確診為骨硬化病,又稱大理石骨症。骨硬化病常有家族遺傳病史,為常染色體顯性或隱性遺傳。但該患兒不具有家族病史及遺傳學檢查的陽性證據。
美國國家兒童健康和人類發展研究所(NICHD)的Mar說,帕米膦酸二納並未獲得在兒童中使用的許可,但近幾年來,帕米膦酸二納卻頻繁用於治療成骨不全和青少年骨質疏鬆症等兒童骨病。帕米膦酸二納在骨骼中代謝的半衰期長,其在兒童中套用的安全性和療效尚未經臨床試驗證實。有幾項帕米膦酸二納的對照臨床試驗正在進行中。
發病機制
 骨硬化病
骨硬化病病理改變
 細胞圖
細胞圖臨床表現
 骨硬化病
骨硬化病2.重型 又稱惡性型常見於嬰幼兒病人發病早,進展快,多有血源關係,且神經系統與血液系統常受累。表現為貧血出血、肝脾增大,這是因為全身性骨髓腔縮小或閉塞引起造血障礙所致。神經系統表現為腦水腫、視力下降或失明、眼球震顫、巨頭症、斜視、面神經麻痹、耳聾、腦積水顱內出血、精神遲鈍、癲癇及三叉神經受損視神經萎縮等。關於視力障礙及視神經萎縮,常解釋為視神經管狹窄導致視神經受壓所致。也有人認為是原發性視神經脫髓鞘,繼發於視網膜靜脈受壓發生視盤水腫及視神經萎縮或原發性顱內壓增高與腦積水等原因。
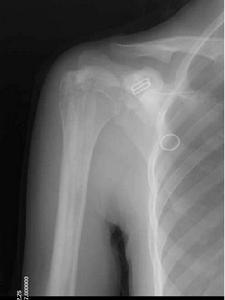
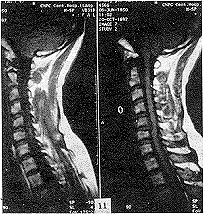
可以無症狀。有些病人身材矯小,發育延遲,容易發生骨折,且癒合緩慢。但不發生畸形連線,這與成骨不全症不同。顱骨硬化,致腦積水及顱神經受壓,導致眼萎縮、面癱、失聽等。副鼻竇腔隙變少,閉塞、引流不暢而致副鼻竇炎。貧血約占30%,重者可以致命,常伴有代嘗性脾、肝及淋巴結腫大。易發生齲齒,導致下頜骨骨髓炎。有些病人可見雞胸及串珠肋。X線表現特徵為骨骼濃厚緻密,失去其原有結構,無法區分皮質及髓腔,兩端膨大呈杵狀。有的患嬰在子宮內已有如此表現。全身大多數骨均可累及,但下頜骨少見。由於骨硬化過程可以變緩或暫停,因此,在骨骼上可見到有深淺不同的橫紋。骨骺亦緻密,有時可見呈同心圓狀。椎體的上、下兩端緻密,但中間有一條骨質正常的帶,常被形容為“夾心麵包椎體”。顱骨亦硬化,氣竇消失,垂體窩變淺,鞍背突增生,顱窩變狹,顱孔縮小。
本病突出的x線改變為廣泛性骨硬化,骨呈無結構的密度增高,骨小梁影像消失,可累及全身或大部骨骼。其易發部位為脊柱、骨盆、肋骨、顱骨、脛腓骨及手足的短管狀骨。患者骨密度顯著增加,皮質增厚,髓腔變窄甚至閉塞。病變呈對稱性分布,小兒期即可顯示病變,重者未出生前子宮內即可發現。
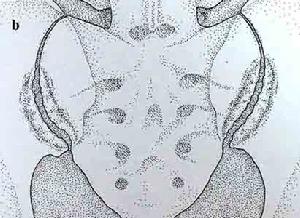 骨硬化病
骨硬化病(2)骨盆:除顯示一致性骨密度增高外,典型的改變是可見到濃淡相間的同心環狀波紋。有時尚可見與髂骨嵴垂直走行的密度增高條紋。
(3)顱骨:病變主要在顱底,尤其是蝶骨體及大、小翼改變明顯。蝶鞍大小正常,但鞍底、鞍背及前後床突皆增厚、變硬。枕骨及顳骨亦有明顯硬化。視神經孔變窄且邊緣模糊,乳突氣泡及副鼻竇腔均小或不發育。
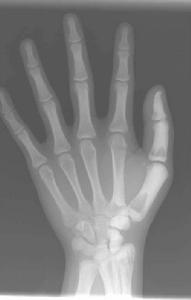
(4)長骨:病變起始於乾骺端,漸向骨幹發展。常可見到深淺交替的波浪狀橫紋。同樣病變也可見於掌、跖、指、趾諸骨,在靠近骨骺一端較為明顯。
(5)肋骨:通常出現硬化之骨島,常在後端,有時呈現骨中骨的改變,重者呈一致性骨硬化。惡性型和良性型在x線上的改變,只是程度上的差別,前者吸收障礙更為嚴重,而自發性緩解的次數少,時間短,骨硬化的程度較重。
併發症
由於骨質硬而脆,常有身體其他部位發生骨折,嚴重者可呈多發性骨折或形成骨髓炎顱底增生可使顱底諸孔變小,而壓迫血管神經出現相應症狀如影響靜脈回流,則可引起顱內高壓和腦積水而出現頭痛等。鼻旁竇腔變小或閉塞,常導致鼻竇炎。此外尚有出牙延遲或不全,牙根感染等。同時,由於骨髓腔變小或消失影響造血功能,而致貧血、肝脾淋巴結均腫大。
疾病診斷
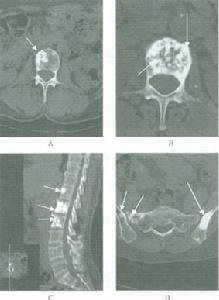 骨硬化病
骨硬化病石骨症是一種少見的遺傳性疾病,臨床並不多見,容易出現漏診,診斷主要依靠X線的表現,還可以通過其家族史發現其他病例。有時需要通過生化和免疫學檢查結合CT、X線片才能確定其分型。同時要和某些化學元素中毒如:磷、鉛、氟中毒及成骨性骨轉移相鑑別。惡性型臨床表現複雜,診斷較困難,注意要和地中海貧血、白血病、牙克綜合徵及骨髓纖維化相鑑別。如遇到自嬰幼兒期出現貧血伴生長發育遲緩、營養差,肝、脾、淋巴結腫大,特別是脾腫大且長期抗貧血治療效果不佳者,要考慮本病的可能性。行骨穿時感骨質堅硬,進針、拔針困難,乾抽不易成功時,更應提高警惕,及時拍攝全身骨骼X線片,因為在本病診斷中,X線檢查具有確診意義。
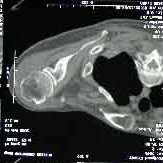
重症石骨症容易診斷,輕型者有時診斷困難確診有賴於放射學檢查及家族史。對於有視神經萎縮者清晰的視神經管斷層攝片或採用冠狀加矢狀CT掃描,則能清楚地顯示病變的部位及程度石骨症的診斷依據為:
1.常在幼年發病,發育遲緩,因顱骨硬化而出現腦積水和慢性壓迫性症狀,如面神經麻痹、聽力下降、視神經萎縮等,顱骨硬而脆,易發生骨折骨折常呈橫形骨折後難以癒合,術中用刀切顱骨猶如削粉筆狀。
2.病人可因造血障礙出現貧血、肝脾及淋巴結增大,血清酸性磷酸酶升高。
3.身體其他部位的骨質鶒的乾骺端也存在相同的病變。
4.X線顱骨平片 顯示顱骨異常緻密及增厚,內外板及板障合為一體,難以分辨。顱骨高度鈣化密度顯著增高,顱窩變淺,垂體窩變小,額竇縮小,鞍背增生等。
凡嬰幼兒具有重症貧血、肝脾腫大(尤以脾大明顯),骨髓穿刺不能成功者,應考慮本病。骨骼x線檢查具有確定診斷意義,但不能只根據骨密度增高這一點就簡單地診斷為骨硬化症。應與其他以骨硬化為突出表現的骨病相鑑別。
(1)鉛、磷、鉍或氟中毒
根據病史及其他中毒症狀及化驗可鑑別。此類病患多有職業史且病變範圍比較局限,雖可發生對稱的部位,但所顯示的線狀陰影並非為同心性。磷中毒的骨骼表現與骨硬化症更為相似,在長骨有時亦出現層狀紋理,但其牙齒症狀、下頜骨壞死及骨髓炎等明顯,有助於與本病鑑別。
(2)硬化型畸形性骨炎(paget病)
多見於老年人,為多發性骨硬化改變,常累及顱骨及長骨幹。典型者頭部增大,顏面較小,脊柱後彎,下肢變粗常形成向前、向外彎曲畸形。畸形性骨炎在發生骨硬化之前,常有骨質疏鬆,皮質粗糙。畸形性骨炎時鹼性磷酸酶增高,有助於鑑別。
(3)點狀骨硬化症(ost,eopoikilosis)
病變發生在海綿質骨內,與骨皮質及關節軟骨無關。易發於骨盆、手足短管狀骨、長骨骺及骨端。呈局限性圓形緻密斑。
(4)骨髓纖維化(osteomyelofibrosis)
在貧血或白血病時有並發此症,在x線檢查上較難與骨硬化,症區別。因鈣鹽過多沉著於松質骨,閉塞了骨髓腔而顯示普遍性骨密度增加。但依靠血液及骨髓穿刺檢查可鑑別之。
(5)緻密性成骨不全(pycn()dysostosis)
(6)進行性骨幹發育異常症(progressivediaphysealdysplasia)
肢體疼痛、肌肉萎縮,常合併神經系統或內分泌系統的輕度功能障礙,也可因貧血而死亡。x線下可見長骨中段進行性內膜及外膜下骨質增生,髓腔狹窄。此病不侵犯骨骺及乾骺端。
(7)硬化性骨病(osteosclerosis)
與骨硬化病不同之處是本病病人身材高大,額及下頜大,第2,3並指畸形,末節指骨退化,指甲退化、耳聾、頭痛、面肌癱瘓。可死於顱內壓增高或腦疝。X線主要表現為顱骨、下頜骨及長骨的骨硬化。
鑑別診斷:
本病主要須與氟骨症相鑑別,因為氟骨症累及頭顱時也可表現為顱板增厚,密度增高特別是顱底可出現明顯硬化。但是氟骨症為慢性氟中毒所致,病人有氟化物長期接觸史或長期飲水含氟量超過允許量及用氟化物治療骨髓瘤、骨質疏鬆症的病史。氟骨症不如石骨症那樣均勻緻密同時氟骨症病變以軀幹為主而向四肢遞次減弱骨紋增粗呈網眼樣改變,晚期可見韌帶鈣化和骨間膜鈣化而不具備石骨症的上述特徵。氟骨症尿化驗氟化物高達8mg/L以上。輕型石骨症需與骨髓纖維化相區別,因血清酸性磷酸酶升高,偶爾要與硬化型前列腺癌骨轉移相鑑別。
疾病檢查
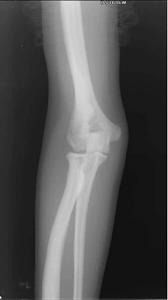 骨硬化病
骨硬化病本病多有嚴重進行性貧血,發育障礙,營養不良,常有表情呆滯、智力低下;頭顱可呈方顱、角型,前囟飽滿,易出現骨折或畸形癒合,可有雞胸、脊柱側彎、胸廓畸形;可因顱底骨增厚而壓迫腦神經,表現出面癱、視神經麻痹、失明等。患兒常有肝脾、淋巴結增大等明顯髓外造血徵象,外周血三系明顯下降,有時可見幼稚紅細胞、幼稚粒細胞,紅細胞形態異常。骨質堅硬,骨髓穿刺不易成功,骨髓像類似於再生障礙性貧血的表現。
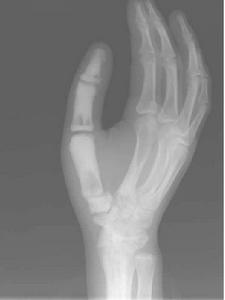
X線表現:基本X線表現廣泛均勻,骨密度增高硬化,骨小梁變粗、模糊,皮質增厚,髓腔狹窄,甚至消失。本院曾有3例石骨症病人,因發生骨折,欲行帶鎖髓內針固定,因髓腔消失,骨質硬化,改用鋼板或動力髁鋼板固定,骨密度增高有明顯的均勻對稱性,以四肢、肋骨和骨盆較明顯。骨中骨主要見於掌指、跖趾關節及肋骨等,骨中骨表現為邊界比較明顯的緻密骨島。夾心椎又名夾心蛋糕征,其形成是由於椎體上下軟骨板富含血管,在鈣吸收不足的情況,該部類骨質沉積過多。類骨質對破骨細胞具有明顯的抑制作用,而椎體中部缺乏這種類骨質,故而被破骨細胞侵蝕,形成椎上下高密度而中間低密度,形如三明治樣。髂骨翼年輪樣改變。射線可透過帶是較正常骨區域,而緻密帶存在大量不起作用的破骨細胞。顱骨穹窿顱底均增厚硬化,以顱底骨質增生最明顯。
本病X線表現具有特徵性,其特徵為骨骼濃厚緻密,失去其原有結構,無法區分皮質及髓腔,兩端膨大呈杵狀。有的患嬰在子宮內已有如此表現。全身大多數骨均可累及,但下頜骨少見。由於骨硬化過程可以變緩或暫停,因此,在骨骼上可見到有深淺不同的橫紋。骨骺亦緻密,有時可見呈同心圓狀。椎體的上、下兩端緻密,但中間有一條骨質正常的帶,常被形容為“夾心麵包椎體”。顱骨亦硬化,氣竇消失,垂體窩變淺,鞍背突增生,顱窩變狹,顱孔縮小。
石骨症為全身性骨骼受累的疾病,顱骨的X線表現為硬化,尤以顱底為顯著,特別是蝶骨體及大、小翼均明顯改變。蝶鞍大小正常或縮小,床突、鞍底皆硬化。顳骨及枕骨也可硬化,使板障封閉,失去三層的分野。頂骨額骨及顏面骨可不受侵犯或僅有輕微變化。視神經孔變窄且邊緣模糊乳突小房及鼻旁竇變小或發育不全石骨症在長管狀骨及脊椎有特徵性的X線改變。脊椎椎體表現為上下緣特别致密,其間密度低者為正常骨質,組成三層帶狀影。長管狀骨表現為“骨內骨”,骨質緻密髓腔變窄或消失於乾骺部顯示多條互為平行或呈波狀緻密線紋,乾骺部可呈杵狀變形,尤其脛骨上端內側可表現為邊緣不整呈粗鋸齒改變,髂骨翼典型改變為平行髂嵴,的多層的同心弧狀硬化帶此外,肋骨和鎖骨均可呈均勻硬化。有時還可見到骨折,於掌、蹠、指及趾骨常有界限分明的骨島出現。
治療措施
 骨硬化病
骨硬化病對良性型,一般給予對症治療,如控制感染、輸血、加強護理、防止外傷性骨折,給予低鈣並磷酸纖維素食物,可延緩骨硬化過程。對惡性型有報導用激素、骨髓移植治療取得一些療效。有效的治療途徑只有造血幹細胞移植,但治療費用高得驚人。
本病尚無滿意的治療方法,一般僅給予對症治療,如控制感染,必要時輸血,增加營養,加強護理,防止外傷性骨折等。輸血對改善貧血、控制出血症狀及並發感染有幫助有人套用激素治療收到一定療效,貧血改善,血小板增加,骨髓活檢顯示造血組織增多。如脾臟腫大及脾功能亢進,脾臟切除對貧血有改善。Walker。1973年報告骨硬化症小鼠通過與同胎正常鼠聯體生活,6周后而得到恢復,並認為與正常小鼠聯體的病鼠所以獲得冶愈是接受了來自正常鼠的造血幹細胞。Sorell於1981年選擇HLA抗原相同的供體骨髓細胞,輸給骨硬化症病人,3~4周見到療效。骨髓造血功能有所恢復,骨再吸收速度加快。很多學者的研究結果均提示骨髓移植可能供給了骨髓多能幹細胞。認為破骨細胞是由骨髓中多能幹細胞演變而來。以上研究為本病的治療開創了有治癒希望的新途徑,值得進一步研究。
無特殊治療。有人用51Cr標記紅細胞,如發現紅細胞壽命減短及脾臟紅細胞破壞增加,應作脾切除術。對攝入低鈣及磷酸纖維素7.5~10g/d的療法,頗有爭論。強的松有時用以控制貧血,但對骨生長有不良影響保護牙齒,以免發生難治的下頜骨骨髓炎。如併發骨折,治療原則與正常人相同。偶有需要作神經減壓及腦室引流術。
併發症
由於骨髓腔被大量鈣化的基質充塞,而使造血組織明顯減少,發生髓外造血器官如肝、脾、淋巴結增大,出現髓性無功能性貧血。長期貧血導致患兒生長發育遲緩、營養差。因骨內鈣質不能正常運送到骨骼生長部位,故易在嬰幼兒期發生佝僂病,並容易引起自發性骨折。因顱骨骨質硬化增生、顱底各孔變窄小,致使腦脊液回流受阻而發生腦積水、硬膜下積液或腦室擴張之CT徵象。
預後
在惡性型,大多為死產或在出生後短期內死亡,死因為感染及貧血;在良性型,預後良好,但要看貧血的程度及其代償情況而異。一歲以內死亡率高達百分之七八十,患者將會出現面癱、貧血、發育遲緩致使盲、聾,無法抬頭、站立、走路或講話,如果未獲得適當治療,基本上無法活過童年。
預防
青年男女在婚前應該了解雙方的家族病史,實行優生優育。
