分類
ACTH依賴性
 皮質醇增多症
皮質醇增多症1、Cushing病,指垂體促腎上腺皮質激素(ACTH)分泌過多,伴腎上腺皮質增生;垂體多有微腺瘤,少數為大腺瘤;
2、異位ACTH綜合徵,系垂體外的腫瘤組織分泌過量ACTH,伴腎上腺皮質增生。
非ACTH依賴性
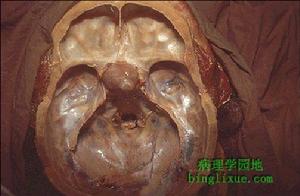
 正常、增生及萎縮腎上腺對比
正常、增生及萎縮腎上腺對比1、腎上腺皮質腺瘤;
2、腎上腺皮質癌;
3、不依賴ACTH的雙側性腎上腺小結節性增生;
4、不依賴ACTH性雙側腎上腺大結節性增生。
假性庫欣綜合徵
即醫源性類庫欣綜合徵:長期套用糖皮質激素;酒精性類庫欣綜合徵,可能與長期飲酒導致肝損害影響皮質醇滅活有關,停酒精後症狀可消失。
病因病理
1、醫源性皮質醇症長期大量使用糖皮質激素治療某些疾病可出現皮質
 垂體腫瘤
垂體腫瘤2、垂體性雙側腎上腺皮質增生雙側腎上腺皮質增生是由於垂體分泌ACTH過多引起。其原因:①垂體腫瘤。多見嗜鹼細胞瘤,也可見於嫌色細胞瘤;②垂體無明顯腫瘤,但分泌ACTH增多。一般認為是由於下丘腦分泌過量促腎上腺皮質激素釋放因子(CRF)所致。臨床上能查到垂體有腫瘤的僅占10%左右。這類病例由於垂體分泌ACTH已達一反常的高水平,血漿皮質醇的增高不足以引起正常的反饋抑制,但口服大劑量氟美松
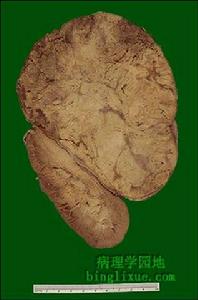 腎上腺皮質癌
腎上腺皮質癌3、垂體外病變引起的雙側腎上腺皮質增生支氣管肺癌(尤其是燕麥細胞癌)、甲狀腺癌、胸腺癌、鼻咽癌及起源於神經嵴組織的腫瘤有時可分泌一種類似ACTH的物質,具有類似ACTH的生物效應,從而引起雙側腎上腺皮質增生,故稱異源性ACTH綜合徵。這類患者還常有明顯的肌萎縮和低血鉀症。病灶分泌ACTH類物質是自主的,口服大劑量氟美松無抑制作用。病灶切除或治癒後,病症即漸可消退。
4、腎上腺皮質腫瘤大多為良性的腎上腺皮質腺瘤,少數為惡性的腺癌。腫瘤的生長和分泌腎上腺皮質激素是自主性的,不受ACTH的控制。由於腫瘤分泌了大量的皮質激素,反饋抑制了垂體的分泌功能,使血漿ACTH濃度降低,從而使非腫瘤部分的正常腎上腺皮質明顯萎縮。此類患者無論是給予ACTH興奮或大劑量氟美松抑制,皮質醇的分泌量不會改變。腎上腺皮質腫瘤尤其是惡性腫瘤時,尿中17酮類固醇常有顯著增高。
腎上腺皮質腫瘤多為單個良性腺瘤,直徑一般小於3~4cm,色棕黃,有完整的
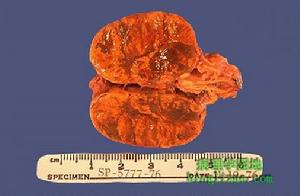 腎上腺皮質腺瘤
腎上腺皮質腺瘤臨床上發現少數病例腎上腺呈結節狀增生,屬增生與腺瘤的中間型。患者血漿ACTH可呈降低,大劑量氟美松無抑制作用。
據統計,臨床上70%的病例為垂體病變所致的雙側腎上腺皮質增生,良性腺瘤占20~30%,惡性腎上腺腺癌占5~10%,異位ACTH分泌過多則甚為少見。
臨床表現
本病的臨床表現是由於皮質醇過多而引起糖、蛋白質、脂肪、電解質代謝紊亂和多種臟器功能障礙所致。
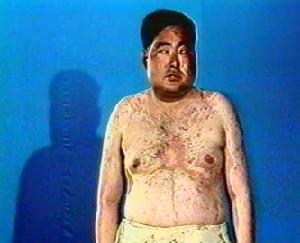 皮質醇增多症表現
皮質醇增多症表現2、多血質和紫紋皮膚萎縮菲薄,皮下毛細血管壁變薄而顏面發紅,呈多血質。毛細血管脆性增加,輕微損傷易生瘀斑,尤其易發生於上臂、手背和大腿內側等處。在腹部、腰、腋窩、股、膕窩等處可出現紫紋,其發生率達3/4。紫紋一般較寬,顏色長期不變。不僅在脂肪多的部位出現,也可發生在股內側、膕部。
3、疲倦、衰弱、腰背痛這往往是肌萎縮、骨質疏鬆的結果,以脊柱、盆骨、肋骨處尤為明顯。嚴重者可發生病理骨折。骨質疏鬆引起尿鈣排出增加,有時可並發腎結石。
4、高血壓較常見。是與皮質醇促進血管緊張素原的形成和鹽皮質激素引起水、鈉瀦留有關。
5、毛髮增多,脫髮和痤瘡無論男女均常有多毛現象,在女性尤為引人注目,甚至出現鬍鬚。但常伴脫髮,這可能與皮膚萎縮有關。痤瘡可發生在面部、胸部、臀部和背部。
6、性功能障礙病人常有性慾減退。男性出現陽痿,女性則有閉經、月經紊亂或減少。
7、糖尿病多數為隱性糖尿病,表現為空腹血糖升高和糖耐量試驗呈糖尿病曲線,占本病的60~90%。少數病例出現臨床糖尿病症狀和糖尿,稱類固醇性糖尿病。患者對胰島素治療往往有拮抗作用。
8、電解質代謝和酸鹼平衡紊亂表現為血鈉增高,血鉀降低。嚴重者發生低鉀、低氯性鹼中毒。病人可因鈉瀦留而有浮腫。
9、對感染抵抗力減弱病人易患化膿性細菌、真菌和某些病毒感染。且一旦發生,往往不易局限而易於擴散至全身,常形成嚴重的敗血症和毒血症。傷口感染不易癒合。發熱等機體防禦反應被抑制,往往造成漏診誤診,後果嚴重。軀幹部的痤瘡和體癬如在所選切口部位,則影響手術進行。
10、其它症狀如浮腫,肝功能損害,消化道潰瘍加重或出血,精神失常等表現。
輔助檢查
1、一般檢查:血象變化(wBC升高,嗜酸性粒細胞絕對計數下降
 實驗室檢查
實驗室檢查2、定性診斷:
(1)皮質醇分泌升高,伴有節律改變或消失。
(2)24h尿17-OH、17-Ks、游離皮質醇升高(UFC)。
(3)小劑量地塞米松抑制試驗:17-OH(或UFC)不能被抑制50%以上者皮質醇增多症成立。
3、病因診斷:
(1)大劑量地塞米松抑制試驗:24h尿17-OH(或UFC)可被抑制50%以上,Cushing's病符合率為80%;腎上腺腺瘤或腺癌者一般被抑制在50%以下。
(2)ACTH測定:ACTH在Cushing's病或異位ACTH綜合徵者升高,在腺瘤或腺癌者下降。
(3)CRH興奮試驗:Cushing's病正常反應或過度反應,腎上腺腺瘤或腺癌或異位ACTH綜合徵者則不受興奮。
(4)其它尚有美替拉酮試驗、ACTH興奮試驗均有助診斷,腎上腺腺癌或異位ACTH綜合徵者常有低鉀鹼中毒。
(5)CT或MRI可發現垂體微腺瘤(如Cushing's病)、腎上腺腺瘤或腺癌或異位ACTH綜合徵者的原發病灶,雙側腎上腺大者可能為增生,B超亦可發現腎上腺相應變化。
(6)131I化膽固醇腎上腺掃描,單側腎上腺大者可能為腎上腺腺瘤或腺癌,雙側大者可能為Cushing's病或異位ACTH綜合徵。
診斷
診斷標準:
1、臨床表現如典型體態、乏力、高血壓、性功能變,糖耐量異常等。
2、血漿皮質醇水平升高,晝夜節律消失,夜間不低於白天。
3、小劑量地塞米松過夜抑制試驗血漿皮質醇水平未被抑制;
4、24小時尿游離皮質醇升高或17-OH類固醇濃度升高,為正常的兩至三倍。
5、影像學定位:雙側腎上腺皮質增生。
如上述檢查結果異常,可診斷為皮質醇增多症;如結果正常,可排除診斷;如結果不正常,可加2日法小劑量地塞米松抑制試驗鑑別。
病因診斷
對治療方案的確立是關鍵,需熟悉掌握上述各型的臨床特點,配合影像學檢查,血、尿皮質醇增高程度,血ACTH水平及動態實驗結果往往可作出正確的病因診斷及處理。方法是:①大劑量地塞米松抑制試驗,庫欣病服藥第二日24小時尿UFC或17-OHCS多數被抑制到對照日50%以下,而腎上腺腫瘤及異位ACTH綜合徵大都不被抑制。過夜大劑量地塞米松抑制試驗意義相似;②血ACTH水平在腎上腺腫瘤時降低,庫欣病時升高,異位ACTH綜合徵更高;③甲吡酮試驗、CRH興奮試驗及靜脈導管分段取血ACTH測定在診斷有困難病例有助於診斷;④MRI、CT、B超聲以及核素顯像等影像學檢查對病因鑑別和腫瘤定位是必不可少的,不論垂體腺瘤、腎上腺腫瘤或異位ACTH分泌腫瘤。
治療
治療的目的是去除病因,糾正皮質醇增多的狀態,並保護垂體及腎上腺的功能。
1、庫欣病
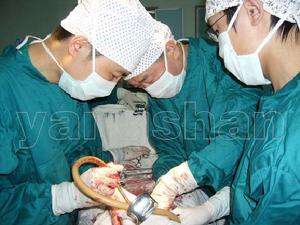 手術治療
手術治療(1)治療的關鍵在於控制垂體分泌過多ACTH,包括手術切除垂體腺瘤,放療以及藥物抑制ACTH的分泌。
經蝶竇切除垂體微腺瘤,是治療本症的首選方法,於大部分病人可找到微腺瘤,摘除腺瘤可治癒。對垂體大腺瘤者可作開顱手術治療,可儘可能切除腫瘤。對不能完全切除者應輔以放射治療。本症患者術後可發生暫時性垂體-腎上腺皮質功能不足,需補充糖皮質激素至垂體-腎上腺功能恢復正常。
如經蝶竇手術未發現並摘除垂體微腺瘤,或因某種原因不能作垂體手術,可行垂體放射治療。經放射治療後3~6月,症狀可有好轉,體徵逐漸消失。對病情嚴重需迅速緩解症狀者,可作一側腎上腺全切,另一側切除,90%術後作垂體放療。
(2)某些藥物如賽庚啶、利血平、溴隱亭等可減少垂體ACTH的分泌,可用於治療庫欣病,但療效較差,僅可作為輔助用藥,也可酌情使用抑制腎上腺皮質激素合成的藥物。
2、腎上腺皮質腺瘤
手術切除腎上腺腺瘤並保留已萎縮的腺瘤外腎上腺。由於長期皮質醇增多致下丘腦、垂體以及腺瘤對側的腎上腺組織均處於受抑制狀態,故術後極易發生腎上腺皮質功能不足。因此術中及術後應注意補充糖皮質激素,一般術中可用氫化可的松100mg~300mg加於5%糖鹽水500ml~1000ml中靜脈滴注,手術日一般可靜滴200mg~300mg。術後繼續靜滴,每日100mg~200mg。至手術後6~7日,改為口服潑尼松5mg~7.5mg,每日2~3次。1~2周后逐漸減量直至5mg/d~7.5mg/d的維持量,術後服藥時間3~6月不等,個別患者需超過1年。術後應定期觀察患者有無腎上腺皮質功能低下表現,以便調整潑尼松劑量。
3、腎上腺皮質腺癌
除及早手術切除,也可使用下列藥物抑制腎上腺皮質激素的合成:
(1)米托坦(雙氯本二氯乙烷O,P'DDD):可抑制皮質醇合成中的多種酶,直接作用於腎上腺細胞,使皮質醇合成減少。用於治療轉移癌,切除後的復發癌或不可切除的皮質癌,也可作為皮質癌切除後的輔助治療。一般初用量為2g/d~6g/d,分3次口服,逐漸增大劑量,最大劑量為8
 皮質醇增多症
皮質醇增多症(2)酮康唑、美替拉酮(甲吡酮)、氨魯米特(氨基導眠能)等藥物均為腎上腺皮質酶抑制劑,通過抑制腎上腺皮質激素合成酶的活性而減少皮質醇、皮質酮的合成。如無O,P'DDD每次或用之無效或病人不能耐受時,可試用這類藥物。酮康唑200mg~400mg,1日2次口服,多數病人有效,於用後1~1周皮質醇水平逐漸下降,副作用較少(主要是肝毒性)。也可用美替拉酮(2g/d~6g/d)加氨魯米特(0.75g/d~1g/d)分次口服,也有一定療效,但價格昂貴且副作用較大。
4、結節性腎上腺皮質增生
如系ACTH依賴性(多數為大結節性增生),則治療原則與庫欣病一致。如系非ACTH依賴性,不論是大結節性還是小結節性增生,均應作雙腎上腺全切手術,術後終生服用糖皮質激素替代治療。
5、異位ACTH綜合徵
如能切除原發腫瘤則預後較好。如腫瘤已轉移不能手術,則只能用藥物治療較少皮質激素的產生,如酮康唑、美替拉酮、氨魯米特、OP'DDD等,要注意監測腎上腺皮質功能,避免過低。對嚴重低血鉀鹽口服,並加用安體舒通以對抗鹽皮質激素過多。
預後
庫欣病行經蝶竇垂體瘤切除術治癒率達80%以上,術後復發率為10%左右。腎上腺皮質腺癌手術後治癒率高,而腎上腺皮質腺癌如爭取在遠處轉移前將腫瘤切除可緩解,異位ACTH綜合徵如早期手術切除異位分泌ACTH的腫瘤可達很好的效果。
