疾病概念
 多器官功能障礙綜合症
多器官功能障礙綜合症多器官功能障礙綜合症(MODS)主要是指機體在遭受嚴重創傷、感染、中毒、大面積燒傷、急診大手術等損害24小時後,同時或序貫出現的兩個或兩個以上臟器功能失常以至衰竭的臨床綜合症。此綜合症在概念上強調:
1.原發致病因素是急性的;
2.表現為多發的、進行的、動態的器官功能不全;
3.器官功能障礙是可逆的,可在其發展的任何階段進行干預治療,功能可望恢復。
4.一些病因學上互不關聯的疾病,同時發生臟器功能衰竭,雖也涉及多個臟器,但不屬於MODS的範疇。
病因
引起多器官功能障礙的病因很多,往往是綜合性的,多因素的。一般可歸納為以下幾類:
 小腸病變
小腸病變1.嚴重創傷、燒傷和大手術後MODS最早發現於大手術後,嚴重創傷、燒傷及大手術後患者,在有無感染的情況下均可發生MODS,常引起肺、心、腎、肝、消化道和造血系統等臟器功能的衰竭。
2.低血容量休克各臟器常因血流不足而呈低灌流狀態,組織缺血、缺,導致損害各器官的功能,尤其是創傷大出血和嚴重感染引起的休克更易發生MODS。創傷或休克後器官缺血和再灌注損傷在MODS發病中的作用是研究的熱點之一。
3.敗血症及嚴重感染敗血症時菌群紊亂、細菌移位及局部感染病灶是產生MODS的主要原因之一,臨床上以腹腔膿腫,急性壞死性胰腺炎、化膿性梗阻性膽管炎、絞窄性腸梗阻等更易導致肺、肝、腎及胃腸道等臟器功能的衰竭。
4.大量輸液、輸血及藥物使用不當大量輸液,容易引起急性左心功能衰竭、肺間質水腫;大量輸血後微小凝集塊可導致肺功能障礙,凝血因子的缺乏能造成出血傾向;去甲腎上腺素等血管收縮藥物的大劑量使用,加重了微循環障礙;長期大量使用抗生素亦能引起肝、腎功能損害、菌群紊亂;大劑量激素的套用易造成免疫抑制、應激性潰瘍出血、繼發感染等副作用。
5.診療失誤主要是對病情判斷錯誤,特別是一些器械損傷,如內鏡檢查導致穿孔併發症;高濃度吸氧致使肺泡表面活性物質破壞、肺血管內皮細胞損害;在呼吸機使用時PEEP等使用不當造成心肺功能障礙;血液透析和床旁超濾吸附中可造成不均衡綜合症,引起血小板減少和出血
6.毒物和中毒急性化學性中毒通常通過呼吸道侵入人體內,急性期時可出現SIRS和ARDS,主要表肺衰竭,最終出現其他器官的損傷而導致MODS。
發病機制
MODS的發病機制非常複雜,涉及神經、體液、內分泌和免疫等諸多方面,以前曾有“內毒素學說”、“代謝學說”、“自由基學說”等。尚不知MODS的確切發病機制,但主流的看法是失控的全身炎症反應綜合症(SIRS)很可能在MODS發生中起主要作用,失控的全身炎症反應的發病機制有;
 多器官功能障礙綜合症
多器官功能障礙綜合症1.缺血-再灌注損傷假說該假說認為,各種損傷導致休克引起的器官缺血和再灌注的過程是MODS發生的基本環節,它強調各種休克微循環障礙若持續發展,都能造成生命器官血管內皮細胞和器官實質細胞缺血、缺氧和功能障。20世紀80年代,比較強調損傷過程中氧自由基和炎症介質的作用,隨著分子生物學和細胞生物學的研究成果,人們提出了缺血再灌注過程中,內皮細胞和白細胞相互作用引起器官實質細胞損傷的觀點,從而使缺血-再灌注損傷假說得到發展和完善,即血管內皮細胞(EC)能通過多種凝血因子和炎症介質,與多形核白細胞(PMN)相互作用,產生粘附連鎖反應,導致器官微循環障礙和實質器官損傷。具體有組織氧代謝障礙、氧自由基損傷和白細胞和內皮細胞的相互作用。
2.炎症失控假說炎症是機體的重要防禦反應,MODS是由於機體受到創傷和感染刺激而發生的炎症反應過於強烈以至促炎-抗炎失衡,從而損傷自身細胞的結果。其參與MODS的炎症失控反應過程的基本因素分為刺激物、炎症細胞、介質、靶細胞和效應幾部分。
3.腸道細菌、毒素移位假說嚴重創傷、休克、缺血-再灌注損傷、外科手術應激等均可導致腸黏膜屏障功能破壞,從而導致腸道的細菌和毒素的移位,為炎症反應提供了豐富的和不竭的刺激物質,導致炎症反應持續發展,最終導致細菌損傷和器官功能障礙。有關細菌移位和腸屏障功能衰竭的研究有長足進展,但迄今尚無臨床資料說明預防腸道屏障衰竭是否能防止MODS發生,腸道是否確是MODS的始動器官,還有待於進一步材料證明。
4.兩次打擊和雙項預激假說該學說把創傷、休克等早期致傷因素視為第一次打擊,在該次打擊時,雖然各種免疫細胞及其多種炎症介質也參與了早期的炎症反應,但其參與的程度是有限的,但是炎症細胞被激活,處於一種“激髮狀態”,此後如果病情進展或再次出現病損侵襲,則構成第二次打擊,此期打擊的突出特點是炎症和應激反應具有放大效應,即使打擊的強度小於第一次打擊,也能造成處於激髮狀態的炎症細胞更為劇烈發生反應,從而超量的釋放細胞和體液介質。如此還可以導致“二級”、“三級”,甚至更多級別的新的介質產生,從而形成“瀑布樣反應”。這種失控的炎症反應不斷發展,最終導致組織細胞損傷和器官功能障礙。
5.應激基因假說應激基因反應是指一類由基因程式控制,能對環境應激刺作
出反應的過程。應激基因通常根據它們的應激刺激物來命名,如熱休克反應、急性期反應、氧化應激反應、紫外線反應等。應激基因反應是細胞基本機制的一部分,能促進創傷、休克、感染、炎症等應激打擊後細胞代謝所需的蛋白合成。應激基因這種機制有助於解釋兩次打擊導致MODS的現象,這種細胞反應的類型也表內皮細胞中,當血管內皮細胞受內毒素攻擊後能導致細胞程式化死亡或凋亡。引起細胞功能改變的最終後果,是導致機體不再能對最初或以後的打擊作出反應,而發生MODS。
臨床表現
(一)MODS的臨床特症的概述
 肺部病變
肺部病變1.衰竭的器官通常並不直接來自於原發損傷。從原發損傷到發生器官功能衰竭在時間上有一定的間隔。
2.並非所有的病人都有細菌學證據,30%以上病人臨床及屍檢中沒有發現感染病灶。因此,明確並治療感染未必能提高病人的生存率。
3.MODS可以累及本來完全健康的器官,且來勢兇猛,病情發展迅速,一旦發生幾乎難以遏制,故死亡率很高。
4.在病理學上,MODS缺乏特症性,受累器官僅僅是急性炎症反應,如炎性細胞浸潤等,這些變化與嚴重的臨床表現很不相符,而一旦恢復,臨床上可不留任何後遺症。
5.MODS與休克和感染的關係密切,休克、感染、損傷(包括創傷及外科手術等)是MODS的三大主要致病原因。
需要指出的是,雖然多數MODS病例出原發損傷之後數天至數周,但有些病例也可能早在72小時左右出現。有時會使與休克和原發病損傷的鑑別變得比較困難。一致認為:休克24小時內發生的器官功能損害不能被看作為MODS。
(二)特症性臨床表現
1.循環不穩定由於多種炎性介質對心血管系統均有作用,故循環是最易受累的系統。幾乎所有病例至少在病程的早、中期會出現“高排低阻”的高動力型的循環狀態。心排出量可達10L/min以上,外周阻力低,並可因此造成休克而需要用升壓藥來維持血壓。但這類人實際上普遍存在心功能損害。
2.高代謝全身感染和MODS通常伴有嚴重營養不良,其代謝模式有三個突出特點:(1)持續性的高代謝代謝率可達到正常的1.5倍以上;(2)耗能途徑異常在飢餓狀態下,機體主要通過分解脂肪獲得能量。但在全身性感染,機體則通過分解蛋白質獲得能量;糖的利用受到限制;脂肪利用可能早期增加,後期下降;(3)對外源性營養物質反應差補充外源營養並不能有效地阻止自身消耗,提示高代謝對自身具有“強制性”又稱“自噬代謝”。
高代謝可以造成嚴重後果。首先,高代謝所造成的蛋白質營養不良將嚴重損害器官的酶系統的結構和功能;其次,支鏈胺基酸與芳香族胺基酸失衡可使後者形成偽神經介質進一步導致神經調節功能紊亂。
3.組織細胞缺氧多數學者認為,高代謝和循環功能紊亂往往造成氧供和氧需不匹配,因此使機體組織細胞處於缺氧狀態,臨床主要表現是“氧供依賴”和“乳酸性酸中毒”。
疾病診斷
MODS的診斷標準仍不統一,任何一個MODS的診斷標準均難以反映器官功能紊亂的全部內容,臨床可根據自己的具體情況選擇標準。
 脾臟病變
脾臟病變(1)1995年中國危重病急救醫學學術會議標準主要內容有:1)呼衰:R>28/min;PaO25.89kPa;PaO2/FiO2≤26.7(200mmHg);P(A-a)DO2(FiO21.0)>26.7kPa(200mmHg);胸片顯示肺泡實變≥1/2肺野(具備其中3項或3項以上)。2)腎衰:除外腎前因素後,出現少尿或無尿,血清肌酐、尿素氮水平增高,超出正常值1倍以上。3)心衰:收縮壓34μmol/L;肝臟酶較正常升高2倍以上;凝血酶原時間>20s;有或無肝性腦病。5)DIC:血小板100×109/L;凝血酶原時間和部分凝血酶原時間延長1.5倍,且纖維蛋白降解產物增加;全身出血表現。6)腦衰:Glasgow評分低於8分為昏迷,低於3分為腦死亡。
原發病或原發病因素祛除或控制得越早,臟器功能恢復的可能性越大。
據中國外文獻報導,MODS的死亡率為62.5%~85%,遠遠高於單個臟器功能障礙之死亡率。臟器衰竭數與死亡率的統計各地區有較大的差異,一般認為是由於診斷標準的不統一所致。據Fry,Eiseman和中國有關報導:兩個臟器功能障礙的平均死亡率為59%;三個臟器功能障礙的平均死亡率為75%;四個或四個以上臟器功能障礙的平均死亡率為100%。
從MODS中各臟器障礙發生的頻度來看,發生率最高的是肺功能障礙,其次是胃腸及腎功能障礙。其中,以腎功能障礙的死亡率最高,平均達79%;其次為肺功能障礙68%;胃腸功能障礙59%;肝功能障礙55%;凝血功能障礙44%。若伴有嚴重感染,則死亡率明顯增加。此外,還有一些所謂“致死性組合”:(1)肺功能衰竭與代謝功能衰竭;(2)腎功能衰竭與肺功能衰竭;(3)心功能衰竭與肺功能衰竭。這些臟器衰竭組合,會大大增加死亡率
治療原則
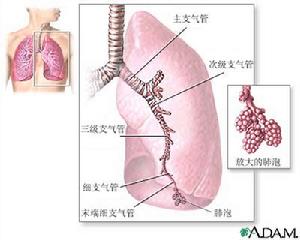 呼吸系統病變
呼吸系統病變(二)減輕應急激反應,減輕和縮短高代謝和糖皮質激素受體的幅度和持續時間;
(三)重視病人的呼吸和循環,及早糾正低血容量和缺氧;
(四)防止感染是預防MODS的重要措施;
(五)儘可能改善病人的全身營養狀況。
(六)及早治療任何一個首發的器官功能衰竭。
監護護理
(一)病情觀察
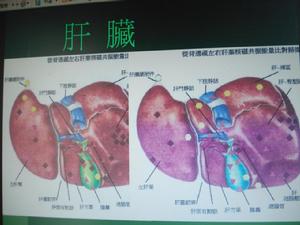 肝臟
肝臟1.體溫:MODS多伴各種感染,體溫常常升高,當嚴重感染時,體溫可高達40℃以上,而當替溫低於35℃以下,提示病情十分嚴重,常是危急或臨終表現。
2.脈搏:觀察脈搏快慢、強弱、規則情況,注意有無交替脈、短絀脈、奇脈等表現,尤其要重視細速和緩慢脈現象,常常提示血管衰竭。
3.呼吸:注意觀察呼吸的快慢、深淺、規則等,觀察有否深大Kussmaul呼吸、深淺快慢變化的Cheyne-Stokes呼吸、周期性呼吸暫停的Biot呼吸、胸或腹壁出現矛盾活動的反常呼吸以及點頭呼吸等,這些常是危急或臨終的呼吸表現。
4.血壓:血壓能反應器官的灌注情況,尤其血壓低時注意重要器官的保護
5.心電監測能很好的觀察心率、心律和ECG變化並及時處理。尤其心律失常的心電圖表現。
6.意識注意觀察意識狀況及昏迷程度,昏迷病人每班給予格拉斯哥評分。
7.尿注意尿量、色、比重、酸鹼度和血尿素氮、肌酐的變化,警惕非少尿性腎功能衰竭。
(二)心理護理
心理護理強調多與患者交流,了解其心理狀況和需求後給予相應的護理措施,建立良好的護患關係;護士要具備過硬的業務技術水平和高度的責任心,能獲得患者的信任,使患者樹立戰勝疾病的信心,積極配合治療和護理。
(三)特殊監測的護理
MODS的病人多為危重病人,較一般普通病人有特殊監測手段,如動脈血壓的監測、中心靜脈壓監測,在護理此類管道時嚴格無菌操作原則;保證壓力感測器在零點;經常肝素化沖洗管路,保證其通暢;隨時觀察參數變化及時與醫生取得聯繫。
(四)安全護理
 病變肝臟
病變肝臟MODS患者病情危重,時有煩躁,再加上身上常常帶有許多管道,所以要注意保護好管道,防止管道脫落和病人意外受傷顯得非常重要,尤其在ICU病房,沒有家屬的陪伴,所以根據病情給以患者適當的約束,注意各種管道的刻度和接頭情況。
(五)人工氣道和機械通氣的護理
保持呼吸道通暢,及時吸取氣道分泌物,掌握吸痰時機和技巧;注意呼吸道濕化,常用的方法有呼吸機霧化、氣道內直接滴住、濕化器濕化等;機械通氣時注意血氣分析結果給以調整呼吸機參數,長期使用時,每周更換二次管道並消毒。
(六)各種引流管的護理
MODS病人常需安置多種管道,如鼻胃管、尿管和引流觀等,護士要注意保持引流管的通暢,同時注意導管護理,嚴格無菌操作,防止導管相關感染。
(七)預防感染
MODS時機體免疫功能低下,抵抗力差,易發生感染,尤其是肺部感染,應給予高度重視。褥瘡是發生感染的另一途徑。為此,MODS病人最好住單間房間,嚴格無菌操作,防止交叉感染。注意呼吸道護理,定時翻身,有利於呼吸道分泌物咳出和ARDS的治療;空氣要經常流通,訂時消毒,醫護人員注意洗手,杜絕各種可能的污染機會。
