病症概述
 短腸綜合症腸綜合徵嚴重威脅病人生命,由於腸道吸收面積大量減少,病人往往不能依靠口服飲食維持生存,必須進行腸外營養支持。由於腸外營養價格昂貴,併發症多,技術含量高,因此許多病人因為不能長期進行靜脈營養而死亡。近年來,隨著對短腸綜合症認識的深入和營養支持水平的提高,部分病人可以依靠腸外營養長期生存,另有部分依賴腸外營養的病人有可能擺脫終生腸外營養,而依靠腸內營養或正常飲食維持生存。短腸康復治療的目的就是促使短腸病人減少對腸外營養的依賴,直到最終完全擺脫腸外營養。
短腸綜合症腸綜合徵嚴重威脅病人生命,由於腸道吸收面積大量減少,病人往往不能依靠口服飲食維持生存,必須進行腸外營養支持。由於腸外營養價格昂貴,併發症多,技術含量高,因此許多病人因為不能長期進行靜脈營養而死亡。近年來,隨著對短腸綜合症認識的深入和營養支持水平的提高,部分病人可以依靠腸外營養長期生存,另有部分依賴腸外營養的病人有可能擺脫終生腸外營養,而依靠腸內營養或正常飲食維持生存。短腸康復治療的目的就是促使短腸病人減少對腸外營養的依賴,直到最終完全擺脫腸外營養。廣泛腸切除後腸管可以發生適應性代償,代償發生在術後2個月至2年內,表現為腸黏膜上皮細胞數量增加、皺襞增厚、絨毛增高、隱窩加深,同時腸蠕動速度減慢,吸收功能增強;但由於腸管長度顯著減少,同時長期的消化吸收障礙導致病人營養狀況極其低下,營養底物不足,腸黏膜再生缺乏底物和激素,因此代償能力十分有限。但這段時間是短腸康
 短腸綜合症
短腸綜合症復治療的黃金階段,在這段時間裡進行積極的治療,將能有效促進腸黏膜的生長,使腸道從吸收面積和吸收功能上發生最大限度的代償,從而使病人從完全依賴腸外營養轉為間斷補充腸外營養,以至完全擺脫腸外營養,依靠腸內營養或正常飲食維持營養狀況。超過這一時限,即使進行康復治療,效果也極其有限,甚至無效。Byrne和Wilmore報告的47例病人從發生短腸到接受生長激素治療經歷了(6±1)年的時間,平均隨訪2年,有40%的病人完全脫離TPN;Scolapio套用同樣方法治療了8例病人,從短腸到接受康復治療的平均時間為12.9年,觀察結果表明,治療後病人體重增加,但治療結束後病人情況即恢復到治療前水平,表明治療無效[3];而本組病人除兩例分別於短腸後12年和8年接受治療外,從發生短腸到接受康復治療的平均時間僅為(86±105)天,明顯短於前兩組病人,21例病人中有18例(占85.7%)完全脫離TPN達1年以上,8例中有4例(占50%)完全脫離TPN達2年以上,如除外12年後接受短腸治療的1例病人,則完全脫離腸外營養的病人占57%(4/7),表明早期進行康復治療能夠提高治療效果。本文有2例病人雖只有15cm和40cm小腸,並且一例沒有回盲瓣,但由於治療及時,出院後均能依靠飲食和腸內營養維持正常的學習和生活達2年以上。而接受再次營養治療的3例中,有一例在短腸後12年接受康復治療,雖然治療結束時效果滿意,但半年後便再次入院進行腸外營養。
症狀體徵
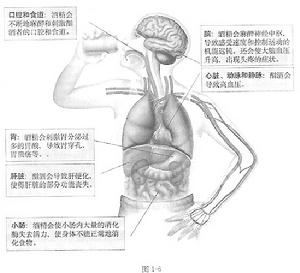 短腸綜合症短腸綜合症是因小腸被廣泛切除後,小腸吸收面積不足導致的消化、吸收功能不良的臨床綜合病徵。其主要臨床表現為早期的腹瀉和後期的嚴重營養障礙。早期的症狀是不同程度的水樣腹瀉.多數病人並不十分嚴重,少數病人每天排出水量可達2.5—5.0L,可使脫水、血容量下降、電解質紊亂及酸鹼平衡失調。數天后腹瀉次數逐漸減少,生命體徵穩定,胃腸動力開始恢復,但消化吸收功能極差。若無特殊輔助營養支持治療措施,病人則會逐漸出現營養不良症狀,包括體重減輕、疲乏,肌萎縮、貧血和低清蛋白血症等。短腸綜合症者促胰液素、促膽囊收縮素及腸抑胃素的分泌均減少,而幽門部胃泌素細胞有增生現象,以致約40%-50%病人有胃酸分泌亢進。這不僅可使腹瀉加重,消化功能進一步惡化,並可能並發吻合口潰瘍。十二指腸內PH值的降低使胰脂酶失活,從而脂肪瀉增加。由於膽鹽吸收障礙,影響腸肝循環,膽汁中膽鹽濃度下降.加之上述腸激素分泌減少使膽囊收縮變弱.易發生膽囊結石(比正常人高3-4倍)。鈣、鎂缺乏可使神經、肌肉興奮性增強和手足搐搦。由於草酸鹽在腸道吸收增加,尿中草酸鹽過多而易形成泌尿繫結石。長期缺鈣還可引起骨質疏鬆。長期營養不良,可惡化導致多器官功能衰竭。
短腸綜合症短腸綜合症是因小腸被廣泛切除後,小腸吸收面積不足導致的消化、吸收功能不良的臨床綜合病徵。其主要臨床表現為早期的腹瀉和後期的嚴重營養障礙。早期的症狀是不同程度的水樣腹瀉.多數病人並不十分嚴重,少數病人每天排出水量可達2.5—5.0L,可使脫水、血容量下降、電解質紊亂及酸鹼平衡失調。數天后腹瀉次數逐漸減少,生命體徵穩定,胃腸動力開始恢復,但消化吸收功能極差。若無特殊輔助營養支持治療措施,病人則會逐漸出現營養不良症狀,包括體重減輕、疲乏,肌萎縮、貧血和低清蛋白血症等。短腸綜合症者促胰液素、促膽囊收縮素及腸抑胃素的分泌均減少,而幽門部胃泌素細胞有增生現象,以致約40%-50%病人有胃酸分泌亢進。這不僅可使腹瀉加重,消化功能進一步惡化,並可能並發吻合口潰瘍。十二指腸內PH值的降低使胰脂酶失活,從而脂肪瀉增加。由於膽鹽吸收障礙,影響腸肝循環,膽汁中膽鹽濃度下降.加之上述腸激素分泌減少使膽囊收縮變弱.易發生膽囊結石(比正常人高3-4倍)。鈣、鎂缺乏可使神經、肌肉興奮性增強和手足搐搦。由於草酸鹽在腸道吸收增加,尿中草酸鹽過多而易形成泌尿繫結石。長期缺鈣還可引起骨質疏鬆。長期營養不良,可惡化導致多器官功能衰竭。
疾病病因
 短腸綜合症最常見的病因是腸扭轉、腸系膜血管栓塞或血栓形成和Crohn病行腸切除術所致。
短腸綜合症最常見的病因是腸扭轉、腸系膜血管栓塞或血栓形成和Crohn病行腸切除術所致。 年齡是影響腸功能代償的另一重要因素,年齡越大,治療效果越差。如能保留完整結腸和回盲瓣,兒童只需11cm小腸即可依賴腸內營養維持營養狀況,而成人則需75cm以上。因此老年人對康復治療的反應不如年輕人。本組脫離腸外營養不超過1年的3例中60歲以上病人占兩例,脫離腸外營養不超過2年的4例病人中有3例年齡超過55歲。本組病人中有一例胃大部切除10餘年後並發絞窄性腸梗阻,切除大部小腸,尚保留2m空腸和回盲瓣,2年後接受康復治療,由於年紀偏大(66歲),治療效果僅維持半年。分析其原因,年齡大是主要方面,其次,缺乏幽門和迴腸以及康復治療開始過晚也是治療效果不夠滿意的重要因素。
由於短腸和長期的腸外營養,病人極易出現毛細膽管淤膽和淤膽性膽囊炎,以往對這一併發症沒有很好的辦法,只有停止腸外營養並恢復腸道飲食。我們在進行營養支持過程中發現,套用腺苷蛋氨酸能有效治療肝內淤膽,而對於淤膽性膽囊炎,可經皮穿刺膽囊造口引流膽汁,防止膽道感染的發生。迴腸是吸收維生素B12的部位,迴腸大量切除後可導致維生素B12吸收障礙,出現貧血。對這類病人,補充維生素B12和鐵劑有效。本組有一例病人短腸8年後出現嚴重貧血,入院時血紅蛋白31g/L,紅細胞、白細胞和血小板均明顯減少,外院曾懷疑有血液病。入院後我們給予維生素B12肌注,同時補充鐵劑,僅輸2u濃縮紅細胞,兩周后血紅蛋白升至84g/L。
飲食調理是鞏固短腸治療效果的重要方面,由於病人對短腸綜合症缺乏認識,往往多食葷食或高脂飲食以期補充營養,從而造成嚴重腹瀉,鈣、脂溶性維生素和膽鹽等物質大量丟失,導致骨骼脫鈣。攝入過多的含草酸鹽食物可造成腎結石。因此我們在短腸病人出院時均給予詳細交代,指導病人出院後的飲食調理。
短腸康復治療是一項綜合治療,必須根據病人的具體情況設計相應的治療方案,不可千篇一律。隨著對短腸綜合症病理生理過程認識的深入和營養支持技術的發展,相信短腸病人的預後會不斷改善。
病理生理
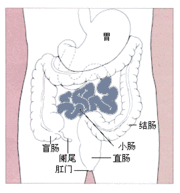
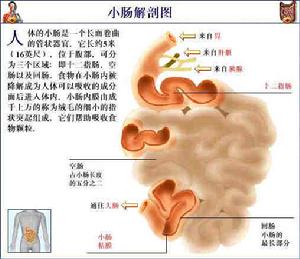
 短腸綜合症食物的消化、吸收過程幾乎均在小腸內進行,其中某些營養成分的吸收有其特定部位,例如鐵、鈣主要在空腸吸收.而膽鹽、膽固醇、維生素B12等則是在迴腸吸收。當該段小腸被切除,則相應成分的營養物質的吸收就會受到明顯影響。回盲瓣在消化、吸收過程中具有很重要的作用,既可延緩食糜進入結腸的速度.使其在小腸內的消化、吸收更完全,又能阻止結腸內細菌的反流,保持小腸內的正常內環境。正常人的小腸長度長短不一,個體差異較大,但任何個體的腸吸收能力均遠超過正常的生理需要。因此,當50%小腸被切除後可不出現短腸綜合症。但若殘留小腸﹤l00cm,則必定會產生不同程度的消化和吸收功能不良。小腸越短,症狀就越重。切除迴腸後引起的營養障礙比切除空腸更明顯。如同時切除了回盲瓣,則功能障礙更嚴重。短腸綜合症者殘留小腸的代償改變表現為小腸黏膜高度增生,絨毛變長、肥大,腸腺陷凹加深,腸管增粗、延長,使吸收面積及吸收能力增加。食物的直接刺激可使小腸代償性增生。代償期約需1-2年,可望有半數病人完全得到代償,恢復飲食並維持正常營養狀態。
短腸綜合症食物的消化、吸收過程幾乎均在小腸內進行,其中某些營養成分的吸收有其特定部位,例如鐵、鈣主要在空腸吸收.而膽鹽、膽固醇、維生素B12等則是在迴腸吸收。當該段小腸被切除,則相應成分的營養物質的吸收就會受到明顯影響。回盲瓣在消化、吸收過程中具有很重要的作用,既可延緩食糜進入結腸的速度.使其在小腸內的消化、吸收更完全,又能阻止結腸內細菌的反流,保持小腸內的正常內環境。正常人的小腸長度長短不一,個體差異較大,但任何個體的腸吸收能力均遠超過正常的生理需要。因此,當50%小腸被切除後可不出現短腸綜合症。但若殘留小腸﹤l00cm,則必定會產生不同程度的消化和吸收功能不良。小腸越短,症狀就越重。切除迴腸後引起的營養障礙比切除空腸更明顯。如同時切除了回盲瓣,則功能障礙更嚴重。短腸綜合症者殘留小腸的代償改變表現為小腸黏膜高度增生,絨毛變長、肥大,腸腺陷凹加深,腸管增粗、延長,使吸收面積及吸收能力增加。食物的直接刺激可使小腸代償性增生。代償期約需1-2年,可望有半數病人完全得到代償,恢復飲食並維持正常營養狀態。
治療方案
 短腸綜合症由於對短腸綜合症代謝變化的充分認識,以及日趨成熟的營養支持治療和促代償措施,本病的治療效果較以往已大為改善。在術後最初幾天,首先需治療的是由於嚴重腹瀉而導致的脫水、低血容量、電解質紊亂及酸鹼失調。根據生命體徵(血壓、脈率、呼吸率)、動脈血氣分析及血電解質(鉀、鈉、氯、鈣、鎂及磷)測定結果.確定靜脈補充晶、膠體溶液量及電解質量。若有代謝性酸中毒,應補充5%碳酸氫鈉溶液以糾正之。待病人循環、呼吸等生命體徵穩定後(約3-5天),則應儘早開始全腸外營養(TPN)支持.以補充病人所必需的營養物質,包括能量物質(葡萄糖、脂肪乳劑)、蛋白質合成的原料(複方胺基酸溶液)、各種電解質及維生素等。目前的TPN已能滿足機體的需要,併發症也不多,因此已被廣泛套用。為減少排便次數,可酌情給予腸動力抑制藥物,如口服阿片酊、可待因或洛哌丁胺等。口服消膽胺可消除膽鹽對結腸的刺激,也能減輕腹瀉。為控制高胃酸分泌,可口服抗酸藥和靜脈用H2受體阻滯劑如西咪替丁、雷尼替丁等。病情漸趨穩定後,可以開始經口攝食。先以單純的鹽溶液或糖溶液,逐步增量。隨腸代償的過程.可逐步過渡到離碳水化合物、高蛋白、低脂肪、低渣飲食。經口攝食所不足的那一部分,仍需經腸外營養途徑補充。可選用專用於短腸綜合症者的腸內營養製劑。其主要成分是少肽或胺基酸、葡萄糖及游離脂肪酸等。各成分不必再消化即可被很快吸收。這類產品常有特殊味道,故常需經管飼給予。有些特殊物質對小腸功能的代償具有顯著促進作用,如谷氨醯胺、短鏈脂肪酸、纖維素、生長激素及胰島素樣生長因子等,都已開始臨床套用。上述幾種物質的聯合套用可望使短腸綜合症者的代償過程提早完成。但如果殘留小腸僅為0-30cm,其中相當多的病人最終仍難以代償,以致單靠經口攝食無法維持正常的營養狀態,必須長期依賴腸外營養的支持。這種長期局外營養支持常可在病人家中實施,病人及其家屬需先接受培訓,掌握無菌術及營養液配製技術。中國國內已有實行家庭腸外營養長達14年的成功經驗。短腸綜合症的手術治療方面,小腸移植術雖被認為是短腸綜合症最徹底的治療方法,但由於移植術後嚴重的排斥反應至今尚難克服,因此目前還無法廣泛用於臨床。此外,小腸倒置術及結腸間置術均能延長食物通過腸道的時間,有一定的實用價值,可根據病人的具體情況選擇使用。
短腸綜合症由於對短腸綜合症代謝變化的充分認識,以及日趨成熟的營養支持治療和促代償措施,本病的治療效果較以往已大為改善。在術後最初幾天,首先需治療的是由於嚴重腹瀉而導致的脫水、低血容量、電解質紊亂及酸鹼失調。根據生命體徵(血壓、脈率、呼吸率)、動脈血氣分析及血電解質(鉀、鈉、氯、鈣、鎂及磷)測定結果.確定靜脈補充晶、膠體溶液量及電解質量。若有代謝性酸中毒,應補充5%碳酸氫鈉溶液以糾正之。待病人循環、呼吸等生命體徵穩定後(約3-5天),則應儘早開始全腸外營養(TPN)支持.以補充病人所必需的營養物質,包括能量物質(葡萄糖、脂肪乳劑)、蛋白質合成的原料(複方胺基酸溶液)、各種電解質及維生素等。目前的TPN已能滿足機體的需要,併發症也不多,因此已被廣泛套用。為減少排便次數,可酌情給予腸動力抑制藥物,如口服阿片酊、可待因或洛哌丁胺等。口服消膽胺可消除膽鹽對結腸的刺激,也能減輕腹瀉。為控制高胃酸分泌,可口服抗酸藥和靜脈用H2受體阻滯劑如西咪替丁、雷尼替丁等。病情漸趨穩定後,可以開始經口攝食。先以單純的鹽溶液或糖溶液,逐步增量。隨腸代償的過程.可逐步過渡到離碳水化合物、高蛋白、低脂肪、低渣飲食。經口攝食所不足的那一部分,仍需經腸外營養途徑補充。可選用專用於短腸綜合症者的腸內營養製劑。其主要成分是少肽或胺基酸、葡萄糖及游離脂肪酸等。各成分不必再消化即可被很快吸收。這類產品常有特殊味道,故常需經管飼給予。有些特殊物質對小腸功能的代償具有顯著促進作用,如谷氨醯胺、短鏈脂肪酸、纖維素、生長激素及胰島素樣生長因子等,都已開始臨床套用。上述幾種物質的聯合套用可望使短腸綜合症者的代償過程提早完成。但如果殘留小腸僅為0-30cm,其中相當多的病人最終仍難以代償,以致單靠經口攝食無法維持正常的營養狀態,必須長期依賴腸外營養的支持。這種長期局外營養支持常可在病人家中實施,病人及其家屬需先接受培訓,掌握無菌術及營養液配製技術。中國國內已有實行家庭腸外營養長達14年的成功經驗。短腸綜合症的手術治療方面,小腸移植術雖被認為是短腸綜合症最徹底的治療方法,但由於移植術後嚴重的排斥反應至今尚難克服,因此目前還無法廣泛用於臨床。此外,小腸倒置術及結腸間置術均能延長食物通過腸道的時間,有一定的實用價值,可根據病人的具體情況選擇使用。相關詞條
 短腸綜合症
短腸綜合症 短腸綜合症
短腸綜合症 短腸綜合症
短腸綜合症 短腸綜合症
短腸綜合症 短腸綜合症
短腸綜合症 短腸綜合症
短腸綜合症