解剖
 結腸
結腸觀察標本結腸橫切片(H.E染色)肉眼觀察腸壁的黏膜染紫色,向外依次為黏膜下層,肌層及外膜.黏膜和部分黏膜下層向腸腔內的突起為半環形皺襞的斷面,肌層局部的膨大為結腸帶.低倍和高倍觀察
(1)黏膜:無絨毛和環形皺襞.由內向外分為三層.
①上皮:為單層柱狀上皮,含較多的杯狀細胞.
②固有層:含大量腸腺和較多淋巴組織.腸腺為單管狀腺,開口在黏膜表面.細胞組成與上皮相同,無潘氏細胞.
③黏膜肌層:為內環形,外縱行兩層平滑肌.
(2)黏膜下層:疏鬆結締組織,含較大的血管,神經,淋巴管及脂肪細胞,無腸腺.
(3)肌層:為內環形和外縱行兩層平滑肌.外縱肌在局部增厚形成結腸帶.可見幾條結腸帶
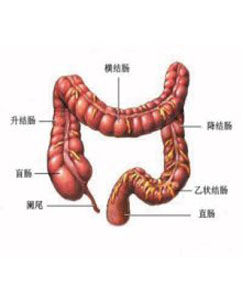
(4)外膜:為纖維膜或漿膜。結腸長約130cm,約為小腸的四分之一。結腸比小腸短而粗,盲腸直徑7.5cm,向遠側逐漸變小,乙狀結腸末端直徑只有2.5cm。結腸的解剖特點有三:
①結腸帶:為腸壁縱肌纖維形成的3條狹窄的縱行帶。結腸帶在盲腸、升結腸及橫結腸較為清楚,從降結腸至乙狀結腸逐漸不明顯。
②結腸袋:由於結腸帶比附著的結腸短六分之一,因而結腸壁縮成了許多囊狀袋,稱結腸袋。
③腸脂垂:由腸壁黏膜下的脂肪組織集聚而成。在結腸壁上,尤其是在結腸帶附近有多數腸脂垂,在乙狀結腸較多並有蒂。腸脂垂的外面為腹膜所包裹,有時內含脂肪量過多,可發生扭轉,甚或陷入腸內,引起腸套疊。
結構與分布
(1)盲腸:位於右髂凹,上界以結腸瓣為界,下端是盲端。盲腸是結腸的起始端,也是結腸壁最薄,位置最表淺的部分,長約6.25cm,寬7.5cm。盲腸的前方和外側有腹膜覆蓋,前面與大網膜及前腹壁相鄰,後面與髂肌和腰大肌相鄰,其位置極不恆定,可高至肝下或低至盆腔內,有的系膜較長,十分活動。盲腸的內後方與迴腸末端相結合,其頂端內側有闌尾。在迴腸進盲腸壁入口處有回盲瓣,回盲瓣由上下兩個唇狀皺襞組成。瓣兩端與迴腸和盲腸的環狀括約肌所形成的系膜相連線,這些環形肌進入上下兩瓣中,使回盲瓣具有括約肌功能,可防止大腸內容物反流進小腸,也可控制食糜不致過快地進入大腸,使食物在小腸內得以充分的消化和吸收。
(2)升結腸:下端接盲腸,上緣在肝下與橫結腸相連,長12~20cm;前面及兩側有腹膜遮蓋,使其固定於腹後壁及腹側壁;前方有小腸及大網膜和腹前壁;後方借疏鬆結締組織與腹後壁相連,由上向下有右腎,腰背筋膜,內側有十二指腸降部、右輸尿管,手術分離較困難。
(3)橫結腸:是結腸最長最活動部分,長40~50cm,在肝曲與升結腸相接,在脾曲與降結腸連線,脾曲位置一般較肝曲為高,橫結腸上方是胃,下方是小腸,後方借結腸系膜附著胰腺,前方被大網膜所覆蓋。橫結腸活動度較大,有時可降至盆腔。
(4)降結腸:上自脾曲與橫結腸相接,下在髂嵴水平與乙狀結腸相連,長20cm,前面及兩側有腹膜遮蓋,後方借疏鬆結締組織與左腎下外側、腹橫肌腱膜起點及腰方肌相接觸。自左季肋部及腰部沿左腎外側緣向下,至左腎下極,略轉向內側至腰肌側緣,然後在腰肌和腰方肌之間下行至髂骨骨嵴水平而移行為乙狀結腸。
(5)乙狀結腸:在盆腔內,位於降結腸和直腸之間,上段較短,稱為髂結腸,下段較長,稱為盆結腸,長度差異較大,為20~70cm;腸管呈“乙”字形彎曲而得名。乙狀結腸系膜多較長,活動度大,有時可發生腸扭轉,系膜的後面附著於腹後壁,後面有開口向下的乙狀結腸間隱窩。在纖維結腸鏡檢查時應根據其形狀,順其自然彎曲進鏡。
結構與功能
(一)升結腸升結腸ascendingcolon居盲腸與結腸右曲之間,其長度因盲腸位置的高低而異。升結腸後壁借結締組織貼附於右腎和腰大肌前面,活動度甚小。
功效:便秘,腹瀉,腹痛,腸炎。
(二)橫結腸
橫結腸transversecolon起自結腸右曲,向左橫行,止於結腸左曲。橫結腸由橫結腸系膜連於腹後壁,活動度大,橫結腸中部下垂至臍或低於臍平面。結腸右曲rightcolicfiexure又稱肝曲,位於肝右曲下方和右腎下端的前方。結腸左曲leftcolicfiexure又稱脾曲,其位置較結腸右曲為高,接近脾和胰尾,故結腸左曲的位置較高較深。
(三)降結腸
降結腸descendingcolon自結腸左曲起,沿左腎與腰大肌前面下行,至左髂嵴處續於乙狀結腸。
(四)乙狀結腸
乙狀結腸sigmoidcolon自左髂嵴水平開始,沿左髂窩轉入盆腔內,全長呈“乙”字形彎曲,至第3骶椎平面續於直腸。乙狀結腸借乙狀結腸系膜連於骨盆側壁,活動度較大,短者常較平直,降於盆腔;長者可捲曲數圈後與直腸相續。多呈“乙”或“S”形彎曲而得名。乙狀結腸有兩個彎曲,第一個由起端向下至盆腔上口附近,於腰大肌的內側緣便轉向內上方形成,此彎曲位置不固定,多在盆腔內;在腸管向內上方跨過髂總動脈分叉處,又轉向下,形成第二個彎曲,此彎曲位置也不固定,多數位於正中線左側。乙狀結腸系膜長度平均8.9cm,乙狀結腸相對較長,可為80~170cm,故其有很大的伸展度,因此在纖維結腸鏡檢查時,可能發生乙狀結腸扭轉結圈,極難通過,需鏇轉鏡身、改變體位,或加手法推扳,方能使腸鏡通過。
結腸有吸收.分泌.細菌消化與協助排糞作用.
結腸的吸收功能以後半結腸為最強,主要吸收水分與鈉,也吸收少量鉀.氯.尿素.葡萄糖.胺基酸與一些藥物.結腸平均每日吸收460mmol鈉與350~2千ml水.雖然24小時通過回盲瓣到盲腸的食靡約5百~1千ml,但經過結腸與直腸吸收後僅從肛門排出150ml.若結腸功能發生紊亂,就可影響吸收,甚至發生腹瀉.便秘與腹脹等.若吸收過量,又可導致水中毒.血氯過高與酸中毒等.
結腸黏膜內有杯狀細胞,可分泌鹼性液體,保護結腸黏膜,潤滑大便,以助排便.
結腸不產生酶,無消化作用,但有細菌消化作用.結腸內有很多細菌,大腸桿菌占70%,厭氧桿菌占20%,此外還有鏈球菌.變形桿菌.葡萄球菌等,也有少量原生物與螺鏇體.腸細菌對產生生理需要的物質有重要作用.比如食物內缺乏維生素時,[在]腸內可根據人體的需要調節合成維生素,這些細菌消化纖維素,合成各種維生素.比如維生素k.,維生素b1.維生素b2.維生素h.維生素12等.比如長期用抗生素,可導致維生素合成與吸收不良,引起維生素缺乏症。
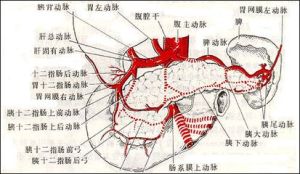
動脈供應
結腸的血液供應主要來自腸系膜上動脈和腸系膜下動脈。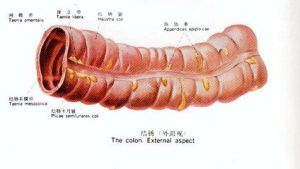 結腸
結腸 ②結腸右動脈:起自腸系膜上動脈的中部,結腸中動脈的稍下方(有時可與結腸中動脈合為一乾),沿腹後壁腹膜深面橫行向右,至升結腸附近分出升降兩支。升支多與結腸中動脈的右支吻合,降支與回結腸動脈升支吻合,供給升結腸和肝曲血液。結腸右動脈來自腸系膜上動脈的占40%,來自結腸中動脈的占30%,由回結腸動脈分出者占12%,另有18%的人無結腸右動脈,由回結腸動脈及結腸中動脈供血。③回結腸動脈:為腸系膜上動脈的終末支,在結腸右動脈稍下方發出,在十二指腸橫部下方腹膜後,向下向右分成升降兩支,升支與結腸右動脈降支吻合,降支到回盲部分成前後二支,與腸系膜上動脈的迴腸支吻合。回結腸動脈供給迴腸末端、盲腸和升結腸下段血液。
(2)左半結腸的動脈由腸系膜下動膜而來,有結腸左動脈和乙狀結腸動脈。
①結腸左動脈:在十二指腸下方,從腸系膜下動脈左側發出,在腹膜後向上向外,橫過精索或卵巢血管、左輸尿管和腰大肌前方走向脾曲,分成升降兩支。升支在左腎前方進入橫結腸系膜,與中結腸動脈左支吻合,分布於脾曲、橫結腸末端;降支下行與乙狀結腸動脈吻合,沿途分支,分布於降結腸和脾曲。
②乙狀結腸動脈:發出後緊貼腹後壁在腹膜深面斜向左下方,進入乙狀結腸系膜內分為升、降兩支。升支與左結腸動脈的降支吻合,降支與直腸上動脈吻合,供給乙狀結腸血液。
供應結腸血液的各動脈之間在結腸內緣相互吻合,形成一動脈弓,此弓即結腸邊緣動脈。邊緣動脈再發分支,從分支又分出長支和短支,與腸管垂直方向進入腸壁。短支多起自長支,供應系膜緣側的三分之二腸壁血液;長支先行於結腸帶間的漿膜下,然後穿入肌層,沿途發出多數細支也供應系膜緣側的三分之二腸壁血運,另有小支至腸脂垂;其終末支穿過網膜帶及獨立帶附近的腸壁,最終分布至系膜對側的三分之一腸壁。長短支之間除在黏膜下層有吻合外,其餘部分很少有吻合,因此長支是腸壁的主要營養動脈,手術時不可將腸脂垂牽拉過度以免傷長支。
腸系膜上、下各動脈之間雖有吻合,但有時吻合不佳,或有中斷,因此邊緣動脈尚有薄弱處,臨床上結腸中動脈如有損傷,有的可引起部分橫結腸壞死。結腸手術時,當某一動脈結紮後腸壁能否保留,應注意腸壁的終末動脈是否有搏動,不可過分相信動脈間的吻合。
靜脈回流
結腸結腸的靜脈屬門靜脈系統,分布在右半結腸的靜脈有結腸中靜脈、結腸右靜脈、回結腸靜脈。各支靜脈與同名動脈伴行,與回、空腸靜脈、胃網膜左靜脈共同匯入腸系膜上靜脈,和腸系膜上動脈上行至胰頭後面與脾靜脈匯入構成門靜脈。分布在左半結腸的靜脈有結腸左靜脈、乙狀結腸靜脈和直腸上靜脈共同匯入腸系膜下靜脈,與腸系膜下動脈並行,經胰腺右方入脾靜脈,最後流入門靜脈。淋巴結構
在各部分結腸的分布多少不同,回盲部最多,乙狀結腸次之,肝曲和脾曲較少,降結腸最少。結腸的淋巴由以下部分組成:(1)壁內淋巴:大腸的淋巴管存在於固有膜深層或黏膜肌層附近,腸壁內小淋巴管將淋巴液匯流入結腸上淋巴結。
(2)結腸上淋巴結:離腸壁最近,位於結腸壁漿膜下,亦有人認為存在腸脂垂內,淋巴結體積很小。
(3)結腸旁淋巴結:收集結腸上淋巴結的淋巴液,位於邊緣動脈和腸壁之間,是結腸癌轉移的第1站。
(4)中間淋巴結:因位於右、回結腸動脈的周圍,沿各結腸動脈分支排列,亦稱右回結腸淋巴結。該淋巴結的淋巴液匯入各主結腸淋巴結。
(5)主結腸淋巴結:位於各結腸動脈的根部和腸系膜上、下動脈根部。腸壁的淋巴經過上述淋巴結群引流,右半結腸的大部分淋巴匯集於腸系膜上淋巴結;左半結腸的淋巴匯集於腸系膜下淋巴結。腸系膜上、下淋巴結與腹腔淋巴結的輸出管共同組成腸乾,匯入乳糜池。
即腸壁淋巴管→結腸上淋巴結→結腸旁淋巴結→中間結腸淋巴結→主結腸淋巴結→腸系膜上下淋巴結→腸乾→乳糜池,但有一部分結腸淋巴管匯入腰淋巴結而入腰乾。同級淋巴結之間和不同級淋巴結之間均可存在直接通路,所以結腸癌病人有時可發生跳躍轉移或逆向播散等。
神經支配
結腸由腸系膜上、下神經叢支配,該叢分別盤繞著腸系膜上、下血管,它們所含的交感神經纖維來自腰交感神經節,分布於全部結腸。迷走神經纖維僅分布於結腸脾曲以上的結腸,降結腸和乙狀結腸則由骶2~4脊髓節的副交感神經分布。支配結腸的交感和副交感神經屬植物神經系統,由於植物神經系統的功能主要是支配血管的活動,控制內臟平滑肌的舒縮以及腺體的活動,又稱為內臟神經。交感神經的作用是使腹腔內臟血管收縮,同時又抑制胃腸道平滑肌和腺體分泌;相反,副交感神經的作用則興奮胃腸道平滑肌活動和腺體分泌。結腸受交感神經和副交感神經雙重支配,在中樞神經系統的控制、調節下,兩類神經相互作用,相互對抗,又經常處於相對協調中。
運動
結腸運動與小腸運動有什麼區別,各有什麼特點?結腸運動與小腸運動最明顯的區別是結腸運動較小腸運動為慢,對刺激的敏感性也比小腸低。
小腸的運動特點是小腸的兩種運動方式,
一種是節段性收縮,它可以使食糜和消化液完全混合,利於消化和吸收,但並不能推進食糜;
另一種是蠕動,與節段性收縮聯合作用,把食糜推向前進。小腸的蠕動很慢,每分鐘約1~2cm,每個蠕動波只把食糜推進約數厘米後即消失。
結腸的運動特點:結腸運動少而緩慢,對刺激的反應也較遲緩,這些特點對於結腸作為糞便暫時的貯存所是適合的。結腸的運動形式主要有三種,一是空腹時多見的袋狀往返運動,這種運動不能向前推進食物殘渣;二是進食後或結腸受到擬副交感藥物刺激時所發生的分節推進運動以及多袋推進運動,這兩種運動均可推動食物殘渣向前運動;另外,還有結腸的蠕動,它是由一些穩定向前的收縮波所組成,可以使腸內容物緩緩向前推進。
結腸還會發生一種進行很快且前進很遠的蠕動,稱為集團蠕動。集團蠕動可使一部分腸內容物由橫結腸推移至降結腸或乙狀結腸。集團蠕動常見於進食後,由胃—結腸反射所致。
哪些因素能增強結腸的運動?
影響結腸運動的調節因素和控制因素,尚未了解完全。以下各種因素均可增加結腸的運動:
(1)藥物:如乙醯膽鹼、菸鹼、新斯的明等擬膽鹼藥,均可通過興奮支配胃腸平滑肌的副交感神經而使胃腸平滑肌收縮加強。
(2)機體內的某些活性物質:如5-羥色胺、前列腺素E1等,均可引起腸道平滑肌興奮,使腸平滑肌收縮加強。
(3)進食:進食、進食後以及排便時均可增加結腸的蠕動,這是由條件反射和非條件反射所引起的。所謂條件反射,即人在進食時,食物的形狀、顏色、氣味,以及進食的環境等均可引起胃腸的蠕動。所謂非條件反射,即食物對胃腸的機械性或化學刺激以及溫度的刺激,均使胃腸黏膜的感受器發生興奮,通過神經傳入中樞,再通過傳出神經到胃腸平滑肌,使胃腸平滑肌收縮。食物對胃腸壁的刺激,亦可不通過中樞神經的參與,而是通過局部反射即可引起平滑肌的收縮和舒張,產生蠕動。
哪些因素能抑制結腸的運動?
抑制結腸運動的因素亦很多,常見的因素有以下幾方面:
(1)藥物:M膽鹼受體阻斷藥,如阿托品、東莨菪鹼、山莨菪鹼(654-2)、普魯苯辛、顛茄酊(或顛茄片);神經節阻斷藥,如六甲雙銨、美加明、潘必定、三甲硫吩等;抗憂鬱藥,如丙咪嗪、阿密替林;鎮痛藥,如嗎啡等,均可引起腸平滑肌鬆弛,使結腸運動減弱,故以上藥物可導致便秘。
(2)睡眠:人在進入睡眠後,人體各個系統的活動水平均降低,腸平滑肌處於鬆弛狀態,故睡眠時結腸運動減弱。
(3)情志不暢:祖國醫學把人的情志改變歸納為七情,即喜、怒、憂、思、悲、恐、驚,均指人的精神狀態。在正常情況下,七情不會使人致病,因為它是人體對客觀事物所表現的不同反應。如果是突然的、強烈的或長久的精神刺激,則會導致疾病的發生,這時中醫稱之為“內傷七情”。七情致病可直接傷及內臟,古代醫書中有“怒傷肝”,“喜傷心”,“思傷脾”,“憂傷肺”,“恐傷腎”的論述。七情致病還會影響臟腑氣機,“怒則氣上,喜則氣緩,悲則氣消,恐則氣下……,驚則氣亂……,思則氣結。”大腸傳導糟粕的功能也是在氣的升降、出入平衡的條件下進行的。人的情志不暢會導致氣機不暢及臟腑功能失調,其中包括大腸傳導功能的抑制。所以情志不暢也是抑制大腸運動的重要因素之一。
結腸的運動功能紊亂或減弱所造成的便秘,往往易變為頑固性便秘,尤其是左半結腸的運動減弱時,糞便在腸內停留時間過久,則水分被吸收過度,大便更難排出。
結腸炎
一、什麼是結腸炎結腸炎又稱非特異性潰瘍性結腸炎,起病多緩慢,病情輕重不一,腹瀉是主要症狀,排出膿血便、粘液血便或血便,常伴里急後重,有腹痛→便意→排便→緩解的特點。腹痛一般多為隱痛或絞痛,常位於左下腹或小腹。其它表現有食欲不振、腹脹、噁心、嘔吐及肝大等;左下腹可有壓痛,有時能觸及痙攣的結腸。常見的全身症狀有消瘦、乏力、發熱、貧血等。有少部分病人在漫長的病程中,病情突然惡化或初次發病就呈暴發性,表現嚴重腹瀉,每日10-30次,排出含血、膿,粘液的糞便,並有高熱、嘔吐、心動過速、衰竭、失水、電解質紊亂、神志昏迷甚至結腸穿孔,不及時治療可以造成死亡。
二、結腸炎一般可分為以下三個類型:
(1)輕度型:最多見、起病慢、病狀輕、輕度腹瀉,每天少於4次,並與便秘交替,便中不含或僅有少量血液粘液無全身症狀,病變多局限在直腸或乙狀結腸,血況正常。
(2)中度型:介於輕度與重度之間,腹瀉每天5—6次,並有輕度全身症狀。
(3)重度型:有發熱、倦怠、消瘦、貧血等全身表現腹瀉每天多於6次,血便或粘液膿血便。
在日常生活中結腸炎是比較好確認,如有腹瀉大便不成形、腹痛、腸鳴、便秘、粘液便及膿血便,此病剛開始服用磺胺類及抗生素藥物可控制病情,多次復發後,用此藥療效甚微。1993年,全國慢性非感染性腸道疾病學術研討會,結合我國情況擬定3項診斷標準:
(1)潰瘍性結腸炎需先排除細菌性痢疾、阿迷巴性結腸炎等病因明確的結腸炎。
(2)具有反覆發作的腹瀉、腹痛、粘液、膿液等典型的臨床表現,至少有結腸鏡“X”光線的特性改變中的一項。
(3)臨床表現不典型,但有典型結腸鏡、X光表現或黏膜活檢組織學表現。
結腸炎屬自身免疫性疾病,與某些原體感染,遺傳基因及精神因素有關,大多病程長,病情纏綿難愈,重症患者大便帶粘液和膿血,患者十分痛苦。這些症狀不是通過調理脾胃、健脾益腸就能解決的,而應寒熱通補、健脾和中、燮理陰陽,就能從根本上治療腸炎。
結腸炎危害:
腸穿孔:多為中毒性腸擴張的併發症,也可出現嚴重型,多發生於左半結腸,皮質激素的套用被認為是腸穿孔的一個危險因素。
腸狹窄:多發生在病變廣泛、病程持續長達5-25年以上的病例,其部位多見於左半結腸,乙狀結腸或直腸,臨床上一般無症狀,嚴重時可引起腸阻塞,在本病出現腸狹窄時,要警惕腫瘤,鑑別良性惡性。
中毒性腸擴張:這是本病的一個嚴重併發症,多發生在全結腸炎的病人,死亡率可高達44%,臨床表現為病情迅速惡化,中毒症狀明顯,伴有腹瀉、腹部壓痛和反跳痛,腸鳴音減弱或消失,白細胞數增多,易並發腸穿孔。
潰瘍性結腸炎
潰瘍性結腸炎潰瘍性結腸炎又稱非特異性潰瘍性結腸炎,是一種原因不明的直腸和結腸炎性疾病,病變主要累及大腸黏膜及黏膜下層。由於其病程和治療時間較長,恢復慢,易復發,給患者帶來身心不適。為提高本病治療效果和縮短療程,我科對70例患者行中、西藥灌腸液局部用藥進行比較,並採取一系列護理措施,取得滿意療效。現報告如下。
資料與方法
一般資料70例患者均符合中國中西醫結合學會消化系統疾病專業委員會公布的潰瘍性結腸炎診斷、辨證和療效標準的試行方案。其中男37例,女33例;年齡21~49歲,平均37歲;幹部27例,工人26例,農民17例;病程0~1年41例,1~3年29例。所有病例均經結腸鏡及病理檢查確診,並除外細菌性痢疾、阿米巴痢疾和大腸癌等疾病。
護理要點
心理護理本組病例因病程長,恢復慢和擔心預後,患者易產生焦慮、恐懼、緊張心理,護士需耐心向患者解釋灌腸的目的、方法、效果和說明病人的配合是治療和護理的關鍵,指出局部用藥優於全身用藥,可減少藥物的副作用,提高療效。介紹本病相關知識,減輕患者心理負擔,取得主動配合,按質完成灌腸治療。
灌腸護理灌腸前矚患者自行排盡二便,深呼吸,全身放鬆,以提高插管成功率和減輕痛苦。依據腸鏡所示病變部位採取合適的灌腸體位,如病變在直腸、乙狀結腸、降結腸者採取左側臥位;病變在橫結腸、升結腸者採取右側臥位。灌腸中藥液用2層紗布過濾除渣,溫度以39~41℃為宜。溫度過高易引起腸黏膜燙傷,過低則致使腸痙攣,加重腹痛。液量以100ml為宜,便於在腸腔中保留。藥液灌入採取直腸滴入法,護士動作輕柔,用石蠟油充分潤滑導管前端及肛門口,呈螺鏇式插入肛門。插管過程中主動與患者交流,分散患者注意力,減輕不適感。根據病變部位正確掌握插管長度。藥液滴速宜慢(60~70滴/min),壓力要低(液面距肛門不超過30cm)。灌腸後臀部和床尾均抬高10cm,囑患者儘量延長藥液在腸腔中的保留時間,期間更換左、右側臥位2~3次,2h後可下床活動。
灌腸過程中密切觀察患者病情變化。如出現不能耐受,囑其深呼吸,放鬆腹肌;如腹痛加劇、心慌者應立即停止灌腸,行腹部熱敷、按摩,至腹痛消失,繼續完成治療。
健康宣教:
(1)飲食指導:進食高熱量、高纖維、低脂肪食物,飲食宜清淡,忌濃茶、咖啡、朱古力、生冷食物,戒菸酒。(2)出院指導:出院後嚴格遵守醫囑用藥,保持良好的心情和穩定的情緒,生活有規律,不過度疲勞和緊張,保持大便通暢,注意肛周衛生,減少感染因素,定期複查腸鏡,及時複診。
護理體會
潰瘍性結腸炎多呈反覆發作慢性病程,發病機制可能與感染、遺傳、免疫、精神四大因素有關。進行早期心理護理,在疾病癒合過程中起到積極作用。根據腸鏡所示病變部位的不同,採取不同治療方式和取得病人的合作是灌腸治療潰瘍性結腸炎取得良好療效的關鍵。護士在操作方法和熟練的操作技術是減輕病人痛苦、樹立戰勝疾病信心的重要條件。正確的心理、飲食、出院指導能降低疾病復發率。
結腸癌
結腸癌(carcinomaofcolon)是腸最常見的癌之一,多發生於40歲以上的男性患者。結腸癌絕大多數為腺癌,好發生於乙狀結腸,其次是盲腸與升結腸,再次為降結腸及橫結腸。根據腫瘤的大體形態,可分出菜花型、縮窄型和潰瘍型。病因:
結腸癌發病的原因尚未完全清楚,但與腺瘤、息肉症、潰瘍性結腸炎、結腸慢性血吸蟲病,以及腸道中高濃度的甲基膽蒽(長期便秘引起)有關,經常進食纖維性食物的人,其結腸癌發病率遠較高脂肪、高動物蛋白、低蔬菜飲食者低。
中國,生活方式的改變是引起結腸癌患者增多的主要原因,以前由於生活習慣和飲食結構與西方的不同,患者較少。可近年來,城市居民的結腸癌患病率升高很快,這主要和人們的飲食高脂化傾向有關,特別是“三高一低”(即高脂肪、高熱量、高蛋白和低纖維素)所致,吃的油脂類食物越多,發病的可能性越大。
臨床表現:
右半結腸因腸腔較大,癌多為向腸腔內突出的菜花型癌,故除非已晚期,通常少有腸梗阻現象。但該處癌易潰爛出血,且常有繼發感染和毒素的慢性吸收,因而腹部不適、疼痛,局部出現腫塊(約占10%),便中帶血(約占80%)、潛血試驗陽性,貧血及惡病質,常為右半結腸癌患者的主要表現。
右半結腸腸腔較小、腸內容為固體或半固體的大便,再加該部的癌腫多為縮窄型、易引起腸腔的環狀浸潤,故臨床上常表現出急性或慢性腸梗阻;由於癌體較小,既少潰瘍出血,也無毒素吸收,因此貧血、消瘦、惡病質等現象少見,腫塊也不易捫及;但因癌腫位置較低,可有里急後重感,約1/4患者大便中帶粘液和鮮血。
治療:
結腸癌對各种放射療法不夠敏感,抗癌藥物亦難治癒,目前唯一有效的治療為手術切除,術後可輔以化療。手術通常可一期完成;但左半結腸癌如有急性完全性梗阻時宜分期進行,即先做橫結腸造瘺,梗阻解除後,再儘早擇期行左半結腸切除。
預防:
一項新的更全面的研究稱,每天喝一杯以上牛奶可減少患結腸癌和直腸癌的危險。該研究結果是哈佛醫學院和英國布里漢姆婦女醫院的研究人員通過對美國和歐洲53.4萬人所進行的10項研究數據進行綜合分析後得出的。
分析結果表明,與一周只喝不到兩杯牛奶的人相比,每天喝一杯8盎司(約250毫克)牛奶的人患結腸癌的危險可降低15%。研究人員說,最主要的是牛奶中所含的鈣適量才能降低這種危險。鈣能減緩腸內壁細胞的生長速度,從而可抑制早期腫瘤的擴散。進一步分析發現,攝入鈣量最高的人患結腸癌的危險可降低22%。每天攝入900毫克的鈣(相當於三大杯牛奶所含的鈣)就足以預防結腸癌。由於鈣並不是預防結腸癌的唯一因素,所以,預防結腸癌措施還包括健康的生活方式,比如運動,維持體重正常,少吃肉,多吃水果、蔬菜和全麥食品等。合理飲食、堅持鍛鍊、多吃新鮮的蔬菜及水果,是預防結腸癌的關鍵。如有腸道方面的症狀,如便秘、便血等應做腸鏡檢查,以期早發現,早治療。