 結節性脂膜炎
結節性脂膜炎病因
 病因 奎寧
病因 奎寧1、免疫反應異常:異常的免疫反應可由多種抗原的刺激所引起,如細菌感染、食物和藥物等。已有報告有的病例於發病前有反覆發作的扁桃腺炎。亦有報告本病發生於空迴腸分流術後,其盲曲內有細菌大量增殖。此外,鹵素化合物如碘、溴等藥物、磺胺、奎寧和銻劑等均可能誘發本病。
2、脂肪代謝障礙:有報告顯示,本病與脂肪代謝過程中某些酶的異常有關。例如血清脂酶有輕度增加或在皮損中可測出具活性的胰酶和脂酶。有的研究還發現本病有α-1抗胰蛋白酶缺乏。當然這種抗胰蛋白酶的缺乏並不可能直接引起脂膜炎,但可能導致免疫學和炎症反應發生調節障礙。
病理
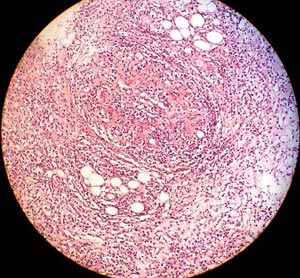 結節性脂膜炎 病理
結節性脂膜炎 病理1、急性炎症期脂肪細胞變性,甚或出現灶性壞死,炎症細胞浸潤以中性粒細胞為主,其他如淋巴細胞、組織細胞等,不形成膿腫。
2、肉芽腫期以組織細胞浸潤為主,它們吞噬脂肪而成為泡沫狀巨噬細胞,並有少量中性粒細胞、淋巴細胞和漿細胞浸潤。
3、纖維化期病變中主要為纖維母細胞和淋巴細胞而成為泡沫狀巨噬細胞,並有大量增生的纖維組織。在病變過程中常伴有血管周圍細胞浸潤以及血管內膜增生、纖維蛋白樣變性等。
最常受累的重要臟器為肝臟,活檢時可見脂肪浸潤伴灶性壞死。肺部病變表現為間質性炎性細胞浸潤、肉芽腫性肺炎、脂肪栓塞性肺梗塞,當發生滲出性胸膜炎時,滲出液中可找到特徵生的泡沫細胞。嚴重的病例累及骨髓時,呈斑狀纖維化而導致全血細胞下降。眼球後脂肪受累時可致失明。
臨床表現
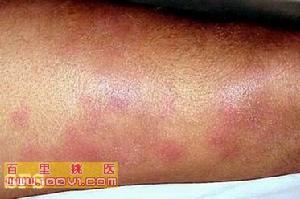 結節性脂膜炎 臨床表現
結節性脂膜炎 臨床表現偶有少數結節,脂肪壞死時其上之皮膚也被累及而發生壞死破潰,並有黃棕色油狀液體流出,被稱作為“液化性脂膜炎”。
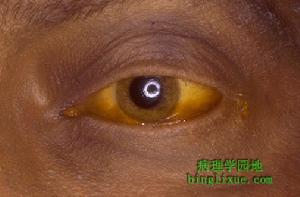 結節性脂膜炎 肝臟損害 黃疸
結節性脂膜炎 肝臟損害 黃疸Winkelmann和Bowie報告了結節性脂膜炎的一種變型,被稱之為組織細胞巨噬細胞性脂膜炎。這也是一種以脂膜炎為特徵的系統性疾病。他們認為此病與結節性脂膜炎終死於出血。病人的出血死亡與血管內凝血和肝功能衰竭有關。本病與結節性血管炎的區別在於其有異常的出血性素質和在骨髓、淋巴結、肝、脾、漿膜組織和皮下脂肪中出現眾多的組織細胞。
輔助檢查
 實驗室檢查
實驗室檢查2、C反應蛋白可陽性,γ球蛋白可升高。
3、肝、腎受累時,可有肝、腎功能異常。
4、必要時作胸部X線檢查以早期發現肺部病變。心肌或傳導受累時,心電圖可有相應改變。重症者有彌散性血管內凝血的改變。
5、抗鏈球菌溶血素“O”、抗核抗體、類風濁因子通常陰性。
診斷及鑑別診斷
本病特徵為成批反覆發生的皮下結節。結節有疼痛感和顯著觸痛,大多數發作時伴發熱,結合第二期組織病理學
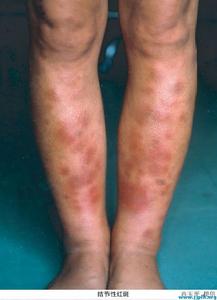 鑑別診斷 結節性紅斑
鑑別診斷 結節性紅斑1、結節性紅斑:春秋季好發。結節多數局限於小腿伸側,對稱分布,不破潰,經3—4周后自行消退,消退處局部我凹陷萎縮。無內臟損害,全身症狀輕微。
2、硬紅斑:結節暗紅色,位於小腿屈側中下部,破潰後形成穿鑿性潰瘍。組織病理繫結核性內芽腫。
3、皮下脂質肉芽腫病:本病結節消退後無萎縮性凹陷遺留。無全身症狀,有自愈傾向。
4、胰腺炎或胰腺癌發生的皮下結節性脂肪壞死症:其臨床症狀與結節性脂膜炎相似,但病理組織象顯示脂肪細胞壞死更為嚴重,且伴有厚而模糊的細胞壁和無核的影細胞存在。
5、其他疾病:部分淋巴瘤、麻風和外傷性或異物引起的皮下脂肪壞死等均需與結節性脂膜炎相鑑別。
治療
 治療 潑尼松
治療 潑尼松1、一般治療首先應去除可疑病因,如消除感染灶,停用可疑的致病藥物。適當選用抗生素控制感染。可隨意運動,但應避免受累部位創傷。不需要特殊的飲食。
2、藥物治療非甾類抗炎藥(NSAIDS)可使發熱、關節痛和全身不適減輕。病情急性加重者,套用糖皮質激素(如潑尼松)可使體溫下降、結節消失,但減量或停藥後部分病例症狀可再發。氯喹或羥氯喹、硫唑嘌呤、反應停(沙利度胺)、環磷醯胺、四環素(可能有抗脂肪酶活性)、肝素(它能釋放脂蛋白脂酶,且具有抗凝活性與抗炎特性)、環孢素與霉酚酸酯等亦有一定療效,特別是重症患者可試用。以下是幾種常用的治療藥物:
(1)非甾類抗炎藥(NSAIDs):
1)阿斯匹林:主要用於退熱及減少血栓素A2的產生。常用劑量300~600mg每天4~6次,不得超過4g/d,餐時或餐後服用。3~5天后才能明顯見效,最大的抗炎作用一般在2~4周內達到。有肝損害、低凝血酶原血症、維生素K缺乏症等不良反應,出血性疾病與哮喘者禁用。孕婦慎用。
 治療 吲哚美辛
治療 吲哚美辛(2)糖皮質激素:
在病情急性加重時可選用。糖皮質激素(如潑尼松),常用劑量為每天40~60mg,可一次或分次服用,當症狀緩解後2周逐漸減量。
(3)免疫抑制劑:較常用的有硫唑嘌呤、羥氯喹或氯喹、反應停、環磷醯胺、環孢素與霉酚酸脂等。
1)硫唑嘌呤:常用劑量為每天50~100mg,可1次或分2次服用。為防止骨髓抑制,開始以1mg/(kg•d)連用6~8周后加量,最大劑量不得超過2.5mg/(kg•d)。如與血管緊張素轉化酶抑制劑合用可引起嚴重白細胞減少症。對肝、腎與血液學均有一定毒性,故應定期查血常規和肝腎功能。妊娠期不宜服用。
2)氯喹或羥氯喹:氯喹常用劑量為0.25g/d;羥氯喹為200mg每天1~2次,起效後改為每天100~200mg長期維持治療。長期服用要警惕視網膜病變與視野改變,要每半年作一次眼科檢查。
 治療 環磷醯胺
治療 環磷醯胺4)環孢素:常用劑量為2.5~4mg/(kg•d),分2~3次服用。難以控制的高血壓禁用,孕婦慎用。
5)沙利度胺(thalidomide,反應停):常用劑量為每天100~300mg,晚上或餐後至少一小時後服用,如體重少於50kg,要從小劑量開始。由於有致胎兒畸形作用,孕婦禁用。
(4)其它:有人建議可用飽和碘化鉀溶液,每天3次,每次5滴,逐日加量,每次加1滴,直至每天3次,每次30滴。可用透明質酸酶,每次1500IU,配合青黴素與鏈黴素肌注,每3天1次。
本病預後個體差異較大,只有皮膚表現者,常多年緩解與惡化交替出現;有內臟器官累及者,預後差,死亡率高。
