疾病描述
 非結核性分枝桿菌病
非結核性分枝桿菌病非結核性分枝桿菌(nontuberculous mycobacteria,NTM)近年來由於檢出率逐漸增多,相應的對其引起的各種疾病的認識也在逐漸提高。非結核性分枝桿菌系指分枝桿菌屬中,除結核分枝桿菌複合群(人型、牛型、非洲型和田鼠型結核分枝桿菌)和麻風分枝桿菌以外的分枝桿菌。其中大多數為腐物寄生菌,毒力低,屬於條件致病菌。以前曾命名為副結核桿菌、假性結核菌、無名分枝桿菌、未分類分枝桿菌、野種分枝桿菌、機會性分枝桿菌、非典型抗酸桿菌等。目前最常見的名稱為非結核性分枝桿菌(NTM),由NTM 引起的疾病稱為非結核性分枝桿菌病(disease caused by NTM)。NTM 已發現有100 多種,其中37 種已見致病病例的報導。
症狀體徵
 非結核性分枝桿菌病
非結核性分枝桿菌病NTM 可侵犯全身許多臟器和組織,其中以肺部最為常見。肺外病變包括淋巴結、皮膚、軟組織、骨骼等。
1.慢性肺病 常見致病菌為MAIC、堪薩斯分枝桿菌、偶發分枝桿菌、膿腫分枝桿菌及蟾蜍分枝桿菌等。上述細菌引起的肺部病變與肺結核很相似。患者常有慢性阻塞性肺病、肺結核、矽肺、肺膿腫、支氣管擴張、囊性纖維化、糖尿病、潰瘍病及套用激素、免疫抑制劑的病史。男多於女,症狀有咳嗽、咳痰、咯血、胸痛、呼吸困難、低熱、消瘦、乏力,但缺乏特異性,病情進展慢。X 線胸片上病變多見於右上肺,顯示浸潤、空洞、結節、纖維乾酪和廣泛纖維收縮等多種病變。空洞發生率高達80%,呈單發或多發,胞內分枝桿菌引起的空洞多位於胸膜下,壁薄,周圍滲出少。瘰癧分枝桿菌引起兒童的肺部病變,表現與原髮型肺結核相似。MAIC 感染可表現為瀰漫性播散性病灶。NTM 感染時,自病變初期到形成空洞常需2~4 年。此外,很少發生胸膜反應滲出。
2.淋巴結炎 由NTM 引起的淋巴結炎遠比淋巴結核多見。致病菌以鳥-胞內分枝桿菌、瘰癧分枝桿菌及海分枝桿菌多見。多見於12 歲以下兒童,以2~4 歲兒童為主,0~5 歲患兒占91%,發病率10 倍於結核性淋巴結炎。患兒多有玩泥土、塘水習慣。病變位於頸部、頜下、腹股溝、肱骨內上踝、腋窩,淋巴結腫大,不疼,但可有觸痛,進展緩慢。淋巴結破潰後形成竇道。惡化與好轉反覆交替,最後以纖維化和鈣化結局。
3.腦膜炎 常見於愛滋病、背部創傷及神經外科手術後患者。以鳥分枝桿菌、偶發分枝桿菌、瘰癧分枝桿菌及堪薩斯分枝桿菌引起者多見,其臨床表現頗似結核性腦膜炎,但病死率較高。
4.皮膚和軟組織感染 由海分枝桿菌感染,多見於游泳池,或海水中游泳者皮膚擦傷,如肘、膝、踝、指(趾)處皮膚,開始時為紅褐色小丘疹、小結節或斑塊,隨後軟化破潰成為淺表性潰瘍,常可遷延數月乃至幾年,但不會形成瘺管。偶爾病變沿淋巴管呈向心性發展,病變多呈自限性。偶然分枝桿菌複合群可經局部皮膚傷口入侵形成局限性膿腫,局灶性蜂窩織炎,多為醫源性感染。潰瘍分枝桿菌常引起小腿和前臂無痛性皮下結節,繼而形成水皰,破潰導致壞死性潰瘍,表面覆蓋黃色壞死物,周圍皮膚隆起,色素沉著,稱為Baimsdal 潰瘍(在澳大利亞稱Searl 病;在烏干達稱Buruli 潰瘍),後期機化形成瘢痕可致畸形。瘰癧分枝桿菌也可引起皮膚肉芽腫性結節,破潰伴瘺管形成,同時伴淋巴結腫大。堪薩斯分枝桿菌感染常可引起疣狀或肉芽腫樣丘疹及壞死性丘疹性膿皰等。偶有隆乳術後引發乳腺NTM 感染。
5.骨骼系統病變 致病菌以堪薩斯分枝桿菌、鳥-胞內分枝桿菌、土地分枝桿菌及海分枝桿菌多見,常由傷口接觸土壤、水而感染。可引起骨骼、關節、腱鞘、滑囊及骨髓感染。次要分枝桿菌可引起化膿性關節炎。
6.血源性播散性分枝桿菌病 見於嚴重細胞免疫抑制者,如血液系統惡性腫瘤或同時接受腎上腺糖皮質激素治療及愛滋病患者。致病菌多為鳥-胞內分枝桿菌,其次為堪薩斯分枝桿菌及瘰癧分枝桿菌。其臨床特點是病程長而有起伏,可累及各系統器官,對抗結核藥物耐藥,預後差,病死率高。肺部病變表現為炎性改變,其中1/4 呈粟粒樣改變,也可出現肝脾腫大。瘰癧分枝桿菌和鳥-胞內分枝桿菌可引起全身性淋巴結腫大,其組織學酷似結節病。這兩種細菌還可引起廣泛的多發性骨骼病變,表現為慢性骨髓炎和竇道形成,遷延多年不愈,或反覆發作。鳥-胞內分枝桿菌還可引起廣泛性腹腔內感染,包括腸系膜、腹膜後淋巴結和內臟瀰漫性粟粒性病變等。
7.其他部位感染 尚有MAC 引起泌尿、生殖系統感染;偶發分枝桿菌引起眼部及牙齒感染;林達分枝桿菌(M.linda)引起胃腸道感染;副結核分枝桿菌和斑尾林鴿分枝桿菌(M.wood pigeon)與克羅恩病有關。
8.醫院感染 對NTM 引起醫院內感染的重視。世界上已有26 起NTM感染的暴發流行報導,常見致病菌為快速生長的龜分枝桿菌、膿腫分枝桿菌所引起。主要發生於手術污染、介入治療污染、插管污染、人工透析污染及心臟體外循環污染等情況下引起感染。1998 年中國深圳市某醫院在2 個月內因消毒液錯配導致168 例患者手術後受膿腫分枝桿菌感染的暴發流行,手術後患者發病率為57.53%(168/292),其特點為發病人數多、發病率高、潛伏期長,是一次罕見的醫院感染。
疾病病因
NTM 廣泛分布於自然界的土壤、塵埃、流水和生牛奶中。顯微鏡下NTM 形態與結核桿菌相似,抗酸染色呈紅色,但在培養、生化特性與結核桿菌不同。可根據NTM 在固體培養基上的生長速度與光線對其產生色素的影響,Runyon 分類法則將其分為以下四個群:
1.Ⅰ群為光產色菌(photochromogen) 有堪薩斯分枝桿菌、海分枝桿菌、猿分枝桿菌及亞洲分枝桿菌等,其中前兩種為致病菌。本組細菌需光產色,其菌落在暗處為奶油色,曝光1h 後再培養即成橘黃色。生長緩慢,菌落光滑。這類菌容易引起肺部感染,但病情較輕,臨床症狀與肺結核相似。
2.Ⅱ群為暗產色菌(scotochromogen) 有瘰癧分枝桿菌、蘇加分枝桿菌、戈登分枝桿菌、蟾蜍分枝桿菌。本組細菌兼性產色,菌落不論在有光或無光條件下均能產色,在暗處產黃色,在有光處產橘黃色。在37℃生長緩慢,菌落光滑。這類菌可引起兒童頸部淋巴結炎、肺部或肺外感染及擦傷性膿腫等。
3.Ⅲ群為不產色菌(achromatic mycobaterium) 有鳥分枝桿菌複合群(M.avium complex,MAC)、胞內分枝桿菌、潰瘍分枝桿菌、瑪爾摩分枝桿菌、嗜血分枝桿菌(M.hemophilum)、土地分枝桿菌。本組細菌在有光或暗處均不產色素,生長緩慢。在改良羅氏培養基上37℃培養7 天或更長時間,可見光滑無色菌落。這類菌可引起肺部感染、淋巴結炎、關節炎及腦膜炎等。
4.Ⅳ群為快速生長菌(rapid grower) 有偶發分枝桿菌、龜分枝桿菌、膿腫分枝桿菌、恥垢分枝桿菌等。本組細菌在25~45℃生長,生長快,培養5~7 天即可見到菌落,菌落粗糙,有些也能產色。前三種對人致病,可引起肺部疾病及皮膚感染。恥垢分枝桿菌雖不致病,但經常在外陰部皮脂中存在,應予注意鑑別。1982 年Wayne 按致病性及生物學特性將結核及非結核性分枝桿菌分為六個複合群:①結核桿菌複合群:人、牛、非洲、田鼠型結核桿菌;②鳥-胞內分枝桿菌複合群(M.avium-intracellulae complex,MAIC):鳥、胞內、瘰癧、副結核分枝桿菌等,為常見的條件致病菌;③戈登分枝桿菌複合群:戈登、亞洲、蘇加分枝桿菌等;④堪薩斯分枝桿菌複合群:堪薩斯、胃分枝桿菌等;⑤土地分枝桿菌複合群:土地、不產色、次要分枝桿菌等;⑥偶發分枝桿菌複合群:偶然、龜、膿腫分枝桿菌等。據近期文獻報導,臨床上可引起肺部疾病的六種重要NTM,其培養特性(包括生長溫度、光/暗產色素、需氧及水解吐溫80 等)可有相似或不同點。
NTM 是否有致病性可用抗煮沸試驗加以鑑別。非致病株煮沸1min 即失去抗酸性,而致病株能耐10min,甚至高壓滅菌亦不失去抗酸性。結核分枝桿菌和非結核性分枝桿菌的鑑別,除熱觸酶試驗外,可將菌苔置含鹽水小滴的玻片上研磨,前者不易乳化而後者容易乳化。NTM 對大多數抗結核藥物有耐藥性。其耐藥機制在細菌的藥物靶位點基因變異方面:耐INH 主要與產生編碼過氧化物-過氧化氫酶的kat G 基因突變有關,也有少部分與編碼烷基過氧化物酶的ahp C 基因與編碼Ⅳ-乙醯基轉移酶的Nat 基因突變有關。耐RFP 與編碼RNA 多聚酶β亞單位的rpo B 基因507~533 點發生突變有關。耐SM 與編碼核糖體蛋白S12 的rps L 基因發生突變,使16S rRNA 結構改變有關。耐EMB 與編碼阿拉伯糖轉移酶的emb B基因發生突變有關。耐吡嗪醯胺(PZA)與編碼吡嗪醯胺酶的pnc A 基因突變有關。耐氟喹諾酮類藥物與DNA 鏇轉酶中A 亞單位的gyr A、lfrA 基因發生突變有關。
病理生理
 治療藥品
治療藥品NTM 病的病理改變與結核病相似。由於NTM 致病力較弱,其病變在程度上相應較輕。但不同部位不同類型和不同宿主的NTM 病病理變化可能存在一定差異。NTM 肺病空洞很常見,多表現為多發性或多房性薄壁空洞,胸膜很少累及,病理改變常為非特異性炎症,但有大量NTM 病原體存在。皮膚軟組織NTM 病若為膿腫分枝桿菌引起則表現肉芽腫性病變和非特異性化膿性炎症。據深圳市某醫院膿腫分枝桿菌切口醫院感染114 例手術切除標本的病理檢查。其肉芽腫有三種形態:①化膿性結核樣變,占70%;②不典型結核樣肉芽腫,占28%;③典型“結核樣”肉芽腫,占59.7%。播散性NTM 病可在多處骨骼見到主要由中性粒細胞形成的病變,其中有較多抗酸桿菌,偶爾骨髓中有大量細菌繁殖,其他臟器則見萎縮性肉芽腫和少數抗酸桿菌。
診斷檢查
診斷:非結核性分枝桿菌病的診斷有賴於臨床、X 線和細菌培養及菌種鑑定,尤其是後者為確診的主要依據。根據2000 年中國非典型分枝桿菌病研討會擬定的《非結核分枝桿菌病診斷與處理指南》意見,分述如下:
1.NTM 感染 同時具有以下兩項條件者可診斷為NTM 感染:①PPD-NTM 皮膚試驗陽性。②缺乏組織、器官受到結核分枝桿菌感染的依據。
2.NTM 病可疑者 具有以下條件之一者為NTM 病可疑者,須進行NTM 檢查:①經近規抗結核治療無效的結核患者或標本塗片抗酸染色仍陽性者。②標本塗片抗酸桿菌陽性而臨床表現與結核病不符者。③標本分枝桿菌培養陽性,但菌落狀態、生長情況與結核桿菌複合群不同者。④顯微鏡檢查有異常的分枝桿菌。⑤初治結核患者首次分離的分枝桿菌對抗結核藥物耐藥。⑥有免疫缺陷症、白血病、腫瘤而長期套用免疫抑制劑、糖尿病等已排除結核病的肺部感染。⑦醫源性或非醫源性軟組織損傷、手術後傷口長期不愈找不到原因者。
3.NTM 肺病 具有呼吸系統症狀或伴全身症狀,有X 線胸片顯示的肺部病變,已排除其他疾病,在確保標本無污染的條件下,具有以下條件之一者可診斷為NTM 肺病:①痰NTM 培養3 次均為同一NTM 菌。②痰NTM 培養2 次為同一NTM 菌,1 次痰塗片抗酸染色陽性。③支氣管灌洗液NTM 培養陽性。④支氣管肺活檢物NTM培養陽性。⑤肺活檢見與NTM 病變相似的肉芽腫,痰NTM 培養1 次陽性。
4.肺外NTM 病 有局部或伴全身症狀,經檢查有肺外組織、器官病變,已排除其他疾病,在確保標本無污染的條件下,病變組織NTM 培養陽性,即可診斷。NTM 淋巴結炎應與其他細菌所致的化膿性淋巴結炎、結核性淋巴結炎、貓抓病、傳染性單核細胞增多症等相鑑別,PPD-NTM 皮試有區別價值。
實驗室檢查:
1.細菌學檢查 對疑為NTM 肺病患者可取痰液塗片作抗酸染色、痰液培養、支氣管灌洗標本培養。如抗酸染色陽性,應培養後鑑定。如2~3 次培養為同一種NTM,即可診斷。對NTM 腦膜炎、血源性播散性NTM 患者可進行腦脊液、血液或骨髓培養。
2.病理學檢查 對皮膚軟組織NTM 感染、NTM 淋巴結炎可進行活組織病理檢查。NTM 淋巴結炎病理學特徵為肉芽腫性炎症,而類上皮細胞及朗漢斯巨細胞形成的結核結節少見,不伴有中心乾酪樣壞死。
3.分子生物學檢查 選用NTM 的16S-23 SrDNA 基因間隔區序列(IGS)的PCR-限制性片段長度多態性(PCR-restriction fragment length polymorphism,PCR-RFLP)分析,作NTM 菌種鑑定,比形態學、生物化學常規方法鑑定更準確、快速與簡便。
4.Mantoux 皮膚試驗 結核分枝桿菌與NTM 有共同抗原,雖然PPD 皮試可產生交叉反應,但仍有區別之處。取結核分枝桿菌的PPD-T 與NTM 的PPD-NTM 同時進行皮膚試驗,NTM 患者對PPD-T 硬結直徑一般不超過15mm。如PPD-NTM 皮試硬結直徑比PPD-T 皮試大5mm 或25%以上,即可認為是NTM 感染。
其他輔助檢查:X 線胸片上病變多見於右上肺,顯示浸潤、空洞、結節、纖維乾酪和廣泛纖維收縮等多種病變。空洞發生率高達80%,呈單發或多發。
鑑別診斷
NTM 肺病應與肺結核、支氣管擴張、支原體肺炎、肺囊性纖維化、軍團病、肺部真菌病及卡氏肺孢菌病等相鑑別,有賴PPD-NTM 皮試及病原學檢查。播散性NTM 病應與敗血症、傷寒、播散性真菌病、全身粟粒性結核等鑑別,主要依靠PPD-NTM 皮試及病原學檢查。
治療方案
由於大多數非結核性分枝桿菌對常用的抗結核藥物耐藥(表3),所以需要根據特異性菌種鑑定及藥敏情況制訂出治療方案。總的治療原則是:①聯用;②足量;③療程足(抗酸桿菌陰轉後繼續治療18~24 個月);④儘可能選用利
1.藥物治療
(1)鳥-胞內分枝桿菌複合群(MAIC)感染 MAIC 對異煙肼(INH)及吡嗪醯胺(PZA)耐藥。引起淋巴結炎時可選用三聯藥物:阿奇黴素(或克拉黴素)+利福布汀(或利福噴汀)+阿米卡星,治療6 個月。HIV 感染患者並發MAIC 引起的播散性NTM 病時,可套用環丙沙星(或左氧氟沙星)+阿米卡星+利福布汀(或利福噴汀)+亞胺培南;或用阿奇黴素(或克拉黴素)+利福布汀(或利福噴汀)+氯法齊明+乙胺丁醇(EMB),療程18~24 個月。
(2)堪薩斯分枝桿菌感染:對吡嗪醯胺(PZA)耐藥,大多數對利福平(RFP)及乙胺丁醇(EMB)敏感。引起肺病時可套用異煙肼(INH)+利福平(RFP)+乙胺丁醇(EMB)治療18 個月,如菌株對其耐藥可套用利福布汀(或利福噴汀)+阿米卡星+磺胺甲噁唑/甲氧苄啶(複方磺胺甲噁唑)治療18 個月。在愛滋病患者合併播散性NTM 病者,可選用利福布汀(或利福噴汀)+阿米卡星+磺胺甲噁唑/甲氧苄啶(複方磺胺甲噁唑)+阿奇黴素(或克拉黴素)治療18~24 個月。
(3)瘰癧分枝桿菌感染:體外試驗對異煙肼(INH)、利福平(RFP)、乙胺丁醇(EMB)、吡嗪醯胺(PZA)、環丙沙星、阿米卡星均耐藥。引起淋巴結炎,可套用紅黴素(或阿奇黴素,或克拉黴素)+利福布汀(或利福噴汀)+氯法齊明治療,療程6 個月。
(4)海分枝桿菌感染:皮膚軟組織感染可選用多西環素+磺胺甲噁唑/甲氧苄啶(複方磺胺甲噁唑)治療;或利福平(RFP)+乙胺丁醇(EMB)治療,總療程至少3個月。最近研究表明克拉黴素或阿奇黴素單藥治療也可能有效。同時結合外科清創治療。
(5)潰瘍分枝桿菌感染:該菌體外試驗對利福平(RFP)、鏈黴素(SM)、氯法齊明敏感。引起皮膚軟組織感染可選用利福平(RFP)+AMK 或乙胺丁醇(EMB)+磺胺甲噁唑/甲氧苄啶(複方磺胺甲噁唑)治療,療程4~6 周。結合手術清除。
(6)偶發分枝桿菌感染:體外試驗對多西環素、米諾環素、頭孢西汀、亞胺培南、鏈黴素(SM)、磺胺甲噁唑/甲氧苄啶(複方磺胺甲噁唑)、環丙沙星、氧氟沙星、阿奇黴素、克拉黴素均敏感。對皮膚軟組織感染以外科清除感染部位為主,同時套用阿米卡星+頭孢西丁+丙磺舒治療1 個月。新大環內酯類阿奇黴素、克拉黴素也可選用。
(7)龜分枝桿菌感染:該菌對阿米卡星、克拉黴素、阿奇黴素敏感,但對頭孢西丁、氟喹諾酮類耐藥。在外科清除皮下膿腫同時套用阿米卡星(或妥布黴素)+阿奇黴素(或克拉黴素)治療,必要時可加用亞胺培南,療程一般6 個月。
(8)膿腫分枝桿菌感染:對利福平(RFP)具有很高的耐藥性,近來研究表明可能由於該菌細胞壁結構不均勻,膜通透性低下有關。可選用紅黴素(或阿奇黴素,或克拉黴素)+環丙沙星治療,療程至少6 個月。
2.手術治療 NTM 淋巴結炎時,應儘可能作整個淋巴結腫塊切除,如已形成竇道及皮膚病變時,應將皮膚病變區一併切除。NTM 皮膚軟組織感染時,在進行藥物治療同時對皮膚病變組織進行廣泛手術切除。NTM 肺病套用藥物治療效果欠佳,大量排菌1 年以上,肺部空洞等病變局限者,也可手術切除。
併發症
預後及預防
預後:堪薩斯分枝桿菌及瘰癧分枝桿菌。其臨床特點是病程長而有起伏,可累及各系統器官,對抗結核藥物耐藥,預後差,病死率高。
預防:對HTV 感染者應隨時警惕並發NTM,當外周血CD4+細胞<0.1×109/L,可單用或聯合套用阿奇黴素或利福布汀,使MAIC 感染率降低。防止醫院NTM 感染十分必要,關鍵是消毒滅菌,對侵入性操作、手術均應嚴格按規章制度執行。消毒液配製嚴格按要求進行。有條件的醫院應加強對NTM 的檢測工作。
流行病學
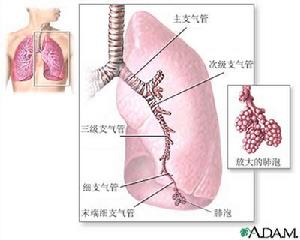 非結核性分枝桿菌病
非結核性分枝桿菌病1.傳染源 NTM 廣泛存在於自然環境中,如土壤、水體、塵埃、飼料、家畜及野生動物等體內,一般認為人是從環境中感染NTM 而患病。動物也可能是傳染源之一。在家禽飼養者中MAC 感染髮病較多;在捕魚及養魚人中以海分枝桿菌感染髮病較多。
2.傳播途徑 主要從環境中獲得NTM 而感染,人與人之間傳播較少見。
(1)經空氣傳播:塵土中可分離出鳥-胞內分枝桿菌複合群。人吸入帶有這些細菌的氣溶膠而致病,這是人類感染NTM 的主要傳播途徑。在沿海地區胞內分枝桿菌感染率高,可能由於風浪大,懸浮於塵土上的NTM 被吸入有關。健康人呼吸道內可有NTM 寄生。當全身防禦免疫機制遭到破壞時也可發病。
(2)經水體傳播:據調查自來水、自來水製成的冰塊、透析用水、製作溶劑用的蒸餾水中是NTM 醫院內感染的病原菌來源。多種NTM 如MAC、蟾蜍、偶發、龜分枝桿菌等可生存於飲水中,一些NTM 對鋅有代謝需要,可生存於自來水鍍鋅管道中。蟾蜍分枝桿菌是一種嗜熱菌,生存於供熱水的管道中。人可因吸入或飲用這些帶菌的水體而受感染。
(3)經皮膚感染:寄生在游泳池、魚塘等處的NTM 可通過皮膚創傷感染人體,引起皮膚及軟組織感染。在被魚或甲殼類水生動物刺傷或鉗夾也可引起皮膚NTM感染。曾報導海水分枝桿菌可引起游泳者的皮膚肉芽腫,潰瘍分枝桿菌可引起手術後傷口感染等。
3.易感人群 不同人群對NTM 的易感性有差異。堪薩斯分枝桿菌、鳥分枝桿菌複合群可在免疫功能正常人群中感染,而免疫功能低下者如HIV 感染、腫瘤患者、長期套用腎上腺皮質激素或免疫抑制劑者更為易感,並可引起播散性NTM 感染。慢性呼吸道疾病如慢性阻塞性肺病、肺結核殘餘空洞、矽肺、支氣管擴張、肺囊性纖維化等更易患呼吸道非結核性分枝桿菌感染。據日本報導在肺結核人群中MAC 感染髮病率為18.7/10 萬,比一般人群高10 倍。美國報導在HIV 陽性人群中鳥分枝桿菌複合群感染率達95%以上。
4.流行特徵
(1)地區分布:世界上大多數國家都發現有非結核性分枝桿菌病,但其患病率常呈明顯的地理差別。根據痰培養陽性標本進一步鑑定,NTM 分離率,各國報導為1%~10%不等,多數為5%左右。非結核性分枝桿菌病有增加趨勢,據日本報導,NTM 感染的患病率由1971 年的0.82/10 萬上升到1997 年的3.52/10萬,是25 年前的3.8 倍。愛滋病的出現更是加劇了NTM 病的流行,據美國研究表明,HIV 陽性者是。NTM 感染的高危人群,尤以MAC 為甚,其感染所占比例可高達95%以上。省市報導,在2537 份陽性標本中NTM 分離率為4.4%,致病菌為2.3%。其中以胞內、瘰癧分支桿菌為多。而1990 年中國第三次全國結核病流行病學調查顯示,NTM 總感染率為15.35%,全國約有1 億人受NTM 感染。最高為浙江省(44.89%),其次為海南省(43.8%),依次為福建省(37.7%)、北京市(3.3%)、黑龍江省(2.6%),最低為西藏自治區(1.94%)。上述感染率提示南方高於北方,沿海高於內地,氣候溫暖地區高於寒冷地區,並發現感染率隨年齡增加而上升,60 歲開始下降。1999 年上海第一肺科醫院報導,15 年間5592 例痰抗酸桿菌陽性患者中,經鑑定為NTM 者173 例。從結核樣患者中分離出NTM 的陽性率,中國為3%~15%。
(2)菌種分布:Ⅰ群中以堪薩斯分枝桿菌為主,多流行於北美和西北歐的大都市。Ⅱ群中以瘰癧分枝桿菌為代表,主要流行於美國、加拿大、澳大利亞、日本及羅馬尼亞。Ⅲ群中以鳥-胞內分枝桿菌為代表,多見於美國東南部、英國、澳洲西部、日本、捷克斯洛伐克,其中潰瘍分枝桿菌見於熱帶地區,如澳洲及非洲中部。Ⅳ群在世界各地均有存在。國內報導以Ⅲ組的鳥-胞內分枝桿菌和Ⅳ組的偶發、龜分枝桿菌為多。近30~40 年來,結核病的患病率大幅度下降,而非結核性分枝桿菌的感染和發病卻有增無減,而且大多數非結核性分枝桿菌對主要抗結核藥耐藥。所以非結核性分枝桿菌的感染已成為一個臨床上的重要課題。從世界各國結核病流行趨勢來看,凡結核病患病率高的國家非結核性分枝桿菌肺病較少見,反之亦然。
相關新聞
2009年12月,廣東汕頭市潮陽區谷饒鎮華僑醫院發現18名產婦剖腹產手術後,傷口感染非結核性分枝桿菌久治不愈。2010年1月26日,廣東省衛生廳醫政處透露,事發後當地衛生部門只上報11例,有7例被瞞報。感染原因正在調查當中,該醫院剖腹產手術已被叫停。 疑手術器械不乾淨,致使非結核性分枝桿菌感染眾多產婦,上月24日,廣東省衛生廳、國家衛生部有關專家到達汕頭指導對11名患者的治療。據了解,中南大學湘雅醫院感染控制中心主任吳安華參與了此次會診。“專家來了後,我們是什麼原因感染,患什麼病,什麼時候好,醫院不告訴我們。”一名患者說,她從未看過病歷,也不知道是否會有後遺症,是否會影響小孩。廣州某醫院結核病專家說,非結核性分枝桿菌感染一般是手術器械消毒不徹底造成。