病因
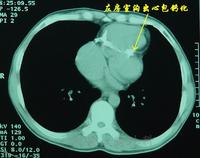 心包轉移瘤 MRI片
心包轉移瘤 MRI片發病機制:
心包轉移瘤的形成通過下述途徑:
1.惡性縱隔腫瘤廣泛附著到心包。
2.腫瘤小結通過血源或淋巴播散沉積於心包。
3.腫瘤浸潤瀰漫心包。
4.原發性心包腫瘤心包局部浸潤。
心包轉移瘤的主要病理過程是腫瘤侵及心包導致血性或漿液性滲出,其發展極為迅速,可產生急性或亞急性心臟壓塞。來自於肉瘤,黑色素瘤等的心包轉移瘤可侵及心室和心包內血管,導致急性心包擴張和致命性心包填塞。心包增厚與心包滲出可同時並存或單獨存在,類似滲出-縮窄性心包炎或縮窄性心包炎的病理改變。
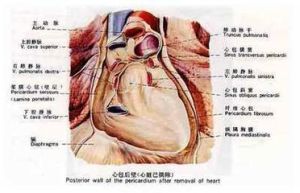
心包
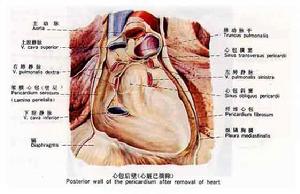 心包結構圖
心包結構圖心包pericardium為錐體形纖維漿膜囊,包裹心和出入心的大血管根部,分內、外兩層,外層稱纖維心包,內層稱漿膜心包。
纖維心包fibrous pericardium,是堅韌的結締組織囊,上方與大血管的外膜相續,下方與隔中心腱愈著。
漿膜心包serous Pericardium,分髒、壁二層。緊貼心和大血管根部表面的漿膜為髒層(心表面的漿膜即心外膜),它在大血管根部移行為壁層,貼襯於纖維心包內面。髒、壁二層之間的腔隙稱心包腔 pericardial cavity,內含少量漿液,起潤滑作用。在心包腔內,漿膜心包髒、壁層折轉處的間隙稱心包竇。位於升主動脈、肺動脈乾後方與上腔靜脈、左心房前方之間的間隙稱心包橫竇transverse sinus of pericardium。在右心房後方與心包後壁之間的間隙稱心包斜竇 oblique sinus of pericardium,其兩側界是左肺靜脈、右肺靜脈和下腔靜脈。橫竇和斜竇在心外科中有實用意義。此外,心包腔前下部即心包胸肋部與膈部轉折處的間隙稱心包前下竇,在直立時位置較低,經左劍肋角行心包穿刺可較安全地進入此竇。
心包的主要功能有二,即膜功能和機械功能。前者為搏動心提供一個光滑的活動面;後者可防止心過度擴張並使心固定於正常位置,同時作為一個屏障使胸腔內器官和隔下感染不致蔓延到心。
臨床表現
1.心包轉移瘤主要引起急性滲出性心包炎,但通常是無症狀的。大多數僅在屍檢中偶然發現。然而,在發達中國中它是急性心包炎的常見原因之一。在某些未被診斷出的惡性腫瘤、白血病等患者,心包填塞可能是最早的表現。
2.呼吸困難是最常見的症狀。
3.其他常見症狀和體徵 胸痛 咳嗽、端坐呼吸、肝臟腫大,而心音遙遠及心包摩擦音卻少見。大多數心包轉移瘤患者僅在出現明顯心包填塞如頸靜脈怒張、奇脈及低血壓時才被診斷。
有心包炎的患者,90%胸部X線檢查異常,表現為胸腔積液、心臟增大、縱隔增寬、肺門增大等。少數表現為心臟邊緣不規則結節影。心電圖表現為心包炎的非特異性改變,如心動過速,ST-T波改變,QRS低電壓,偶爾表現為房顫。在少見情況下,持續性心動過速及心電圖變化可能是最早期的表現。
轉移性心包腫瘤,有相當一部分在屍檢時發現;其臨床表現早期者易被原發病掩蓋,典型的症狀為心包滲液和心包填塞症狀。
併發症:
可有心律失常、心包填塞等併發症。
診斷
必須全面綜合評價才能作出明確診斷。主要基於心包炎症表現及原發腫瘤轉移至心包的證據兩個方面。臨床症狀、體徵及胸部X線檢查可提供心包積液的線索,超聲心動圖檢查是明確心包積液的最簡便有效的方法。CT和磁共振成像檢查除明確心包積液外還可對附近縱隔及肺部原發腫瘤灶作出診斷。對心包積液患者,85%可通過心包穿刺抽液細胞學檢查明確診斷,假陰性不常見。主要見於淋巴瘤,但多次檢查可提高陽性率。癌胚抗原(CEA)的檢測亦可提供進一步診斷依據 ,在上述檢查陰性的情況下可考慮心包活檢 ,如取材充分,可對90%以上患者明確病因診斷。
鑑別診斷:
需要注意的是,大約半數有症狀性心包炎的腫瘤患者其心包炎並非惡性腫瘤轉移所致,而是由於放療或自發性原因 許多腫瘤患者在疾病過程中由於免疫功能低下和(或)治療原因易患結核性和真菌性心包炎。少數患者在接受全身化療(如阿黴素、柔紅黴素)時可致急性心包炎。
腫瘤性心包炎合併心臟壓迫綜合徵時尚需與其他引起體靜脈淤血的原因相鑑別:①基礎心臟病所致右心功能不全或阿黴素心臟毒性反應;②上腔靜脈阻塞綜合徵;③肝臟腫瘤所致門脈高壓;④微血管性腫瘤肺擴散所致繼發性肺動脈高壓。此外,先天性心臟憩室、心室壁瘤、冠狀動脈瘤或心包腔內病變在影像學上也與心包腫瘤相似需注意鑑別。
實驗室檢查:
1.細胞學檢查 在心包穿刺液中找到腫瘤細胞則對診斷有意義。
2.血清癌胚抗原(CEA)增高。
其它輔助檢查:
1.X線檢查 可能顯示心影擴大,心包積液徵象;畸胎類瘤在胸片上可見到鈣化區。
2.心包腔充氣(CO2)對比造影 可能顯示心包腔內腫塊輪廓。
3.心血管造影 可能顯示局限性的心外壓迫區。
4.超聲心動圖檢查 超聲心動圖檢查已廣泛用於心包疾病診斷。可發現實質性腫塊和心包積液,對心包積液尤為敏感。
5.CT檢查 最初的CT掃描受到生物學運動的影響,現代CT檢查裝置克服了上述因素等影響,明顯增加了有用的信息。雖然生物運動可能仍對心臟腔室部位的診斷有所影響,但對心包部位的診斷已能相當正確。
6.磁共振檢查 磁共振檢查的主要優點是能夠對任何平面進行掃描,提供心臟、大血管以及心包膜的圖像,不受放射線或靜脈內造影劑的影響。通過磁弛豫時間對組織特徵的潛在分辨能力,優於CT和超聲心動圖。但無論CT或磁共振,對組織定性均是困難的,從總體來看,磁共振在定位或定性能力上均優於CT。
7.縱隔鏡檢查並活組織取樣病理學檢查 是能達到局部直觀和病理學診斷的有效手段 但內鏡檢查也有其局限性,對觀察局部與外部聯繫的狀況受到限制,尚須結合其他輔助檢查。
8.心電圖檢查 惡性心包滲液和心包填塞的心電圖徵象 為可見低電壓,竇性心動過速,T波的各種改變。心電圖的低電壓缺乏特異性,心包積液時敏感性不高。Rinken beiger RL等報導,大量心包滲液或心包填塞時, 心電圖可有較為特異的徵象, 即心電交替現象(electrical alternation) 在心電描記中,每隔2次或3次心跳,P波和RST波的圖形改變。完全性心電交替,包括心房和心室複合波同時出現交替現象,僅見於心包填塞。心包滲液出現心電交替現象的機制是心臟懸浮在液體介質中可使心臟有超常的大擺動 ,當心臟較靠近胸壁時,P波和R波高,當心臟向後移動時, P波和R波的幅度下降, 心包滲液常見的心律失常是心房撲動,心房纖顫,多灶性房性心動過速,以及非持續性的、突發的陣發性房性心動過速。
治療
對心包轉移性腫瘤能切除者應儘量切除,例如從周圍組織蔓延來的肺癌轉移,可作肺和心包切除。
1.心包穿刺 為常用的治療和診斷方法,其作用有:①作診斷研究;②解除心包填塞;③在作心包切除前達到心包減壓;④處理大量復發性心包滲液。心包穿刺抽液可由數種途徑, 最常用的是劍突下徑路, 如果滲液為局限性者,有時從胸骨旁甚至心尖徑路, 後兩者只有在透視或超聲心動圖檢查引導下進行, 心包穿刺的併發症有心律失常,冠狀動脈破損 ,甚至猝死。有條件者, 心包穿刺時應有血流動力學監測(飄浮導管),心電監護及超聲心動圖檢查引導,這樣比較安全。
在心包液細胞學檢查獲得惡性證據後, 採用心包腔內滴注化療藥物或硬化劑,以硬化和消滅心包腔。對控制心包滲液復發有效。Hirsch DM O’BryanRM,Clarke TH等報導用放射性磷(32P),放射性釔(90Y),放射性金(198Au),心包內滴注,效果良好 但心包內滴注療法的病例數尚少 對療效尚難以下結論。
2.心包開窗術 Hankins對惡性心包滲液者曾做心包開窗術, 其中一些病人經部分胸骨劈開切口或胸骨旁小切口開窗引流術 症狀均立即消失,並無再次積液現象,延長病人生命。
3.心包腔外放射性核素治療 Smith FE等報導, 某些病人加局部放射治療2.25~2.5Gy(2250~2500rad) 病人對這種治療反應良好。Terry LN等報導心包外照射以控制惡性心包滲液,這種方法收效較慢而僅對放射敏感者有效 如淋巴瘤患者。
4.手術治療 對晚期患者,不提倡經胸壁心包切除術。對於那些估計化療有效或生存率在1年以上的心包積液復發或心包縮窄患者,應考慮外科心包切除術。
總的來看,對惡性心包滲液的治療,趨向於採用聯合療法的方案,其中心包引流是不可或缺的措施,其他包括心包腔內滴注, 局部外照射,以及全身化療。聯合療法中尚應包括必須採取的全身支持療法, 這是上述各項治療的全身基礎,全身支持療法除常規的營養方面等支持以外,還包括免疫治療等措施。
預後:
取決於原發腫瘤的類型。有人報導平均生存時間是4個月。但25%患者經外科治療或心包穿刺術可獲得1年以上生存率 縱隔腫瘤轉移者較肺部及其他轉移者預後相對較好。
預防:
有效治療原發腫瘤並早期發現和治療腫瘤的心包轉移是預防心包轉移瘤的關鍵所在。