臨床表現
臨床表現多種多樣,主要決定於病理分型,原發腫瘤的部位和受累器官,疾病的早期或晚期等因素。
 霍奇金病
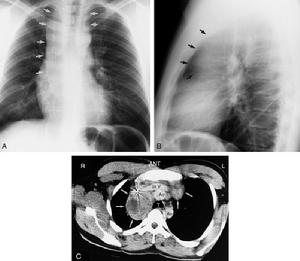
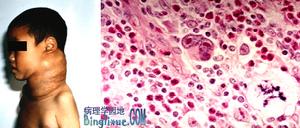
霍奇金病最早的表現多是淺表淋巴結呈無痛性進行性腫大,常缺乏全身症狀,進展較慢。約有60%原發於頸淋巴結,原發於鎖骨上、腋下及腹股溝淋巴結的較少見。初起時,淋巴結柔軟,彼此不粘連,無觸痛。後期增大迅速,可粘連成一巨大腫塊。其特點為臨近組織無炎症,不能用以解釋淋巴結腫大的原因。腫大的淋巴結可以引起局部壓迫症狀,如縱隔淋巴結腫大壓迫氣管支氣管,引起乾咳。無原因的腹痛可由於後腹膜淋巴結腫大所致。全身症狀可有低熱,或呈特徵性回歸熱型,即高熱數天后,可有幾天或幾周的無熱期(Pel-Ebsteinfever)。常有食慾減退、噁心、盜汗和體重減輕,這些症狀當病灶局限時常不出現。皮膚瘙癢是成人常見的症狀,在小兒極少見,甚至在全身廣泛臟器受侵時也不出現。約有1/4的患兒在診斷時已轉移到淋巴結以外的組織,多見於脾、肝、肺或骨及骨髓。肺部浸潤的X線改變多為絨毛狀滲出性改變,與真菌感染不易區別,多有呼吸加快和發熱,甚至出現
 霍奇金病
霍奇金病呼吸功能衰竭。肝臟受累,可出現肝內膽管梗阻症狀,肝臟中度腫大,鞏膜黃染,血清直接與間接膽紅素和鹼性磷酸酶增高。骨髓浸潤則出現中性粒細胞、血小板減少和貧血。消化道受累可發生黏膜潰瘍和消化道出血。淋巴瘤發生在脊髓腔硬膜外,可引起壓迫症狀。此外,亦可出現各種免疫功能紊亂如免疫性溶血,血小板減少或腎病綜合徵。
霍奇金病本身,或由於用化療,皆可引致細胞免疫功能低下,此類病兒很易發生繼發感染,約有1/3病兒出現帶狀皰疹,並可擴散侵犯肺組織。隱球菌、組織胞漿菌和白色念珠菌等黴菌感染也是常見的併發症,且病灶比較廣泛。
實驗室檢查
血象變化為非特異性,各種類型及各期之間差異很大,當病變局限時,血象可完全正常;在病變廣泛時白細胞、中性粒細胞增多,且有貧血。晚期常有白細胞和淋巴細胞都減少。周圍血中偶可見司-瑞細胞。骨髓穿刺若找到司-瑞細胞,對診斷有特殊價值,但多不易找到。在病的Ⅲ或Ⅳ期可做骨髓活檢,發現司-瑞細胞的陽性率較穿刺塗片高。
在病變緩解時做血沉及血銅定量,若增高,是復發的指征。正常血清銅含量在學齡兒童為73~114μg/ml,此病皆增高,治療緩解後則降至正常。若治療後腫大的淋巴結消失,症狀緩解但血銅增高,則應考慮是否有腹腔內病灶。
病理變化
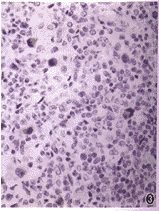
病變部位淋巴結腫大,正常結構破壞,部分或全部被腫瘤組織所代替。鏡下可見淋巴結被浸潤如肉芽腫,其中可
 霍奇金病
霍奇金病發現不同的病理變化與預後關係很大,為了採取不同的有效治療,有必要進一步分型。國際多採用Rye分型,依預後良差分為四型。
1.淋巴細胞優勢型是分化最好的類型,亦可被認為是霍奇金病的早期階段,其惡性程度比較低,病灶常局限於一個或一組淋巴結。臨床症狀很輕或沒有任何不適。鏡下在正常淋巴組織結構消失的區域內,淋巴細胞和組織細胞呈不同比例的增生,而常以小淋巴細胞增生為主;司-瑞細胞少見且不典型。淋巴結無壞死性改變。這種淋巴結與炎症性病變最難區別,容易漏診。此型約占本病的10%~20%,預後最佳。
2.結節硬化型此型很少演變成其他類型。好發於縱隔淋巴結,也可同時累及鎖骨上淋巴結,極少見於腹腔淋巴結,臨床發展緩慢。病變中有較多的膠原纖維束將腫瘤細胞分割成一個個結節。司-瑞氏細胞常見於裂隙狀的空白內,亦稱裂隙細胞(lacunarcell),是小兒時期最常見的類型,約占本病的半數,預後僅次於淋巴細胞優勢型。
3.混合型可由淋巴細胞優勢型演變而來。臨床多數有明顯的症狀。淋巴結的結構瀰漫性消失,但在淋巴結最初受累時只有部分結構破壞,病變中有各種不同的細胞包括淋巴細胞、組織細胞、嗜酸性粒細胞和漿細胞,並有典型的雙核、分葉核或多核的有較大核仁的司-瑞細胞。這種類型變化多樣,典型的很易診斷,不典型的與炎性肉芽腫、結核、反應性增生易相混淆。此型約占本病的10%以上。診斷時多有淋巴結外浸潤,預後較差。
4.淋巴細胞削減型可由淋巴細胞優勢型直接演變,或由混合型轉變而來,為淋巴瘤的晚期,是分化最差的類型,病情發展迅速。病變中淋巴細胞很少,又可分為兩種形式,一種由透明膠原纖維構成的瀰漫性硬化,淋巴細胞顯著稀少,淋巴結體積可以縮小;一種主要由大量異型網狀細胞組成,司-瑞氏細胞容易找到。此型約占10%,預後最差。
小兒時期以結節硬化型和淋巴細胞優勢型較多,這是小兒霍奇金病生存期長的原因。
臨床分期
分期對預後的判斷和治療方案的選擇很有幫助。
 霍奇金病細胞
霍奇金病細胞Ⅰ期病變限局於一個淋巴結,或一個解剖區域的淋巴結(Ⅰ),或只有一個淋巴結外組織有病變(ⅠE)。
Ⅱ期病變局限於兩個或兩個以上鄰近解剖區域的淋巴結,或橫膈同側兩個非鄰近的淋巴結(Ⅱ),或同時有一個淋巴結外的組織的病變加上橫膈同側或數個淋巴結有病變(ⅡE)。
Ⅲ期病變在橫膈兩側(Ⅲ),或同時侵犯淋巴結外組織(ⅢE),有脾臟侵犯(ⅢS)或兩者皆有(ⅢES)。
Ⅳ期病變廣泛地侵犯淋巴結外組織,如骨髓、肝、肺、胸膜、骨骼、皮膚、腎、胃腸道等器官伴有或不伴有淋巴結腫大。
以上每期又分為A、B兩組。A組病人無全身症狀,B組病人有發熱、盜汗和半年內無原因的體重減輕10%以上。
V期各期進一步分組:
A-無全身症狀。
B-有全身症狀:不明原因的發熱(>38℃)、盜汗、6個月內體重下降>10%。
E-由一個淋巴結部位局部擴散引起的單一結外部位受累。
X-塊型:在T6—T7水平縱隔寬度大於胸腔直徑的三分之一,或腫塊最大直徑>10cm。
診斷說明
對於年長兒持續性無原因的頸淋巴結腫大,應懷疑本病,因為此年齡組的病人,由於上呼吸道炎症而引起的頸淋
 霍奇金病
霍奇金病確診後應進一步進行分期,由於不少患者經一般檢查僅有一組頸淋巴結腫大,診斷為I期,但常已有縱隔或腹腔轉移,故僅靠臨床檢查約有1/3病人分期不準確,故應做下列檢查。
(1)胸部及縱隔X線斷層攝片:可發現肺門淋巴結腫大和肺部浸潤。
(2)下腔靜脈造影和靜脈腎盂造影:前者可發現第二腰椎以上主動脈旁腫大的淋巴結,後者可顯示輸尿管是否移位,此外做腹部放療時需了解腎臟位置。
(3)雙足淋巴管造影(pedallymphogram):可早期發現腹腔和主動脈旁淋巴結腫大。
(4)骨骼X線片以了解有無骨骼被侵犯。
(5)血清鹼性磷酸酶測定:若增高提示有骨及肝轉移的可能。
(6)必要時做肝脾掃描和肝功能測定:B型超聲掃描(ultrasoundscanning)對發現腹腔病變幫助很大。若高度懷疑腹腔淋巴結有病變時,可做剖腹探查,同時做脾臟切除,取腹腔和後腹腔淋巴結和肝組織做病理活檢。
本病須與慢性化膿性淋巴結炎、淋巴結核、傳染性單核細胞增多症以及惡性腫瘤的淋巴結轉移相鑑別。局部慢性炎症造成的淋巴結反應性增生,有時很難與此病鑑別。
治療說明
由於病理分型、臨床分期與放療、化療、手術治療等的聯合套用,療效有顯著提高。早期診斷、治療可能獲得痊癒。
 霍奇金病
霍奇金病根據Kaplan等提出的治療原則,可按五期治療如下。
1.I期分化好的頸部高位淋巴結、縱隔與腹股溝淋巴結病變,採用局部放射治療。劑量為3~4周內給予30~40Gy,可使80%病兒的局部腫物得到控制,一般最大劑量為35Gy,僅個別病例需加大至40Gy。
2.Ⅱ期縱隔與主動脈旁淋巴結亦採用放療,劑量最好不超過30Gy,因心臟與脊柱對放療的耐受性很差。
3.其他類型或部位的I與Ⅱ期除局部放射治療外加用化療。
4.Ⅲ期以化療為主,加用放療。
5.Ⅳ期以化療為主,並對巨大的瘤塊加用放療。
對於I期病變,亦可採用手術,術後再進行放射治療。
在生長發育比較迅速的小兒時期,必須慎重地考慮治療的副作用。由於放射治療可以影響骨骼與軟組織發育,甚至影響生長,因而在8歲以下的小兒,儘可能少用放療,以手術與化療代替。脾切除應推遲至5歲以後。
對於病理分化不佳的、危險部位的I、№期,或無條件做進一步分期的I、Ⅱ期和所有的Ⅲ期,應採用化療與局部放療交替進行的治療方案,如開始用化療兩個療程,然後用放射治療,此後再用化療4個療程。
化學療法兒童時期常用的有效方案如下。
1.MOPP方案是小兒時期最常用的方案,採用氮芥(mustargen)、長春新鹼(oncovin)、甲基苄肼(procarbazine)和強的松四種藥物聯合治療用藥14天,休息14天為一個療程,共用6個療程。8歲以上小兒或年齡在8歲以下,其腫瘤發生部位不影響生長發育者,在兩個療程後,開始放射治療,然後再進行化療4個療程。亦可用環磷醯胺300mg/m2靜注代替氮芥(COPP),用氨甲蝶呤代替甲基節肼。
2.MVPP方案上方案中的長春新鹼以長春花鹼(vinblastine)6mg/m2代替。
以上兩種方案副作用較小,骨髓抑制現象於每療程的停藥期間得以較快地恢復。凡是未接受過化療的,或單純套用放射治療而復發的,採用以上方案6個療程後,約80%獲得完全緩解。
若用以上方案效果不顯著的,可試用其他藥物聯合治療,如阿黴素(adriamycin)、博來黴素(bleomycin)、三嘹米唑胺(dimethyltriazeno-imidazole-carboxamide,DTIC)和氯乙環己硝脲(chloroethyl-cyclohexyl-nitrosureas,CCNU)等。可根據病期,骨髓耐受情況等選用。博來黴素在小兒霍奇金病尚未廣泛套用。
 霍奇金病
霍奇金病一般於6個療程完成後即可得到緩解,此時應繼續維持治療,將原方案的間歇期延長,如第1年每2個月重複一個療程,第2年每3個月重複一個療程,第三年每半年重複一個療程。對於是否需要維持治療,尚有不同看法,有人認為套用MOPP6個或12個療程緩解後,停藥的與加用維持治療的,其緩解時間並無差別。
對於經過放射治療而復發的病人,若骨髓可以耐受,則可套用MOPP或其他方案進行治療,若僅淋巴結局部復發,或淋巴結外浸潤又出現,但病人對化療不能耐受,則再行局部放射治療。
放射治療與化療合併套用,副作用較大。由於免疫抑制劑的套用,機體抵抗力低下,容易合併病毒、真菌和原蟲感染。需要注意支持療法,必要時輸血或用抗生素治療。
由於治療時間的延長,應注意治療晚期的繼發病,在生長發育迅速的階段(<8歲或12~13歲)套用放射治療,可導致生長速度減慢,膈上部放射治療可影響坐高。頸部照射可使頸生長停滯;縱隔和胸部照射可致乳房發育障礙、胸膜纖維化、肺功能受限及心臟受累等。治療晚期可致甲狀腺功能低下,亦有報導發生食管狹窄者。凡套用大劑量放射治療加化療的,有繼發其他惡性腫瘤的可能性,尤其是復發後再接受治療的病人。繼發的惡性腫瘤中以急性非淋巴性白血病最為常見。
霍奇金病經過有效的治療,已非不治之症。國外文獻報導已有80%的I和Ⅱ期病人生存期超過5年。10年內不復發的,將近50%,ⅢA的緩解時間已趕上I、Ⅱ期,但Ⅳ期病人的5年緩解率僅20%。成人患者套用MOPP方案後多出現不孕症,對青春期前的兒童雖無足夠的資料,但推測對正常發育可能有一定影響。
飲食要點
1、在烹調時多用蒸,煮,燉,儘量少吃油炸,油煎食物。2、要排除毒素。不吃酸漬,鹽醃,霉變,煙燻,色素,香精。不喝烈性酒,最好不沾酒。
3、多吃天然,野生食物,少吃人工複製和精加工的食品;
4、合理進補能提高免疫力。某些滋補品如人參,白木耳,紅棗等有直接或間接抑癌與強身的功效;
5、飲食要平衡,不偏食,不忌食,葷素搭配,粗細搭配,食物品種越多越好;
惡性淋巴癌患者的飲食禁忌?長期的飲食結構,生活習慣等因素造成體質過度酸化,人體整體的機能迅速下降,引起腎虛,肝腎同源,腎虛肝亦虛,進而引起身體代謝循環變慢,血氣凝滯,身體產生大量的酸性垃圾。這時一些內源性疾病就會出現,大量酸性垃圾在淋巴組織細胞系統里堆積,這時淋巴細胞就會癌變。
因為身體組織液酸化,故此淋巴組織細胞處於酸性體液中,進而形成淋巴組織細胞溶氧量下降,造成細胞的活性下降,代謝循環減慢,下降到正常值的65%時,正常細胞就無法生存,但也有不惜改變染色體採取主動變異的細胞,細胞的表型發生改變,腫瘤性狀得以表達,這些細胞迅速擴增,從而形成真正的腫瘤實體。
