 女性生殖生理
女性生殖生理各階段的生理特點
女性的性功能,隨年齡的增長,分為新生兒期、幼年期、青春期、性成熟期、更年期、絕經期及老年期等不同階段,每個階段都有它的生理特點。它是一不斷發展的過程,沒有截然的年齡界限,可因遺傳、營養、環境和氣候等影響而出現差異。
 新生兒
新生兒出生四周內的嬰兒為新生兒。胎兒在宮內受到母體性腺及胎盤所產生的性激素(主要為雌激素)的影響,其子宮、卵巢及乳房等,均可有一定程度的發育,個別的有乳液分泌現象。出生後,性激素濃度驟減,可引起少量陰道出血,這些都是生理現象,多很快消失。
二、幼年期
從新生兒期至12歲左右稱幼兒期。此期內生殖器官處於幼稚狀態。陰道狹窄,上皮薄,無皺襞,細胞內缺乏糖元、酸度低、抗感染力強。子宮頸較子宮體長,占子宮全長2/3。卵巢狹長,卵泡不發育。七、八歲起,內分泌腺開始活動,逐漸出現女性特徵,骨盆漸變寬大,髖、胸及恥骨前等處皮下脂肪漸增多。10歲左右,卵巢中開始有少數卵泡發育,但大都達不到成熟程度。11~12歲時,第二性徵開始出現。
 少女
少女從月經來潮至生殖器官發育成熟,一般在13~18歲之間。此期全身及生殖器官迅速發育,性功能日趨成熟,第二性徵明顯,開始有月經。
丘腦下部和垂體的促性腺激素分泌增加,作用加強。卵巢增大,卵泡細胞反應性提高,進一步發育,並產生性激素。在性激素的作用下,內外生殖器官發育增大,陰阜隆起,大陰唇變肥厚,小陰唇變大且有色素沉著;陰道的長度及寬度增加,陰道黏膜變厚,出現皺襞,上皮細胞內有糖元;子宮體增大,為宮頸長度的兩倍;輸卵管增粗。
第二性徵是指除生殖器官以外女性所特有徵象。此時女孩的音調變高,乳房豐滿隆起,乳頭增大,乳暈加深,陰阜出現陰毛,腋窩出現腋毛。骨盆呈現質薄的女性型,脂肪分布於胸、肩及臀部,
 中年女人
中年女人12~13歲左右開始有月經,第一次行經稱為“初潮”。由於卵巢功能尚不穩定,所以月經不規則。初潮後一般要隔數月,半年或更長時間再來月經,一般在二年左右才漸變規則,女孩至18歲尚不見月經來潮,應查明原因。
四、性成熟期
一般自18歲左右趨於成熟,歷時約30年。此時為卵巢生殖功能與內分泌功能最旺盛時期。在此期間,身體各部分發育成熟,出現周期性的排卵及行經,並具有生育能力。受孕以後,身體各器官發生很大變化,生殖器官的改變尤為突出。
五、更年期
是婦女由成熟期進入老年期的一個過渡時期,一般發生於45~55歲間。分絕經前、絕經、絕經後期。卵巢功能由
 老年婦女
老年婦女更年期內少數婦女,由於卵巢功能衰退,植物神經功能調節受到影響,出現陣發性面部潮紅,情緒易激動,心悸與失眠等症狀,稱“更年期綜合徵”。
六、老年期
一般指婦女60歲以後,機體所有內分泌功能普遍低落,卵巢功能進一步衰退的衰老階段。除整個機體發生衰老改變外,生殖器官亦逐漸蔞縮。卵巢縮小變硬,表面光滑;子宮及宮頸蔞縮;陰道逐漸縮小,穹窿變窄,黏膜變薄、無彈性;陰唇皮下脂肪減少,陰道上皮萎縮,糖元消失,分泌物減少,呈鹼性,易感染髮生老年性陰道炎。
月經生理
女性自青春期到更年期,生殖器官出現周期性變化,稱“性周期”。由於最明顯的外在表現為月經,因而稱“月經周期”。這種周期性變化,是通過在中樞神經系統控制下的下丘腦、垂體、卵巢(稱為下丘腦-垂體-卵巢軸)內分泌系統的興奮和抑制作用來調節的(圖1-1)。
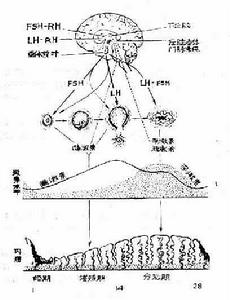 下丘腦-垂體-卵巢軸相互間關係示意圖(圖1-1)
下丘腦-垂體-卵巢軸相互間關係示意圖(圖1-1)一、下丘腦性激素
位於腦底部,其中間隆突細胞能分泌肽類激素,具有高度生物活性,只需幾毫微克(ng)就可產生生物效應。這些激素通過垂體門脈血管系統達到垂體前葉,促進或抑制其分泌各種相應的激素。起到促進作用的稱釋放激素(RH),起抑制作用的稱抑制激素(IH)。
(一)促性腺激素釋放激素(GnRH)
為調節月經的主要激素,於1971年人工合成,其化學結構為10肽化合物。此激素能使垂體分泌促卵泡素(FSH)和促黃體生成素(LH),但主要為後者,故又稱黃體生成素釋放激素(LH-RH)。它們究竟是一種還是兩種激素,目前尚無統一認識。
(二)生乳素抑制激素(PIH)
下丘腦通過抑制來調節垂體泌乳激素(PRL)的分泌。腦組織中多巴胺即有此作用,故有認為多巴胺即系PIH者,但也有認為系經激發另一種物質而起作用,至今尚無定論。
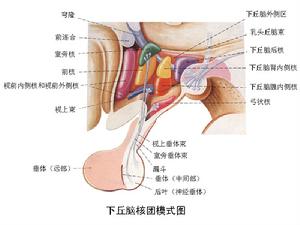 下丘腦及垂體
下丘腦及垂體1.神經介質
主要有去甲腎上腺素、多巴胺及5-羥色胺。
⑴去甲腎上腺素促使LH-RH的分泌。
⑵多巴胺對LH-RH和PRL有抑制作用(或促進PIH的分泌)。
⑶5-羥色胺對LH-RH有抑制作用,但對PRL則有促進作用。
2.反饋調節
卵巢性激素可逆向影響下丘腦和垂體前葉促性腺激素的分泌,稱反饋作用。有促進性作用者,稱正反饋,反之稱負反饋。雌激素與孕激素協同作用時,負反饋影響更顯著。
垂體促性腺激素系在Gn-RH調節下分泌,但又可反過來對下丘腦起負反饋作用。
3.松果體
位於第三腦室頂部,是一很小腺體。幼年時被破壞易發生性早熟。成年時被破壞,則Gn-RH的釋放將受影響。發生腫瘤時,常伴有下丘腦-垂體-卵巢軸功能狀態的抑制。
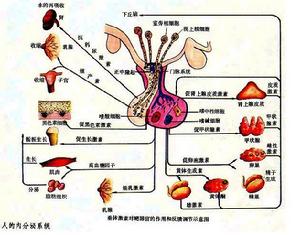 垂體作用關係
垂體作用關係(一)促卵泡激素(FSH)
促進卵泡周圍間質分化成為卵泡膜細胞,使顆粒細胞增生及細胞內芳香化酶系統活化。
(二)促黃體生成素(LH)
作用於已分化的卵泡膜細胞,使卵泡完全成熟,與FSH協同促使性激素的合成與分泌。卵泡成熟後LH突然大量釋放,誘發排卵。黃體的正常功能,也是在LH的作用下產生的。
(三)泌乳素(PRL)
此激素結構與生長素相似,但作用不同。除受PIH調節外,促甲狀腺素釋放激素(TRH)、雌激素和5-羥色胺等對其有促進作用。PRL和雌、孕激素有協同作用,即促乳房發育和乳腺分泌作用。血液中PRL濃度無周期性變化,但卵泡中含量在月經前半期中偏高,抑制了顆粒細胞的黃素化,在黃體期則濃度降低,有利於黃體酮的合成。
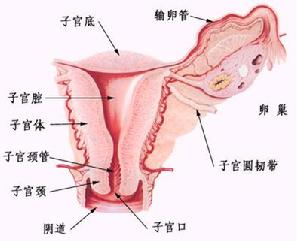 子宮及卵巢
子宮及卵巢在垂體促性腺激素的影響下,卵巢主要合成並分泌雌激素與孕激素。女性體內雄激素,也可由卵巢以及腎上腺皮質分泌。
卵泡期的卵泡內卵泡膜細胞為合成雌激素和雄激素的主要場所,其酶系統能將雄激素部分地轉化為雌激素。顆粒細胞的芳香化酶系統受FSH的作用活化,也能將雄激素轉化為雌激素。
黃體期上述細胞的性激素合成更為活躍。此時內卵泡膜黃素細胞主要產生雌激素,也分泌孕激素;黃體粒層細胞的LH受體量大為增加,主要分泌孕激素。
除卵巢外,胎盤可產生大量雌激素與孕激素,腎上腺皮質及睪丸也能產生極少量雌激素與孕激素。外卵泡膜細胞和卵巢間質細胞,正常能合成極少量的雄激素。
性激素和腎上腺皮質激素的基本結構與膽固醇相似,為一種類固醇激素,也稱甾體激素。各激素合成的基本途徑是統一的,僅因組織中酶系統的差別,而合成了不同的激素。活動過程均在細胞的粗面內質網內進行。
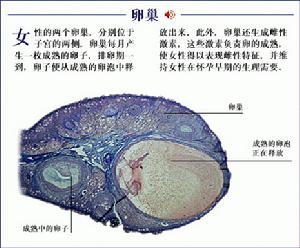 卵巢
卵巢人體內的雌激素主要如下:17β-雌二醇(E2),活性最強,易被氧化成為雌酮,又可水合為作用最弱的雌三醇(E3),後者也可能是E2的代謝產物。這些變化都在肝臟內進行,都以葡萄糖醛酸和硫酸鹽的形式從尿中排出。
雌激素的主要生理功能如下:
1.促使子宮發育,肌層增厚,血管增生,內膜呈增生期改變,宮頸分泌透明稀薄粘液,便於精子通過。有增強子宮對催產素的敏感性作用。
2.促進輸卵管的發育及蠕動,出現纖毛細胞,有利卵子或受精卵的運行。
3.促使陰道上皮細胞增生角化,角化程度與雌激素水平成正比,並使上皮細胞內糖元增加,經陰道桿菌分解成為乳酸,使陰道分泌物呈酸性反應,有抑制致病菌繁殖的作用,從而增強局
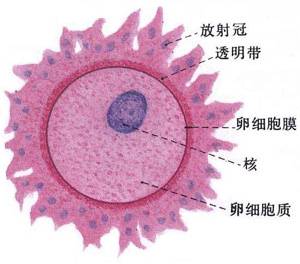 卵子
卵子4.促使乳腺管增生。產後立即用較大量雌激素能抑制乳汁的分泌。
5.促使女性第二性徵發育。
6.促使體內鈉和水的瀦留。
7.加速骨骺端的閉合。
8.對雄激素起拮抗作用。
9.可以調節脂肪代謝(降低膽固醇與磷脂的比例)。
10.一定濃度的激素通過丘腦下部來影響垂體促性腺激素的分泌,一方面是抑制垂體促卵泡成熟激素的分泌,另一方面是刺激黃體生成素的分泌。
(二)孕激素
人體內產生的孕激素,主要是孕酮,其代謝產物主要為孕二醇,與葡萄糖醛酸或硫酸結合,從尿中排出。
孕激素主要生理功能如下:
1.使經雌激素作用而增生的子宮內膜出現分泌現象,宮頸粘液變得粘稠,精子不易通過。
2.抑制輸卵管的蠕動。
3.逐漸使陰道上皮細胞角化現象消失,脫落的細胞多倦縮成堆。
4.促使乳腺小泡的發育,但必須在雌激素刺激乳腺管增生之後才起作用。
5.有致熱作用,可能系通過中樞神經系統使體溫升高約0.5℃。
6.促使體內鈉和水的排出。
7.通過丘腦下部抑制垂體促性腺激素的分泌。
孕激素與雌激素既有拮抗作用又有協同作用。孕期此兩種激素在血中上升曲線平行,孕末期達高峰,分娩時子宮的強有力收縮,與二協同作用有關。
(三)雄激素
女性體內的雄激素主要是睪丸酮,有無生理重要性,一直是探索中的問題。據認為雌激素的組成、代謝和促進生長的能力有限,少女在青春期生長發育迅速,似難單以雌激素作用來解釋,還可能有少量雄激素的作用。
下丘腦在中樞神經系統控制下,受到興奮即產生Gn-RH,通過丘腦下部與垂體之間的門脈系統進入垂體前葉,使之分泌FSH和少量LH。這些垂體激素使卵巢內的卵泡發育成長,並隨著卵泡的逐漸成熟而分泌愈來愈多的雌激素,促使子宮內膜增生。日益增多的雌激素,將對下丘腦和垂體產生負反饋作用,使FSH的分泌減少,但促進LH的分泌。排卵前LH分泌明顯增多,卵泡生長迅速,終至破裂而釋放出成熟的卵子,即排卵、排卵後LH急聚下降,而後LH和FSH協同作用,使破裂的卵泡形成黃體,其中粒層黃素細胞及卵泡細胞將分泌雌激素、孕激素,並隨著黃體發育產生愈來愈多的孕激素,使增生的內膜轉入到分泌期或月經前期。黃體期孕激素與雌激素達到一定濃度時,將協同對下丘腦及垂體起負反饋作用。排出的卵子如未受精,黃體即退化,孕激素及雌激素的分泌隨之漸減少,導致子宮內膜的退化剝落,月經來潮。下丘腦、垂體因卵巢激素濃度的下降而不再受抑制,於是一個新的性周期又從此開始。
一、初潮 月經首次來潮稱為“初潮”。初潮年齡可受多種因素的影響,如環境、氣候及健康狀況等,一般在13~15歲之間,也有早到10~12歲或遲到17~18歲的。
二、周期 自月經來潮的第一天算起,一般25~35天,平均28天。
三、持續時間和經血量 持續時間因人而異,可從1~2天到7~8天不等,多數在3~6天之間。經血量通常以用多少紙墊及浸透程度來作粗略的估計,有人用放射性59Fe或51C同位素標記紅細胞來測定人的經血量,前者為10~55ml,後者為35~58ml,並認為總失血量超過80ml者為病理狀態。
四、經血特點 為暗紅色,血量過多時為鮮紅。血內含有退變的內膜碎片、宮頸粘液、陰道上皮細胞、細菌及白細胞等。經血一般不凝固,但偶亦有小凝血塊者。如有較大血塊出現,說明經血量超過正常。經血不凝的主要原因為破壞後的內膜釋放出多量活化物質,將經血內纖溶酶原激活為纖溶酶,使纖維蛋白裂解成流動的分解產物,內膜內還含有破壞其它凝血因子的活化酶,使凝血受到影響。
五、經期症狀 一般無特殊症狀,有時可有全身不適、睏乏、乳房脹痛、手足發脹、下腹及背部酸脹下墜等,還可有便秘、腹瀉(前列腺素作用)、尿頻及納差。個別的有頭痛、失眠、心悸、精神抑鬱或易激動等,多在月經後自然消失。經期綜合症之情緒焦躁如在情緒上:煩躁、愁悶、抑鬱、多疑、為雞毛蒜皮的小事與人爭吵;在工作和生活上:不能很好工作、學習和料理家務,夜間輾轉反側,難以入眠;不思飲食、低熱等。這也是經期綜合症的症狀,多發生於青壯年婦女,一般沒有品質性病變,月經過後,症狀緩解或消失。
經期注意事項
1、注意衛生、防止感染:應注意外生殖器的清潔、經期不宜盆浴,可以淋浴,防止上行感染。所使用的衛生棉要柔軟、清潔、勤換。
2、保持精神愉快,避免精神刺激和情緒波動。
3、注意保暖、避免寒冷刺激:如游泳、冷水浴、下水田等,月經期間如果受到突然和過強的冷刺激,可引起經血過少或痛經。
4、避免過勞,不宜吃生冷、酸辣、酒類等刺激性食物,多飲開水,保持大便通暢,減少盆腔充血,注意適當休息和保持充足的睡眠。
5、注意飲食。經期內不宜食用刺激性強的食物,如胡椒、辣椒、煙、酒等,因為這些東西可促使血液流向腹腔,而使經血增多。可多飲開水,保持大便通暢,減少盆腔充血。月經期飲食官選擇新鮮而易於消化的食品,但不宜過飽。
6、注意情緒變化。過度的情緒變化,有可能影響月經正常來潮,並且加重月經期的不適感。因此,不論是情緒波動或精神的緊張,都能影響性激素功能,從而引起月經失常,故月經期間應保持心情舒暢,避免參加情感過於激動或使精神易於疲勞的活動。
卵巢的周期性變化
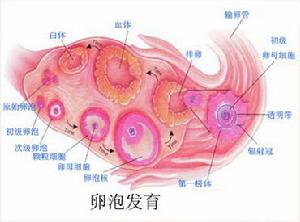 女性生殖生理
女性生殖生理卵巢分皮質和髓質兩部分。皮質內散布著30~70萬個始基卵泡,是胎兒時卵原細胞經細胞分裂後形成的。人的一生中僅有400~500個卵泡發育成熟,其餘的發育到一定程度後退化消失。每一個始基卵泡中含有一卵母細胞,周圍有一層梭形或扁平細胞圍繞。臨近青春發育期,始基卵泡開始發育,其周圍的梭形細胞層增生繁殖變成方形、復層。因細胞漿內含顆粒,故稱顆粒細胞。顆粒細胞分裂繁殖很快,在細胞群中形成空隙,稱卵泡腔。內含液體,稱卵泡液,液中含雌激素。隨著卵泡液的增多,空隙擴大,顆粒細胞被擠至卵泡的四周,形成卵泡液,液中含雌激素。隨著卵泡液的增多,空隙擴大,顆粒細胞被擠至卵泡的四周,形成顆粒層。此時,卵細胞也在增大,被多層顆粒細胞圍繞,突入卵泡腔內,稱“卵丘”。環繞卵泡周圍的間質細胞形成卵泡膜,分為內外兩層,內層血管較豐富。內膜細胞和顆粒細胞有分泌性激素的功能。在正常成年婦女的卵巢中,每月有若干個始基卵泡發育,但其只有一個(亦可能有2個)卵泡發育成熟,直徑可達20mm
 左右,其餘的發育到某一階段時閉鎖、萎縮。
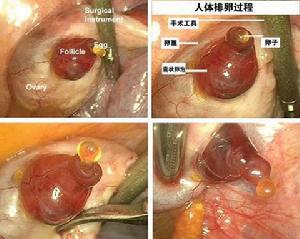
左右,其餘的發育到某一階段時閉鎖、萎縮。二、排卵
卵泡在發育過程中逐漸向卵巢表面移行,成熟時呈泡狀突出於卵巢表面。在卵泡內液體的壓力和液體內蛋白分解酶及某些激素等的作用下,卵泡膜最後破裂,卵細胞隨卵泡液排入腹腔,即“排卵”。排卵時初級卵母細胞完成其第一次成熟分裂(減數分裂),排出第一個極體,成為次級卵母細胞。隨後又迅速開始第二次成熟分裂,但僅停留在成熟分裂中期,如在輸卵管遇精子侵入時,才最後完成第二次成熟分裂,排出第二個極體,成為卵細胞。排卵一般發生在月經周期的第13~16天,但多發生在下次月經來潮的第14天左右。排卵一般無特殊不適,少數人可感到排卵側下腹酸脹或墜痛。卵 子 可由兩側卵巢輪流排
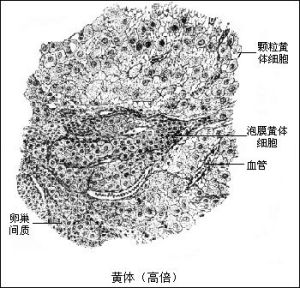 女性生殖生理
女性生殖生理三、黃體的形成和退化
排卵後,卵泡皺縮,破口被纖維蛋白封閉,空腔內充滿凝血塊,為早期黃體(血體)。隨後結締組織及毛細血管伸入黃體中心血塊,此時顆粒細胞增生長大,胞漿中出現黃色顆粒,稱黃體細胞,主要分泌孕激素(孕酮或黃體酮);卵泡膜細胞主要分泌雌激素。排卵後如受精,則黃體將繼續發育並將維持其功能達3~4個月之久,稱妊娠黃體。如未受精,黃體開始退化,4~6天后來月經。已退化的黃體漸為結締組織所代替,成為白體。
子宮內膜的周期性變化
子宮內膜隨卵巢的周期性變化而發生改變,一般分為四期,簡述如下:
 子宮
子宮經期後,在雌激素作用下,子宮內膜基底層細胞開始增生,先是修復剝脫處創面,隨後因繼續增生而變厚,腺體增多、變寬,並漸屈曲。血管也增生,漸呈螺鏇狀。間質則增生緻密。
此期相當於卵泡發育成熟階段,即月經周期的第5~14天左右。
二、分泌期
約為月經周期的15~23天,相當於排卵後黃體成熟階段
黃體分泌的孕激素和雌激素,將使增生期內膜繼續增厚,腺體進一步擴大、屈曲、出現分泌現象。血管也迅速增長,更加屈曲。間質變疏鬆並有水腫。此時內膜厚且鬆軟,含有豐富營養物質,有利於受精卵著床發育。
三、月經前期
相當於黃體退化階段,約經期的24~28天。黃體退化時,孕激素、雌激素水平逐漸下降。激素的這一減退,將使內膜間質水腫消退變緻密,致血管受擠壓而使血流郁滯。最後輪番地出現局部血管的痙攣性收縮,造成內膜缺血、壞死,血管破裂出血。
四、月經期
為月經周期第1~4天。在內膜功能層(在基底層以上的部分,厚約5~6mm形成的散在小血腫,將使壞死的內膜剝脫,隨血液排出,稱之為月經。內膜的基底層隨即開始增生,形成新的內膜。故月經期實際上是一個周期的結束,也是下一周期的開始。
相關詞條
| 生殖 | 生理 | 子宮 |
| 月經 | 卵巢 | 性激素 |
| 垂體 | 雌激素 | 孕激素 |
