病因
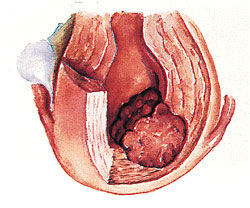 原發性腹膜癌
原發性腹膜癌發病機制:
由於腹膜與苗勒管有共同的胚胎來源而女性生殖系統是胚胎時期苗勒管衍化而來,當某種因素引起原發性腹膜腫瘤時其組織結構與女性苗勒管發生的腫瘤一致,但卵巢表面沒有浸潤或僅有表面微小浸潤。因此,有人認為女性腹膜原發的這一類腫瘤,是起源於“第二苗勒管系統”的腫瘤,是不同於卵巢癌的獨立疾病。由於腹膜漿液性腺癌占腹膜原發腫瘤的絕大多數,所以所謂女性苗勒管腫瘤主要指發生在腹膜的漿液性腺癌,即卵巢外腹膜漿液性乳頭狀癌。
臨床表現
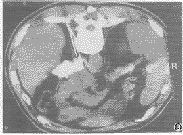 原發性腹膜癌
原發性腹膜癌起病緩慢而隱襲,早期多無自覺症狀當腫瘤生長到一定大小或累及其他器官後方出現臨床症狀。腹痛、腹脹、腹圍增大是最常見3大症狀,腹痛不劇烈只覺腹部脹感或不適感主要體徵是腹部包塊與腹水。腹部包塊常較大,邊界不清。腹水增長迅速,多為血性。
併發症
有少數的病人合併胸水,晚期可出現全身症狀,如體重下降,惡病質等。
診斷
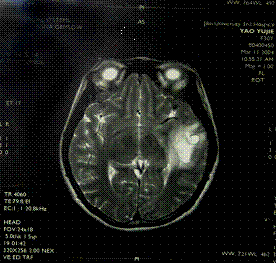 原發性腹膜癌
原發性腹膜癌1.美國婦科腫瘤學組(GOG) 原發性腹膜癌診斷標準:
(1)兩側卵巢必須是正常生理性大小、或是因良性病變而增大。
(2)卵巢外的病灶體積必須大於雙側卵巢受累病灶。
(3)鏡下卵巢內病變必須有以下所見之一:
①卵巢無病變存在;
②腫瘤僅限於卵巢表面、無間質浸潤;
③卵巢表面受累及其間質受累,間質受累必須在5mm×5mm以內;
④腫瘤的組織學和細胞學特徵,必須是漿液性為主與卵巢漿液性乳頭狀腺癌相似或相同,而分化程度不等。
(1)腹膜有散在結節和(或)腹腔特別是盆腔內有局限性腫瘤。
(2)雙側卵巢(包括輸卵管)正常,或僅在其表面有易於剝除的散在粟粒樣結節。
(3)胃腸道、肝、胰等內臟器官無原發癌灶。
(4)無異位卵巢或中腎管殘餘癌腫。
鑑別診斷
1.腹腔結核:血清CA125是源於體腔上皮的各種組織所共有抗原,術前檢查血清CAl25對鑑別腹腔結核有幫助。
2.卵巢癌腹膜轉移: 兩者主要區別是PPC雙側卵巢實質內無腫瘤浸潤,免疫組化無助於與卵巢上皮性癌的鑑別。
3.瀰漫性腹膜惡性間皮瘤: 症狀體徵、疾病程度多相似,多發生於男性多有石棉接觸史。間皮瘤細胞具有活躍的產生透明質酸的功能,測定患者血清或腹水中的透明質酸水平有助於鑑別診斷,CA125水平一般不升高。光鏡下,瘤細胞呈多角形或立方形,胞漿呈嗜酸性無沙粒體。無中性黏液,D-pas陰性,奧辛藍染色陽性,經透明質酸酶消化後染色陰性癌胚抗原多陰性。S-100、胎盤鹼性磷酸酶、CA125、CD15對鑑別也有幫助,如S-100蛋白或兼呈鹼性磷酸酶或B72.3陽性可除外腹膜惡性間皮瘤。電鏡可見細長、毛髮樣微絨毛。
檢查
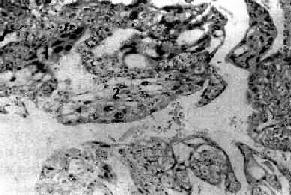 細胞圖
細胞圖2.腹膜活檢:腹膜活檢對腹膜腫瘤的診斷有重要價值,可採用腹腔鏡直視下活檢,亦可剖腹探查腹膜活檢。
3.免疫組化:免疫組化特徵與卵巢漿液性癌相似粘蛋白測定及席夫過碘酸染色均陽性,不產生透明質酸Wick等測定腹膜漿液癌免疫組化指標,單抗角蛋白、上皮細胞膜抗原、CA125抗原、LeuM1、B72.3抗原、癌胚抗原、澱粉酶、LN1、LN2、MB2、S-100蛋白及胎盤鹼性磷酸酶測定均為陽性。Zhou等報導全部病例EMA和S-100蛋白陽性,75%病例CAl25陽性,88%呈CD15陽性,38%胎盤鹼性磷酸酶陽性。
其它輔助檢查:
1.B超: 診斷依靠的主要檢查,能提示腫瘤的部位、大小、形態及性質等,有助於鑑別卵巢癌與腹膜癌。
2.CT檢查: 可清晰顯示腫塊,腹水,淋巴結轉移。
3.腹腔鏡檢查: 可以清楚的窺見病變的性質大小部位以及有無腹腔播散,並可吸取腹腔液和活檢做相應檢查。
相關檢查: CA125 亮氨酸 層粘連蛋白 澱粉酶 癌胚抗原 鹼性磷酸酶 粘蛋白
治療
1.手術切除:本病應力爭徹底切除腫瘤,不能徹底切除者應行減瘤手術(Debulking Surgery)力爭殘餘瘤在2cm以內,必須強調雙側卵巢同時切除,以觀察卵巢病變情況。
2.化療:化療藥物尚不規範仍以卵巢癌方案為好,即以順泊(DDP)為主的方案:如PAC或CP方案(表1)。
 表1
表1預後
 原發性腹膜癌
原發性腹膜癌觀察比較腹膜漿液性乳頭狀癌和Ⅲ~Ⅳ期卵巢漿液性癌,無統計學不同(平均年齡、絕經情況、產次、腹水量、接受滿意的減瘤術比例),平均無瘤間期是15和18個月,平均生存期21和26個月,5年生存率18%和24%,中位生存期殘餘瘤≥2cm是20.5和24個月,≤2cm是46和41個月。
病例
 原發性腹膜癌
原發性腹膜癌患者,女,66歲。於2005年3月15日出現腹脹、左下腹痛、腰部增粗,3月30日到廣州紅十字會醫院就診,B超提示中至大量腹水,擬腹水查因收入院。入院後做盆腔CT提示盆腔大量積液,不排除由左側卵巢腫瘤所致。腹腔穿刺腹水塗片找到乳頭狀腺癌細胞,血CA125 387.70u/ml,CA199 19.9u/ml,肝、膽、脾、泌尿系B超無異常,結腸鏡示直腸下段炎,胃鏡及病檢示胃黏膜慢性炎,未見癌。因診斷不明於4月15日入院。自發病來,體重減輕3.5kg,胃納較差,大小便正常。既往史無特殊。1993年絕經,孕3產1。入院查體:血壓110/80mmHg,脈搏88次/min,心肺聽診正常,腹膨隆,腹圍93cm,移動性濁音陽性,腸鳴音3次/min,雙下肢無水腫,外陰、陰道正常,宮頸光滑,宮體及附屬檔案捫診欠清,左附屬檔案區壓痛。入院後於2005年4月19日在腰硬聯合麻醉下行剖腹探查術。術中見大量腹水,盆腹腔臟器、腹膜廣泛受累,大網膜增厚,團塊狀。子宮萎小,雙卵巢2.5cm×1.5cm×0.8cm,雙輸卵管增粗,腸管、腸系膜、卵巢表面、子宮漿肌層、輸卵管表面均有散在粟粒狀至乳頭狀瘤結節,質脆,行腫瘤減滅術(雙附屬檔案+部分大網膜切除術),術中置入Carbo 0.3g,5-FU 1.0g,4月25日、26日予Carbo 0.2g,FUDR 1.5g靜滴化療,2005年4月28日好轉出院。術後病理:瘤細胞CEA陽性,MC間皮標記細胞陽性,CR陽性,EMA陽性,病變符合原發性腹膜腺癌。診斷:原發性腹膜腺癌晚期。
2 討論
原發性腹膜癌指原發於腹膜,致腹盆腔瀰漫性癌變的腫瘤,女性患者臨床表現酷似晚期卵巢癌,腹脹、腹痛、腹圍增大為主要症狀。因臨床表現缺乏特殊性,誤診率較高,需與卵巢癌腹盆腔轉移、惡性間皮瘤、消化系統轉移瘤、結核性腹膜炎合併腹水等相鑑別。術前B超、CT、腹腔穿刺、血CA125水平、胃鏡、胃腸X線、免疫組化、術中所見有助於鑑別。特別是對有腹水及盆腔腫瘤患者,B超、CT查雙附屬檔案無明顯異常者,如CA125升高,腹水瘤細胞陽性,應高度懷疑本病。確診需經開腹手術及病理檢查。因該病發病率低,病因及發病機制仍不清楚,治療也相當困難,其診斷、治療及預後有待於進一步探討。
