概述
 胃穿孔
胃穿孔潰瘍穿孔往往不大,其過程介於急慢性穿孔之間者,稱為亞急性穿孔,臨床症狀不如急性穿孔劇烈,一般只引起局限性腹膜炎,經中西醫結合非手術療法,可以痊癒。
十二指腸球部後壁及部分胃竇後壁或小彎潰瘍浸及漿膜層時,常與周圍臟器或組織粘連然後才發生穿透,多穿入鄰近臟器如胰腺等處,其發展呈慢性過程,稱慢性穿透性潰瘍,與急性穿孔不同,一般無急腹症表現,患者潰瘍疼痛節律性消失,但較劇烈且頑固,常放散致背部,內科治療難以奏效,需考慮手術治療。
病因
1、精神狀態戰時或突擊完成任務時,由於過分緊張地工作,可使潰瘍病惡化而發生穿孔;2、壓力增加如飲食過飽或從事重體力勞動者,可因胃內壓力突然增加,引起胃壁薄弱處穿破;
3、藥物作用長期服阿司匹林,水楊酸製劑或激素者,往往引起潰瘍病急性發作並發展至穿孔;
4、失眠、勞累可增加迷走神經的緊張度,從而使潰瘍病惡化;
5、吸菸與飲酒可直接刺激胃黏膜,酒精可降低黏膜受胃酸侵蝕的抵抗力,促進穿孔;
6、汽車司機、戰場上的士兵和外科醫師等,容易激發潰瘍穿孔。
7、潰瘍沒有及時治療,導致潰瘍病變更嚴重,從而導致穿孔的形成。
病理
 胃穿孔
胃穿孔炎症的範圍與程度決定於穿孔的大小。注入腹腔的量與性質,以及病人的健康狀態與反應性強弱。一般經8~12h後,轉變為細菌性腹膜炎,若注入腹腔的內容物完全無菌,甚至24h後腹腔滲出液培養仍為陰性。腹膜炎發生後,不論是化學性或細菌性,勢必引起滲出反應。
注入腹腔的內容愈多,刺激性愈強和時間愈長,則腹腔內滲液愈多,炎症愈明顯,並發腸麻痹愈嚴重。亞急性穿孔由於孔小或已被堵塞,腹腔漏出量少,因此僅限於右上腹有炎症病變。慢性穿孔實際上是在未穿破之前,周圍已經癒合。如穿入胰腺,可引起局部胰腺炎症反應;如穿入小網膜腔,由於漏出量很少,經網膜包裹後形成小網膜腔膿腫;如與膽囊或肝之髒面癒合,可形成胃膽囊瘺或十二指腸膽囊瘺,或肝下膿腫,而其他部位完全無炎症反應。
症狀
1、噁心、嘔吐:約有半數病人有噁心、嘔吐,並不劇烈,腸麻痹時嘔吐加重,同時有腹脹,便秘等症狀。
2、腹痛:突然發生劇烈腹痛是胃穿孔的最初最經常和最重要的症狀。疼痛最初開始於上腹部或穿孔的部位,常呈刀割或燒灼樣痛,一般為持續性,但也有陣發生性加重。疼痛很快擴散至全腹部,可擴散到肩部呈刺痛或酸痛感覺。
3、休克症狀:穿孔初期,患者常有一定程度休克症狀,病情發展至細菌性腹膜炎和腸麻痹,病人可再次出現中毒性休克現象。
4、其他症狀:發燒、脈快、白細胞增加等現象,但一般都在穿孔後數小時出現。
5.體格檢查:腹壁壓痛、反跳痛、肌緊張等腹膜炎症狀,表現為板狀腹,肝濁音區縮小或消失。
診斷
1.腹腔穿刺抽出膿性液體,有利於診斷。
2.X線檢查,尤其是立位腹平片,通常可以發現膈下游離氣體。
3.B超,CT檢查,有助確診。
併發症
1、休克,穿孔後劇烈的化學性刺激可引起休克症狀。病人出現煩躁不安、呼吸淺促、脈快、血壓不穩等表現。隨著腹痛程度的減輕,情況可趨穩定。此後,隨著細菌性腹膜炎加重,病情又趨惡化,嚴重者可發生感染(中毒)性休克。
2、急性腹膜炎,全腹肌緊張如板狀,壓痛顯著,拒按,全腹可引出反跳痛。實驗室檢查:可見白細胞增高,一般急性穿孔的病例,白細胞計數在1.5萬~2萬/mm3之間,中性白細胞增加;血紅蛋白與紅細胞計數因有不同程度的脫水,亦都升高。試探性腹腔穿刺,抽出的液體作顯微鏡檢查,如見滿視野的白細胞或膿球,說明為炎性腹水,是診斷腹膜炎的證據。還可以測定氨的含量,若超過3μg/ml,說明有胃腸穿孔。診斷
診斷:典型的病例在診斷上比較容易。但有一些病人可能因穿孔較小,表現並不典型,如腹痛部位比較局限,肌緊張程度及膈下積氣不明顯等,此時需結合病史排除其他相似疾病後作出診斷。在腹腔滲液較多時,還可通過腹腔穿刺抽液作塗片鏡檢,若找到食物殘渣可協助診斷。其他輔助檢查:X線立位平片檢查,約80%病人可見膈下積氣。B超檢查可發現腹腔膿腫病變。
鑑別診斷
在診斷胃穿孔時應注意與急性闌尾炎、急性胰腺炎、膽囊炎、腸系膜動脈栓塞等外科疾病鑑別。
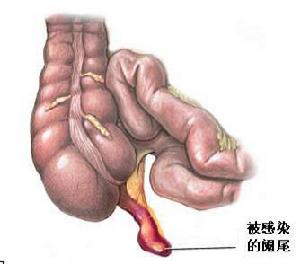 鑑別診斷:急性闌尾炎
鑑別診斷:急性闌尾炎2、急性胰腺炎腹痛可在上腹偏左,向後背放射,有時可能與潰瘍穿孔難以區別。應作血、尿澱粉酶測定,潰瘍穿孔雖也可有澱粉酶升高,但多為中等度增高,若超過700Somogyi單位則可排除潰瘍病穿孔,同時還可行腹腔穿刺抽液測澱粉酶。胰腺炎時穿刺液往往呈棕色,內無食物殘渣。X線檢查胰腺炎無膈下游離氣體。
3、膽囊炎右上腹痛向右肩背放射,可觸及腫大的膽囊,B超常可發現膽囊炎或合併的膽結石,膈下無游離積氣。此外,還要與胸膜炎、宮外孕等疾病鑑別。
治療
1、非手術治療
(1)禁食及胃腸減壓放置鼻胃管持續減壓:胃管的位置要確保在胃大彎遠端,口徑要夠大(18F),減壓的裝置應能定時調空。在12h內,每半小時吸引1次,隨著症狀的改善.全身情況好轉,改為每小時吸引1次。(2)輸液:靜脈補液以維持水、電解質平衡。
(3)抗生素的使用:應選擇適當的廣譜抗生素治療。
(4)監護:對全身中毒症狀嚴重的病人,應送入ICU內嚴密監護,密切觀察病情變化,凡觀察過程中出現病情加重、全身情況惡化時,應毫不猶豫地改行手術治療。
2、手術治療對胃潰瘍穿孔疑有癌變者,應儘可能行胃大部切除術,並取材做病理檢查,以免遺漏胃癌的診斷。
預防預後
預後
在胃潰瘍穿孔行穿孔縫合時,可同時作選擇性迷走神經切斷加幽門成形術,這樣既解決穿孔問題,也對潰瘍進行根本性治療,效果較好。
預防
凡有潰瘍病史的患者,應積極、規範、系統地治療,防止出現潰瘍病並發。