病因
由於部分或完全前葉垂體功能喪失的內分泌缺陷綜合徵。垂體減退最常見原因.注意LH和FSH分泌減少可能是過度PRL分泌所致和導致繼發性性腺功能低下。
症狀
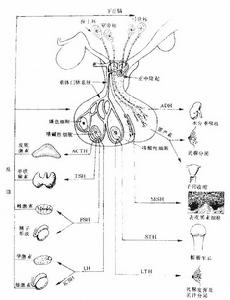 垂體
垂體甲狀腺功能評估 放射免疫法可以測定T4,T3和TSH。應該是所有水平降低,因TSH增高示原發性甲狀腺功能異常。用合成TRH200~500μg靜脈推注可以鑑別下丘腦病變抑或是垂體自身病變。SH對TRH反應峰值一般見於注射後30分鐘,下丘腦疾病TSH呈升高延遲。遺憾的是,有些原發性垂體病的病人也有這種類型反應,另一些垂體病,SH對TRH反應可以無任何TSH增加。
ACTH分泌的評估 一些腎上腺皮質功能減退病人基礎血皮質醇在正常範圍,但降低了貯備功能,對一個或更多ACTH-腎上腺軸心興奮試驗反應低下。評估ACTH(及GH和PRL)貯備的最可靠方法是胰島素耐量試驗,劑量為正規胰島素0。1u/kg體重,在15~30秒內靜脈推注,零時(胰島素推注前),然後20,30,45,60和90分鐘採集靜脈血測定GH皮質醇和葡萄糖水平。如血清葡萄糖稍許下降未達50%至<40mg/dl(2.22mmol/L),試驗應重複。(注意:該試驗對嚴重全垂體
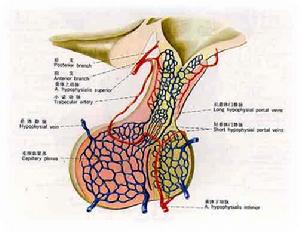 垂體
垂體功能減退或DM和老年病人可有意外,對缺血性心臟病和癲癇病人是禁忌證。試驗過程中,應有醫護人員在旁)。通常僅有一過性多汗,心動過速,神經質。如病人主訴心悸,意識喪失,癲癇發作,試驗應立即終止,靜脈推注50%葡萄糖。
胰島素耐量試驗不能區別原發性(艾迪生病)和繼發性(垂體功能減退)腎上腺皮質功能不足。這一區別和評估下丘腦-垂體-腎上腺軸心試驗在第9節艾迪生病實驗室檢查中描述。
PRL的評估 全垂體減退病人,PRL不總是被抑制。事實上,在下丘腦疾病由於喪失多巴胺對PRL抑制,可以有PRL增高。高催乳素血癥結果,常伴有促性腺激素過低和繼發性性功能減退。
GH的評估 成人不主張做GH缺乏常規篩選,因為即使發現GH缺乏,習慣上不作處理,除非骨骺尚未閉合的身材矮小病人。成人胰島素樣生長因子-1(IGF-1)正常提示不存在GH缺乏,然而低值不證明GH缺乏。
 垂體
垂體正常反應的標準是人為決定,所有激發GH分泌試驗偶爾可以產生誤導結果。因為激發GH釋放沒有任何一個單獨試驗100%有效,缺乏GH反應時,至少應做兩個不同試驗。給胰島素和精氨酸後,GH峰值介於30~90分鐘,口服左鏇多巴後GH峰值介於30~120分鐘,開始熟睡,可樂定和劇烈運動20分鐘後,GH峰值介於60~120分鐘。
外源性GHRH評估GH分泌價值尚未定論。正常人,GHRH1μg/kg,靜脈推注11~30秒鐘可導致最大,但有變化的GH釋放。典型的在GHRH推注後約60分鐘達峰值。垂體對GHRH反應的變化與間歇性下H產生這一假設一致。猜測缺乏或減少GH對GHRH的反應將證明病人有GH缺乏,但反應類型能否區別原發性下丘腦與垂體自身病變仍不清楚。兒童GH缺乏,可能是繼發於GHRH缺乏。GH對GH-RH高度可變反應已見報導。
已知激發試驗不能發現調節GH釋放的輕度缺陷,例如,繼發於GH分泌功能障礙的身材矮小兒童,GH釋放的激發試驗通常是正常。然而,12~24小時進行系列GH測定,指示這些兒童12~24小時GH分泌總和低於正常。
血清LH和FSH的評估 未用外源性雌激素更年期婦女,在基礎狀態測定這些激素對評估垂體功能減退最有幫助。這些更年期婦女,通常GnH是高的(>30mIU/ml)。測基礎LH和FSH對另一些人很少有幫助。雖然全垂體功能減退GnH低下,但與LH和FSH的正常值有重疊。合成GnRH100μg靜脈給予,LH和FSH應該有反應性增加。GnRH注射後LH峰值約在30分鐘,FSH峰值在40分鐘。然而,對GnRH反應正常,低下,缺乏可見於下丘腦-垂體功能障礙。LH和FSH對GnRH反應的正常增加有很大變化,用外源性GnRH無助於原發性下丘腦和原發性垂體病的鑑別。
多種激素的評估 同時測定幾種垂體激素貯備是評估垂體功能最有效的方法。胰島素(正規胰島素0.1u/kg),TRH(200μg),GnRH(100μg)一起15~30秒鐘內靜脈推注,180分鐘內多次測定血糖,皮質醇,GH,TSH,PRL,LH,FSH和ACTH。另一方法是胰島素單獨用,120分鐘後同時給予TRH和GnRH。根據建議GHRH(1μg/kg),CRH(1μg/kg)和TRH,GnRH一起靜脈推注,胰島素沒有必要作為聯合前垂體功能試驗一個部分,這些釋放激素在垂體試驗中的套用仍待建立。在任何情況下,正常反應同以前所述。
檢查
1、蝶鞍的頭顱X線和視野測定將證明腫瘤存在;
2、高解析度CT或MRI(當需要時用強化劑)是首選方法;
3、腦血管造影:僅僅是當X線檢查提示鞍旁血管異常或血管瘤時出現指征;
4、檢查TSH和ACTH;
治療
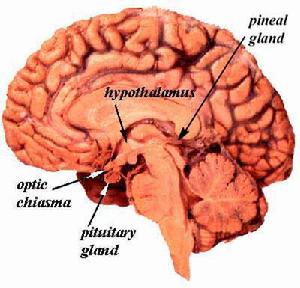 垂體
垂體當垂體功能減退由於垂體腫瘤,特殊處理必須針對腫瘤及激素替代治療。這些腫瘤的恰當處理有爭論,如腫瘤小,不分泌PRL。大多支持經蝶腫瘤切除。大多數內分泌學者任其腫瘤大小,主張溴隱停作催乳素瘤的起始治療。有證據指出,>2cm大的腺瘤伴有極高催乳素血症病人,除了溴隱停治療外,需要外科和放射治療。同樣可用超高壓治療。大的腫瘤向鞍上擴散,經額或進蝶完全切除腫瘤已不可能,可採用超高壓放療。外科治療和放射後可以喪失其他垂體激素功能。放射病人可在數年中逐漸喪失內分泌功能,也可由於視交叉纖維化出現視力障礙。此外,治療後激素水平應需反覆評估,開始最好在3和6個月,然後每年測定。如何更完善地評估有一些問題,但必須評估甲狀腺和腎上腺功能以及X線蝶鞍評估和視野檢查。
垂體卒中,如有視野障礙或動眼神經突然麻痹,或如因下丘腦壓迫,嗜睡漸至暈迷,應立即外科治療。雖然大劑量皮質激素內科治療和一般支持對少數病例已足夠,但作為出血性腫瘤常規進蝶減壓應立即進行。
鑑別
全垂體功能減退也必須與某些其他疾病鑑別,包括神經性厭食症,慢性肝病,肌強直性營養不良,多腺體自身免疫病。神經性厭食的臨床特徵(一般見於女性)通常可作出診斷。症狀包括惡病質,對食物和體形觀念異常,儘管閉經,但第二性徵仍然存在,GH和皮質醇基礎水平一般增加。因為下丘腦病變可以使控制食慾中樞障礙,疑有神經性厭食病人,應作X線蝶鞍檢查。
酒精性肝硬化或血色病有睪丸萎縮伴全身虛弱時,常常疑及垂體功能減退。然而,多數情況下可以發現潛在的原發病,經實驗室檢查可以排除垂體功能減退。這些病屍解,罕見有廣泛的垂體功能障礙形態學依據。
肌強直性營養不良病人主訴為進行性肌無力,早禿,白內障,提示早衰面容;男性可有睪丸萎縮。內分泌檢查可排除垂體功能減退。
多腺體自身免疫病,通常有兩種或更多內分泌激素缺乏。假如這些是垂體靶腺激素,應當考慮為垂體源性。測定有關垂體激素將證明垂體功能正常,除非淋巴細胞性垂體炎是綜合徵的組成部分
預防
 伽瑪刀
伽瑪刀併發症
女性缺乏LH和FSH,常並發閉經,第二性徵退化,不育。閹割或更年期女性症狀就是無性腺狀態的典型表現。男性缺乏促性腺激素,常並發陽痿,睪丸萎縮,第二性徵退化和精子生成減少伴不育。
