流行病學
Behcet病在世界各地均有發生,但多發生於遠東、中東和地中海沿岸的一些中國。在日本其患病率達83/10萬~100/10萬,在土耳其患病率高達80/10萬~300/10萬,中國、伊朗、以色列、科威特、沙烏地阿拉伯、突尼西亞、摩洛哥賽普勒斯、希臘等中國也是Behcet病的高發區。貝赫切特病引起的葡萄膜炎已成為一些中國常見的葡萄膜炎類型之一。
Behcet病可發生於任何年齡,但多見於20~45歲的青壯年。男性患者居多,但也有報導女性患者多於男性患者。發病機制
 貝赫切特病
貝赫切特病1.病毒感染學說 認為Ⅰ型單純皰疹病毒與Behcet病的發生有關,但尚需更多的研究加以證實。
2.細菌感染學說 20世紀90年代初的一些研究認為釀膿鏈球菌、血鏈球菌、唾液鏈球菌等感染可能在Behcet病中起作用。但直到為止尚未有從患者病灶中分離出這些病原體的報導,因此推測可能是這些病原體的感染誘發了自身免疫反應所致,所以Behcet病的治療並不需要使用抗生素。
3.自身免疫學說 自身免疫學說是廣為人們所接受的一種學說。該學說認為Beheet病是一種自身免疫性疾病。但有關引起貝赫切特病的自身抗原尚不清楚,推測視網膜S抗原、光感受器間維生素A類結合蛋白(interphoto receptor retinoid-binding protein,IRBP)、口腔黏膜抗原、細胞骨架中的中間絲、血管基底膜、髓磷脂鹼性蛋白、半乳糖腦苷脂、唇細胞胞漿抗原、唾液酸等所引起的自身免疫反應可能與貝赫切特病發生有關。最近發現Th1細胞在其發病中起著至關重要的作用。對活動性葡萄膜炎患者周圍血淋巴細胞T-bet表達的研究發現,其蛋白和mRNA表達均顯著增高,而T-bet是Th1細胞特異的轉錄激活因子,因此,提示患者體內可能有大量活化的T淋巴細胞 Behcet病患者周圍血淋巴細胞對凋亡有相對高的抵抗性,並發現這些細胞表面的Fas表達增高,但Fas L表達並沒有隨Fas表達升高而升高。由此推測 二者表達紊亂不能有效地誘導T淋巴細胞凋亡是導致這些細胞長期存在和炎症慢性化及復發的重要機制。
4.免疫遺傳因素 不同中國和地區的研究表明,Behcet病與HLA-B5、HLA-B51抗原密切相關。
有關免疫遺傳因素在貝赫切特病發生中的確切作用機制尚不完全清楚,推測可能有以下幾種:①疾病的易感基因和(或)抵抗基因與HLA基因連鎖不平衡,但到為止此兩種基因尚未被證實。腫瘤壞死因子(tumor necrosis factor,TNF)和熱休克蛋白-70(heat shock protein-70,HSP-70)的基因位於HLA-B位點附近,TNF是一種具有致炎作用的細胞因子,在Behcet病患者中此因子產生增多。HSP-70與自身免疫疾病有重要的關係,是否TNF和HSP-70即是Behcet病的易感基因尚有待進一步研究證實;②HIA-B51抗原本身可能是疾病的易感性基因;③HLA抗原與外來抗原具有交叉反應性;④HLA抗原可能作為細菌或病毒的受體而發揮作用。
5.環境因素 Behcet病的發病率農村高於城市,有人認為有機磷,有機氯農藥等造成的環境污染可能與貝赫切特病發生有關。
病理生理
該病發病病因不明確,可能與感染、遺傳、環境以及免疫功能異常等因素有關。病變以侵蝕小動脈、小靜脈及微血管為主,病損的血管和周圍組織中可見到淋巴細胞和單核細胞浸潤、血管壁壞死、擴張、破裂,腔內血栓形成或纖維增生造成管腔狹窄,病變可累及全身血管,如皮膚黏膜、眼睛以及全身多系統的細小血管炎,多數病例還伴有不同成度的關節症狀。
臨床表現
 貝赫切特病
貝赫切特病在病程經過中,以上4項指征全部出現者稱為完全型;出現其中3項,或雖無3項,但有復發性前房積膿性虹膜睫狀體炎、壞死性視網膜血管炎伴有口腔黏膜潰瘍等另一項指征者,稱為不完全型。
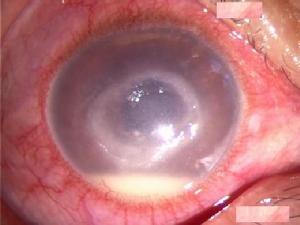
所有Behcet病患者中 有眼病變者約70%~85%。以眼病變為主要表現者,稱眼型Behcet病。眼病變中雖復發性前房積膿性虹膜睫狀體炎為經典表現,但以脈絡膜視網膜血管炎為主症者也並不少見,有時因眼球前段炎症而被忽略。
眼病變一般發生於其他器官炎症之後1、2年,也有首先出現者。因眼病就診的患者,除畏光、流淚、疼痛、視力下降等症狀外,尚有睫狀充血、灰白色KP;較稀薄的前房積膿,可隨體位轉變而緩慢改變其液平面,亦可在無睫狀充血等情況下突然出現 並能自發消失;虹膜後粘連、晶狀體瞳孔領被色素或滲出物遮蓋等體徵。少數病例還可見到虹膜角膜角的圓形黑色沉著物。如果眼底能窺見,則有玻璃體混濁,尤其下方灰白色疏鬆的團塊狀混濁;脈絡膜視網膜滲出、出血、視網膜血管充盈迂曲,甚至表現主幹或分支靜脈阻塞等;視盤充血水腫,邊緣出血等也時有發現。FFA可見廣泛的脈絡膜視網膜及視盤周圍螢光滲漏,也可因毛細血管阻塞而出現無灌注區,因FFA能誘發靜脈炎症反應,非不得已時儘量避免此項檢查。
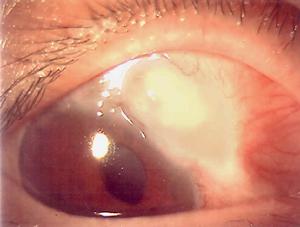
眼部炎症常因治療或自行緩解而減輕,但不能完全靜止。易反覆發作,發作有一定的周期性 每發作一次,病情加重一次。如此頑固遷延 往往長達數年之久,甚至在20年以上。終因繼發性青光眼、並發性白內障、視神經萎縮等而失明或因眼球遭受嚴重損害致眼球萎縮。自眼病出現至視力喪失一般不超過5年,平均3.36年。除葡萄膜視網膜炎症及由此繼發的種種眼內病變外,有時還可見淺層鞏膜炎。
眼以外的常見病變有:
1.反覆發作的口腔黏膜潰瘍 好發於口唇,頰部黏膜及舌面。潰瘍初起為紅色略高起的斑點,1~2天內變成圓形或類圓形淺潰瘍,有清楚的紅色邊緣,表面有白色或黃白色假膜覆蓋,為2~12mm。潰瘍一般在7~10天癒合,大多不留瘢痕
2.反覆發作的皮膚結節樣紅斑 多見於上下肢、頸部及面部。紅斑輕度隆起,有皮下硬結及壓痛。10~14天趨於消失,消失處遺留色素沉著。皮膚病變的另一特點是對針刺等刺激非常敏感。在針刺或劃痕處皮膚出現紅腫硬結,甚至形成膿皰。
3.反覆發作的生殖器潰瘍 好發於陰囊、陰莖 陰唇,亦可發生於陰道及肛門周圍。潰瘍比口腔黏膜潰瘍要深,癒合後留有瘢痕。
4.反覆發作的多關節炎 最多見於膝關節,踝 肘、腕關節次之。關節紅腫疼痛,大多為非對稱性。
此外,全身大、中 小血管炎症,特別是四肢淺或深層血栓性靜脈炎;消化道與中樞神經系統病變有時也可出現
併發症:
最常見的併發症為並發性白內障,繼發性青光眼和視神經萎縮,三者的發生率分別為44.4%、16.7%、16.%。其他併發症有視網膜新生血管、新生血管性青光眼等。
診斷
 貝赫切特病
貝赫切特病鑑別診斷:
貝赫切特病需與Reiter綜合徵、Stevens-Johnson綜合徵鑑別。二者均可發生前部葡萄膜炎或結、角膜等眼部炎症、亦可有口腔、生殖器潰瘍及皮膚紅斑、關節炎等與貝赫切特病相似的全身病變。但Reiter綜合徵無眼底改變;踝及骶髂關節X線攝片有關節損壞;並常有慢性前列腺炎。Stevens-Johnson綜合徵亦無眼球後節炎症;皮膚、黏膜主要為大皰性病變;且多數病例有高熱,劇烈乾咳等呼吸道症狀,與貝赫切特病不同。
實驗室檢查:
1.皮膚刺激試驗 前臂屈麵皮內注射生理鹽水0.1ml,48h出現直徑大於2mm紅色硬結或小膿皰、小丘疹者為陽性 提示中性白細胞趨化性增強,陽性率約40%。
2.C-反應蛋白(CRP)測定 CRP在眼部炎症發作前後均有升高,特別是在發作前不久最明顯;CRP增高同時有中性粒細胞數值增多者,1周內眼病發作的陽性率達86.1%,因此認為測定CRP對預測眼部炎症發作有一定價值。
3.紅細胞沉降速度及白細胞分類 貝赫切特病發病時,血沉明顯加快。中性粒細胞比值亦顯著增高。
4.病理學檢查 所有受害器官的基貝赫切特病理改變為血管炎,大多為滲出性,少數為增生性,或兩者兼而有之。急性滲出性病變表現為管腔充血、血栓形成 管壁及其周圍組織纖維蛋白樣變性 並有中性粒細胞浸潤和紅細胞外溢。中性粒細胞核常破碎成核塵。有明顯的水腫、纖維素滲出、膿腫形成。增生性病理所見也無例外
5.有條件或必要時,還可做血清纖維蛋白溶解系統和免疫遺傳學方面(6號染色體短臂)檢查。
其它輔助檢查:
1.眼部檢查 裂隙檢查可以發現特徵性的前房積膿,但出現率僅為40%,眼底鏡檢查可見下方玻璃體內雪球混濁,此體徵相對常見。
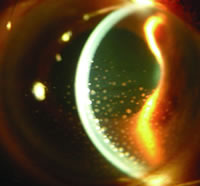
2.螢光素眼底血管造影檢查 對診斷有很大幫助。Behcet病性葡萄膜炎典型地表現為視網膜血管炎,螢光素眼底血管造影檢查對評價視網膜血管改變有重要價值。它可發現臨床上無任何視網膜、視網膜血管改變的視網膜血管炎 可以動態評價視網膜炎和視網膜血管炎的變化和藥物治療作用,可以監測炎症對視網膜血管和視盤血管損害的範圍及其程度。
Behcet病性葡萄膜炎的螢光素眼底血管造影檢查可發現以下多種改變(圖1):
(1)瀰漫性的視網膜毛細血管滲漏、視盤血管滲漏和受累大血管的滲漏。
(2)後期視網膜血管壁染色。
(3)視網膜毛細血管閉塞、無灌注區 側支循環形成和視網膜新生血管。
(4)黃斑囊樣水腫、黃斑裂孔、視網膜前膜。
除視網膜改變外,螢光素虹膜血管造影還可發現虹膜血管有螢光素滲漏,提示血-房水屏障功能遭到破壞。
治療及預後
 貝赫切特病
貝赫切特病關於免疫抑制藥的選擇意見不一。在環磷醯胺(cyclophoshpamid) 硫唑嘌呤(azathioprine)、苯丁酸氮芥(瘤可寧,chlorambucil)等烷化劑免疫抑制藥中 以苯丁酸氮芥療效最佳。開始日劑量為0.1~0.15mg/(kg?d),持續5~6個月,或在炎症控制3~4個月後逐漸減量,最後減至2mg/d的維持量 整個療程在1年以上。用藥期間應定期檢查血象,若白細胞總數急劇減少,或眼底出現視盤水腫、視網膜出血等不良反應時應停用。另外,瘤可寧可引起不育症,用藥前應獲得患者及其家屬同意。腎功能不良者禁用。日本學者對環孢素的評價較高 認為重症病例之所以減少,與環孢素普遍套用有關 但也必須注意其毒副作用,肝、腎功能不良、降壓藥不能控制的高血壓、妊娠期患者,均屬禁忌 此外,環孢素A易於引起神經系統損害,因此對神經型Behcet病或有神經精神病史者,亦不宜套用
免疫調節藥左鏇咪唑(levamisole)對口腔黏膜潰瘍,白細胞趨化因子抑制劑,秋水仙鹼對皮膚結節樣紅斑各具特點。對伴有這些眼以外病變的患者,可選擇使用。
貝赫切特病多器官損害的病理基礎是血管周圍炎及血管內膜炎。實驗室檢查纖維蛋白溶解活性下降,凝血功能亢進,血液中免疫複合物增高,容易發生脈絡膜血管及視網膜靜脈血管阻塞等。因此,纖維溶解酶原激活劑,血小板凝集抑制劑等,視病情需要給藥;無效時試行血漿置換療法(plasmapheresis)。
由貝赫切特病所致的視盤,視網膜新生血管以及視網膜靜脈或毛細血管阻塞是否可做光凝治療,玻璃體積血與嚴重炎症滲出時是否可作玻璃體切割術等問題,學者們有意見分歧 尚無定論。
預後:
一般講貝赫切特病預後較好。有中樞神經系統累及者,生命預後差。眼病預後差,失明者達25%。自採用免疫抑制藥與糖皮質激素聯合治療以來,情況已大有改善。
