病理
肘關節結構屬於滑車型關節,由三根骨骼構成,及肱骨遠端與其兩踝,尺骨近端及其半月切跡和橈骨小頭。它們構成包含在一個關節囊內的三個關節面;肱尺關節、肱橈關節和近端的尺橈關節。上述三個關節面均由一層薄的關節囊覆蓋,其後方不及前方堅固。關節藉助堅固的韌帶與肌肉(肱肌、肱橈肌、橈側腕長伸肌等)以加強穩定。關節的主要功能為屈、伸前臂和前臂鏇前與鏇後活動。
臨床表現
 肘關節結構屬於滑車型關節
肘關節結構屬於滑車型關節肘關節結核與其他關節一樣發病緩慢,初起時症狀輕,主要表現是疼痛、局部腫脹、壓痛、活動功能受限。單純骨結核多於尺骨鷹嘴,次為肱骨外膜。腫脹與壓痛只限於病變部位。鷹嘴結核寒性膿腫見於其附近。外踝結核膿腫可沿伸肌間隙向前臂流注。
單純滑膜結核較少見,在關節周圍出現在腫脹,輕度腫脹首先出現肘三頭肌妥內外側,肱骨內、外踝和尺骨鷹嘴間凹陷處變為飽滿。肘關節周圍壓痛廣泛。病變發展為全關節結核,腫脹和壓痛加重,患肢常呈梭形腫脹,多有膿腫竇道形成。
關節活動功能更加受限,破壞嚴重的全關節結核可發生病理性脫位。當肘關節病變治癒時,關節多強直於非功能位。
診斷依據
 肘關節結核與其他關節一樣發病緩慢
肘關節結核與其他關節一樣發病緩慢這種檢查方法是隨分子生物學技術的迅速發展而對結核病診斷是一種突破性方法,極大的縮短了檢驗時間其特異性和敏感性都很高,若不能獲得穿刺液如單純骨結核時,可行快速免疫色譜測定法檢查。這是一種採用生物工程重組DNA技術生產5種純化單體抗原,分別固定在ICT-TB試劑盒的特製卡片紙板上,將被測者血清流過上述卡片紙板抗原帶上,如呈現紅色線條即為陽性反應,指示被測者患有活動性骨關節結核。這種測定法具有敏感性及特異性高、快速(只需15min),簡便優點其陽性率為80%。是診斷活動性骨關節結核的一種特異的免疫血清學方法,同時在鑑別診斷上也有價值。
1.有結核病史或與結核病患者接觸史。
2.可有低熱、盜汗、食慾減退、消瘦等中毒症狀。
3.肘關節腫脹、疼痛、壓痛、活動受限,可僵於半伸直位。
4.肘部可有寒性膿腫,潰破形成竇道。
5.結核活動期血沉增快。
6.X線攝片顯示肘關節有骨質破壞,關節間隙狹窄或消失。
併發症
合併其他器官結核。
鑑別診斷
骨關節結核常與下列疾病相鑑別。
1.類風濕性關節炎該病為多發性、對稱性關節發病類風濕因子常為陽性。當鑑別有困難時可行滑膜活檢。
2.化膿性關節炎或骨髓炎病人有全身感染中毒反應病史,病變局部有化膿性炎症反應例如紅、腫、熱、痛,起病急驟,局部穿刺液細菌培養常為化膿性細菌。
輔助檢查
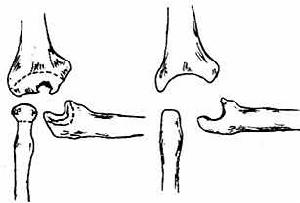
X線攝片單純滑膜結核顯示局部骨質疏鬆和軟組織腫脹。在鷹嘴或外踝中心型結核,可見死骨形成。若病變累及鄰近骨幹,可見骨膜性新骨形成。早期全關節結核,可見關節邊緣局限性骨質破壞,或輕度關節軟骨下骨板模糊。晚期全關節結核,關節軟骨下骨板廣泛模糊,關節間隙變窄。竇道繼發感染骨質顯示硬化。
治療措施
一.單純滑膜或 骨結核用石膏托將肘關節固定90°屈曲和前臂鏇轉中立位,直至肘關節肌肉痙攣、疼痛消失為止,每日取下石膏托,行肘關節屈曲和前臂鏇轉活動2~3次。單純骨結核特別位於關節外者,應及早手術清除。單純滑膜結核,可關節內注射INH治療,均經肱骨外髁和橈骨小頭間或肘關節後側尺骨鷹嘴和肱骨滑車間注入。
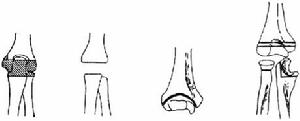 肘關節結核
肘關節結核1.肘關節單純滑膜結核治療 經肘關節後側途徑在肘關節後方“S”切口或直切口。肱三頭肌妥作舌狀向下翻轉在肘關節水平向肱骨內、外上踝切開,將伸、屈肌總妥分別自肱骨內、外上踝行骨膜下剝開,顯露肘關節內、外側副韌帶,橈骨環形韌帶,橈骨環形韌帶及關節囊。屈曲肘關節於90°,切斷肘關節內、外側副韌帶,環形韌帶、關節囊和滑膜,進入肘關節。將肱尺、肱橈和上尺橈關節後方的增厚和水腫的滑膜切除,並刮除軟骨邊緣的肉芽組織。進一步屈曲肘關節至120°左右,切除肘關節前方的滑膜及壞死組織。沖洗局部,將切斷的側副韌帶、環狀韌帶關節囊和三頭肌健縫合。石膏托固定3周后開始關節功能鍛鍊。
2.單純骨結核的治療
無明顯死骨中必型或邊緣型骨結核未累及肘關節者,先行非手術治療,如療效不好可根據骨病灶的部位,採取不同的手術切口。
(1)尺骨後側正中直切口 切口鷹尺膜後,行病灶清除,術畢按層縫合,石膏托固定3周。
(2)肱骨內踝切口 肘關節屈曲90°,經過內上踝的頂點作一關節上下各4cm的內側切口。在肱骨內上踝後方尺神經溝內,游離尺神經,並向後牽開。在內上踝前方把所有的軟組織剝離,用小骨鑿將內上踝鑿下,將其與屈肌總妥一併向遠側翻轉,注意保護好由屈肌外側緣進入支配前臂屈肌群的正中神經分支。這時切開關節囊可清除肱骨內上踝病灶。正中神經在關節前方通過,要加注意。
(3)肱骨外踝切口 經外上踝的頂點作一關節上下各4~5cm外側切口。顯露外上踝的頂點,在肱三頭肌和橈側腕長伸肌與肱橈肌之間的間隙,從遠側向近側逐步顯露。切口聽近側要注意橈神經,將伸肌總腱在外上踝行骨膜下剝離,並向外側翻轉,顯露肱橈關節,保護好進入鏇後肌橈神經深支。將肱橈肌和橈側腕長伸肌行骨膜下剝離,切開關節囊,顯露肘關節的外側部分。
3.肘關節叉狀切除術 適於晚期全關節結核的12歲以上病人。採用肘關節後側途徑。肱骨下端和尺橈骨上端總切除範圍2~4cm,如過少關節活動不好,切除過多影響伸、屈肌總腱的附著點,而致術後關節松馳而不穩定。橈骨頭全部切除,但應保留肱三頭肌附著點的橈骨粗隆,尺骨上端應保留喙突和部分鷹嘴,作為肱前肌和肱三頭肌的著點。骨端切除後再將軟組織病變清除,沖洗創口呵由鷹嘴向肱骨下端不同方向鑽入克氏兩根,以保持骨端間1~1.5cm的間隙,針尾留在皮外,以便術後拔除。
診斷失誤
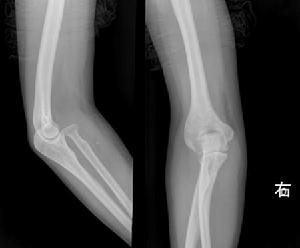 肘關節結核
肘關節結核原因分析:肘關節結核初期症狀、體徵不明顯,易被忽視。
預防措施:對於無明顯誘因出現肘關節疼痛者,應詳細詢問有無其他部位的結核病史,有無長期低熱、乏力、食欲不振。必要時應查血常規和血沉。
肘關節結核中、後期誤診為類風濕性關節炎及化膿性關節炎
原因分析:肘關節結核早期由於症狀輕微,易被忽視,就診時往往已到中、後期。中期時患肘疼痛進行性加重,呈半屈曲位,活動障礙,膿腫形成,肘部呈梭形腫脹。易與單發肘關節類風濕性關節炎相混淆。後期膿腫破潰尤其是合併混合感染時易與化膿性關節炎相混淆。
防治措施:參見本節中肩關節結核。
治療失誤
 肘關節結核-書籍
肘關節結核-書籍原因分析:尺神經從肱骨內髁後方經過,被炎性組織包裹,未能很好分離,術中強力屈肘時拉傷或被手術器械誤傷。
防治措施:術中仔細分離尺神經,最好從正常組織開始,逐漸向炎性粘連區分離,如此可減少誤傷尺神經的可能。在未將尺神經游離之前,避免將患肘強力屈曲.以防拉傷尺神經。
肘關節融合術後假關節形成
原因分析:肘部關節面較多,接觸面積較小,因此融合術後容易形成假關節。
防治措施:術中應儘可能地將關節面修整平坦,以保證接觸良好;給予可靠的內固定並充分植骨;有效外固定的時間應足夠長。
治癒標準
治療後,全身情況良好,局部症狀消失,手術後傷口癒合,功能基本恢復。血沉正常。X線攝片顯示關節間隙清晰或融合於功能位,病變癒合。
預防
 病理分期
病理分期肘關節結核休息、制動和營養:全身情況的好壞與肘關節結核病灶的好轉或惡化有密切關係。休息和營養作為改善全身情況的一個重要步驟是不可忽視的。休息使機體代謝降低,消耗減少,體溫下降,體重增加,有利於肘關節結核患者體力的恢復。局部制動使肘關節結核病變處負重減輕,活動減少,既能減少疼痛,又能防止肘關節結核病變擴散,有利於組織修復。
一般地說,體溫不高,肘關節結核病情穩定的患者可適當地多活動一些,有的還可以做一些與病無害的體操活動。體溫高、病變不穩定或多髮結核病人應多休息一些。上肢結核比下肢或脊柱結核可以多活動一些。關節疼痛較重的肘關節結核病人除全身休息外,局部還可用皮牽引、夾板、石膏托或支架制動。但也不應制動過久,待肘關節結核疼痛減輕後即可解除制動。除休息和制動外,改善肘關節結核患者營養狀態也很重要。
發熱肘關節結核病人應給予可口、易消化、富於營養的食物。一般肘關節結核患者以多種食物雜食為佳,避免偏食,這樣各種營養成分可以互相補充,不致缺乏。乳類、蛋類、魚類、青菜、水果都可用。粗糧的營養價值比細糧高,故應與細糧適當搭配食用。
