 糖尿病性白內障
糖尿病性白內障症狀體徵
 糖尿病性白內障體徵
糖尿病性白內障體徵真性糖尿病性白內障多發生於30歲以下、病情嚴重的幼年型糖尿病患者。常於雙眼發病,進展迅速,晶狀體可能在數天、數周或數月內全渾濁。開始時,在前後囊下的皮質區出現無數分散的、雖黑或藍色雪花樣或點狀渾濁。可伴有屈光變化。當血糖升高時,血液中無機鹽含量減少,滲透壓降低,房水滲入晶狀體內,使之更加變凸而成為近視。當血糖降低時,晶狀體內水分滲出,晶狀體變為扁平而形成遠視。
疾病病因
 糖尿病性白內障
糖尿病性白內障病理生理
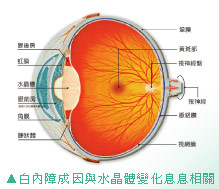 糖尿病性白內障病理
糖尿病性白內障病理形成
 糖尿病性白內障形成
糖尿病性白內障形成正常情況下,晶狀體通過表膜吸收前房水中的營養物質,排除代謝產物。當患有糖尿病時,晶狀體內過多的葡萄糖經醛糖還原酶轉化為山梨醇和果糖,使之滲透壓升高,晶體即吸收水分而腫脹;加之晶體的蛋白質被糖和晶體蛋白合成障礙,最終導致晶體混濁,長期慢性高血糖久而久之引起白內障。
在白內障形成之前,糖尿病患者會感到屈光的改變,並隨血糖濃度的高低而呈階段性的屈光變化:血糖濃度升高.變為近視;血糖濃度降低後,會變為遠視。這種屈光的改變反映了晶體內糖及其代謝產物如山梨醇的積聚情況,糖分增加使滲透壓升高,導致晶體的水化和腫脹。如果血糖和房水中糖濃度降低,晶體和房水的滲透壓出現差異,晶體高滲水腫加劇,嚴重時導致晶體渾濁,形成白內障。
治療方案
 糖尿病性白內障治療
糖尿病性白內障治療②在糖尿病性白內障早期,嚴重控制血糖,晶狀體渾濁可能會部分消退。
③當白內障明顯影響視力,妨礙工作和生活時,可在血糖控制下進行白內障摘除術和IOL植入術。
④如有糖尿病性視網膜病變,宜在白內障手術前做雷射視網膜光凝。手術後應繼續治療眼底病變。
很好地控制血糖有利於防止或延緩白內障的發生。目前沒有任何藥物可以使混濁的晶體再變為透明。用手術摘除混濁的晶體,去除擋住光線的障礙物,才是有效的治療方法。白內障可分為初發期,膨脹期、成熟期、過熟期等,發展到成熟期即告失明。當白內障發展到成熟或近成熟時,在控制好糖尿病的前提下,可進行白內障摘除術,否則很容易引起感染和眼內出血等併發症。隨著人工晶體植入及白內障摘除術的發展,手術時機可以相應提前。但在手術前,應檢查明確雙眼的光感定位良好,眼內壓力正常,眼部無炎症及無嚴重的全身性疾病,如高血壓、尿毒症等,才能收到較好的效果。
大部分病人除有白內障外還可合併有視網膜病變。由於白內障手術後有糖尿病視網膜病變加快發展的傾向,術後6~8周,活動的增殖性視網膜病變可致虹膜改變,故手術前儘可能作眼底檢查,如有危險徵象,應先作雷射光凝;若白內障術後才發現眼底有增殖性病變,或肯定較術前有發展,在白內障術後5周內作雷射治療。根據臨床觀察,若無或僅有輕度視網膜病變,白內障摘除後可植入人工晶體,若眼底視網膜病變很嚴重者則不適宜植入人工晶體。因為就是作了白內障術植入了人工晶體,視力也難改變。
相對普通人而言,糖尿病病人的白內障摘除術後更易出現併發症,如黃斑囊樣水腫、糖尿病視網膜病變發生或發展的進程加快、眼前段新生血管生成(虹膜紅變、新生血管性青光眼)、玻璃體出血等。術後可以口服非甾體抗炎劑,或局部滴皮質類固醇激素,並密切隨訪,觀察有無虹膜新生血管,擴瞳檢查是否有黃斑水腫、視網膜病變的發展情況等。
術前準備
糖尿病患者通常有很多併發症,有其實它與眼睛的關係甚為密切,糖尿病性白內障是引起失明的主要原因。一、嚴格控制血糖、控制飲食、生活起居規律。飯食上定時、定量,多吃蔬菜和豆製品。按時服降血糖藥,術前儘可能將血糖控制在正常範圍以內,尿糖陰性或一個加號以內。
二、注意全身檢查,有無感染病灶,心、肺、肝、腎功能檢查及血漿蛋白定量,全身情況較差或有感染者(如咳嗽等),應推遲行白內障手術。
三、詳細檢查有無五官科病灶,如慢鼻竇炎、牙殘根等,眼瞼有無化膿性炎症,沖洗淚道是否通暢等,必要時做結膜囊細菌培養及藥物敏感試驗。
四、視功能及眼前節檢查,包括光覺、色覺及光定位檢查,同時應檢查虹膜及瞳孔緣有無新生血管,與晶狀體囊膜有無粘連。此外還應注意眼壓是否正常,有無眼肌麻痹等。
五、眼後節檢查,包括玻璃體是否混濁,有無糖尿病性視網膜病變等,眼底看不清者應行B超及視網膜電流圖檢查。
六、手術當天應給於鎮靜劑,如魯米娜0.09克1次服,術中操作要輕、穩、準、快,儘量縮短手術時間。有虹膜新生血管及眼底視網膜病變在Ⅲ期以上者,儘可能採用簡單手術方法,一般不主張安放人工晶體。
那糖尿病眼病患者視力下降,以及白內障要怎樣治療?怎樣護理呢?
1、生活護理。養成良好的生活習慣,保持適當的有氧運動,做好糖尿病的自我管理的工作。
2、血糖控制。利用合理的飲食、運動和藥物控制血糖在正常值範圍內,儘量減少血糖的波動,可降低糖尿病患者視網膜周血管的壓力,從而使血塞減少,視力也會慢慢有所恢復。
3、手術治療。如果是糖尿病性白內障,可通過摘除白內障的手術進行治療。
用藥安全
 糖尿病性白內障用藥
糖尿病性白內障用藥2、飲食宜含豐富的蛋白質、鈣、微量元素,多食含維生素A、B、C、D的食物;
3、平時多食魚類,能保持正常的視力,阻緩病情的進展;
4、並發性白內障當積極治療原發病,如糖尿病應控制血糖;慢性葡萄膜炎應積極查找病因,並堅持治療,預防復發。
