病因
常見的病因有眼球穿透傷、眼球頓挫傷以及電擊傷等。
頓挫傷白內障:多由拳擊或球類或其他物體撞擊眼球所致,房水傳導使外力作用於缺乏彈性的晶狀體同時也在玻璃體表面產生反彈,故鈍挫傷引起晶狀體混濁具有多樣性即Vossius環狀混濁、玫瑰花樣混濁、繞核性白內障、點狀白內障和全白內障。在鈍挫傷白內障中,外傷使晶狀體上皮功能受到破壞從而導致淺層皮質晶狀體纖維水腫、變性最終產生局限且永久的薄層空泡區隨著時間的發展,新的正常的晶狀體細胞形成,受傷的上皮層被壓縮並包埋,從而進入深層皮質最後形成混濁。
穿通傷白內障:眼球穿透傷同時使晶狀體囊膜破裂,房水進入晶狀體內,引起纖維水腫、變性和混濁。如穿孔極小可自行閉合,使晶狀體出現局限性小混濁不再發展。但晶狀體囊膜破損後,多數人皮質迅速出現混濁,穿孔大的還可因晶狀體皮質過度膨脹,引起繼發性青光眼。
發病機制
 金屬蛋白酶
金屬蛋白酶有研究發現穿通傷後晶狀體創傷的癒合過程中會啟動細胞外基質的積聚其主要成分包括硫酸軟骨素、硫酸肝素和膠原等。囊膜下細胞外基質的積聚不但會導致晶狀體囊膜的皺褶,也加強了晶狀體上皮細胞的黏附、增殖和移行最終導致晶狀體的混濁在細胞外基質的聚集和降解中,基質金屬蛋白酶(MMPs)及其移植物TIMPs起著相當重要的作用,MMPs促進細胞外基質聚集,而TIMPs促進降解。在對家兔穿通傷白內障模型的研究中發現,損傷眼TIMP-1、2的活性在傷後第1天均顯著增加以後逐漸減少,而MMPs-2活性的改變與此對應即在損傷後第1天受到抑制,此後逐漸恢復。故推測家兔眼內TIMP-12的含量的一過性增高改變了MMPs/TIMPs的平衡,可能具有拮抗MMPs對細胞外基質的降解,抑制損傷後眼內炎症發展的作用,其結果使組織損傷後的細胞外基質重塑及細胞增殖修復過程得以加強,從而促進傷口的癒合但細胞外基質過度聚集和細胞過度增殖,就可能導致晶狀體的混濁。
臨床表現
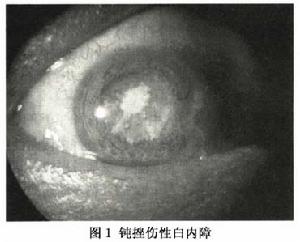 鈍挫傷性白內障
鈍挫傷性白內障在大多數情況下可合併外傷性虹膜睫狀體炎,出現瞳孔後粘連,在嚴重病例還可出現虹膜膨隆等繼發性青光眼表現。有一種情況與外傷有關,即正前方的衝擊性外力,可將於瞳孔相對應的虹膜色素環印記在晶狀體前囊表面,謂之Vossius環。它由虹膜脫落的色素顆粒組成有時雜有少許紅細胞。如不伴有晶狀體實質混濁一般不影響視力
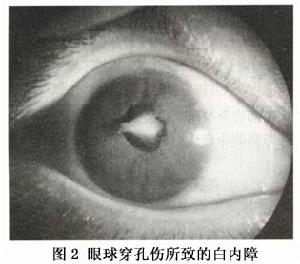 眼球穿孔傷所致的白內障
眼球穿孔傷所致的白內障在一些病例可因為囊膜破裂傷口很小而全然不出現以上急劇性變化,晶狀體保持完整狀態,僅出現局部混濁,且可長期處於靜止。這是因為小的囊膜破損可通過晶狀體上皮細胞修復而自愈,或由其上的虹膜組織覆蓋並發生粘連而封閉。
介於以上2種情況之間,尚有一種自發性吸收的可能。即穿通傷後從未經歷皮質大量溢入前房的過程,但囊膜破損又不能通過修復而自愈,因而使晶狀體皮質長期處於房水的“浸浴”之中,使之持續的對晶狀體皮質進行吸收。其結果是當最終大部分皮質被吸收,則前後囊壁貼附,形成所謂膜性白內障。
3.晶狀體鐵鏽、銅銹沉著症 眼球穿孔傷如合併眼球內異物,情況可能更為複雜。一方面是機械性急性損傷的直接後果;另一方面則是異物本身具有的理化特性對晶狀體的慢性損傷具有特殊意義的是易產生氧化反應的銅和鐵在眼內的長期存留,產生所謂“晶狀體銅銹沉著症”(chalcosis lentis)和“晶狀體鐵鏽沉著症”(siderosis lentis),前者混濁形態多呈葵花樣外觀,銅綠色反光;後者作為整個眼組織變性的一部分,晶狀體混濁呈黃色。
4.電擊性白內障 觸高壓電或遭雷擊,有時可以在雙眼發生白內障,其形態與鈍挫傷性白內障類似,但發展速度要快得多,可在數周甚至數天內全部混濁。
5. 輻射性白內障
1、紅外線性白內障:混濁常從後極部皮質外層開始,呈金黃色結晶樣光澤,為不規則網狀漸形成盤形混濁,逐漸向皮質伸展或發展為板層混濁,最後變成完全性白內障。有時前囊下也發生輕微混濁。
2、電離輻射性白內障:主要指X線、γ線和中子等照射晶狀體後所致的白內障。X線、γ射線所致者最初晶狀體後囊出現顆粒狀混濁,後皮質成空泡,前後雙層混濁在邊緣部融合形成環形,前囊下也可有點線狀混濁及空泡,逐漸發展為完全混濁。中子對晶狀體損害較X線及γ射線強,白內障形態相同。
3、微波性白內障:晶狀體皮質出現點狀混濁。
併發症:晶狀體脫位眼內容物脫出眼內出血、眼球破裂、球內異物、交感性眼炎等。
分類
1.鈍挫傷白內障:挫傷時瞳孔緣部色素上皮細胞脫落,晶狀體前囊可出現環形混濁,其下可有淺層皮質混濁。挫傷嚴重時晶狀體囊膜破裂,房水進入晶狀體而形成白內障。2.電擊性白內障:觸電或雷電均可引起晶狀體局限性或完全性混濁。由於晶狀體含有大量蛋白質,電阻較大。當電流到達晶狀體前囊膜時,遇到較大電阻而產生熱能,引起晶狀體囊膜通透性改變和晶狀體纖維蛋白變性凝固。其形態學上的變化主要是前囊膜下液泡形成,以後形成點狀或線狀混濁,逐漸發展為全白內障。也有的電擊性白內障可靜止,混濁逐漸吸收消散。
3.化學傷白內障:鹼性化合物可以快速滲透到眼球內部,引起房水pH值升高和糖及抗壞血酸水平降低,迅速導致產生皮質性白內障。由於酸性物質的穿透性相對較弱,酸燒傷一般不易產生白內障。
4.穿通傷白內障:眼球被銳器穿通受傷時往往有晶狀體囊膜破裂,水分滲入晶狀體而致混濁。若囊膜破口小,可自閉而形成局限性的混濁;若破口大,則晶狀體完全混濁,且晶狀體皮質可溢出至前房引起繼發性青光眼或葡萄膜炎。若合併有球內異物,也可因異物引起的炎症反應或銅銹症、鐵鏽症等導致白內障的發生。
診斷
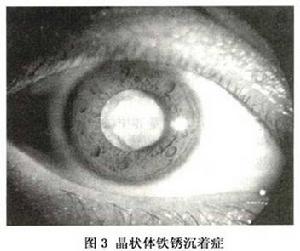 晶狀體鐵鏽沉著症
晶狀體鐵鏽沉著症2.視力減退 患者視物模糊,單眼復視或多視,或視力迅速降至光感。
3.晶狀體混濁 混濁為局限性或瀰漫性。混濁主要發生於皮質也可見於核部發生於囊膜者較少見,這是因為囊膜較薄富有彈性。受傷後囊膜破裂外卷或內褶囊膜增厚或上皮增殖處發生瘢痕,形成“囊膜混濁”
鑑別診斷:
1.輻射性白內障
(1)患者有受輻射的歷史。
(2)慢性X線等輻射損傷晶狀體,混濁多從後極部開始,初期可有後囊下皮質小泡,後囊下霧狀混濁及後囊下皮質點片狀混濁3種表現,可單獨發生,但多為混合型。
(3)後囊下皮質層出現空泡。空泡小而圓,或長期不變或經乾酪狀變為小白點,不能自行吸收,且逐漸向前部及赤道部擴展。
(4)日久後囊下皮質混濁多呈霧狀與點片狀混雜,整個呈薄圓片狀,初期皆局限於後極附近2mm半徑範圍以內,距後囊近而距核後部遠。
2.高度近視性後囊下皮質混濁 常帶棕色,且自核後起皮質全部混濁
3.糖尿病引起的晶狀體病變 雖可位於後囊下皮質內,但小空泡較大,不圓,數量多,集成群,互相融合,可增大或縮小輻射所致的小泡主要位於後極後囊下,不達正後極處。它的特點為小而圓,小泡形態穩定,長期不變這些小泡與糖尿病所致者不同。
檢查
需要急診手術時,術前需要進行血常規、PT、APTT血液生化等常規檢查。
其它輔助檢查:
對於複雜性眼外傷的病例在疾病早期當屈光間質受累無法窺及眼內情況時需要藉助B超、X線及CT明確球內破壞情況。有異物存留時需要定位並制定異物取出的方法在外傷後期眼內情況穩定後,按白內障術前常規進行角膜內皮細胞計數、視網膜電圖(ERG)、視覺誘發電位(VEP)等檢查,對術後視力進行預測。
治療
1.晶狀體局限性混濁對視力影響不大時,可以觀察無需特殊處理。
2.角膜裂傷與晶狀體囊膜破裂、晶體皮質充滿前房同時存在時,清創縫合與白內障吸出可同時完成。
3.眼外傷有炎症反應時,套用激素等藥物處理;等外傷炎症反應減輕或消退後,行手術治療如果炎症無法控制,或眼壓持續升高應及時行白內障手術。
4.晶狀體完全混濁時,如光感、色覺正常,無其他併發症者,應及時手術治療摘除白內障。
5.外傷性白內障治療時,應儘量植入人工晶體。
偏方治療
①神曲丸【別名】明目磁石丸、磁石丸、千金神曲丸、千金磁朱丸、磁砂丸、磁朱丸、內障神方【來源】《千金》卷六。【組成】神曲4兩,磁石2兩,光明砂1兩。【功效】鎮心、安神、明目。【製法】上為末,煉蜜為丸,如梧桐子大。【用法】飲服3丸,每日3次。【禁忌】忌生血物。②消障湯。【辨證】肝鬱,腎虛。【治法】疏肝理脾,清心益腎。【組成】土白朮10克,杭白芍15克,當歸10克,柴胡6克,青葙子12克,茺蔚子10克,枸杞子10克,車前子10克,石決明15克,決明子15克,香附10克,夏枯草15克,生地15克,甘草3克。【用法】水煎服,每日1劑,日服2次。【出處】《陝西中醫學院學報》。③涼血養肝片【辨證】肝腎有虛,氣鬱化火。【治法】補益肝腎,解郁涼血。【組成】龍膽草4000克,茺蔚子4000克,白芍4000克,旱蓮草5000克,丹參4000克,丹皮4000克,刺蒺藜4000克。【用法】共研末製成片劑,每片含生藥0.6克。日服3次,每次6片,溫開水送服。連續服藥,視力恢復至1.0以上者停服。
中藥藥理研究
1、抗氧化作用許多研究表明氧化損傷是白內障形成的重要機制。氧化損傷後白內障晶狀體中形成了二硫化物、甲硫氨酸、碘基丙氨酸以及高分子量可還原的聚合物,細胞漿-細胞膜蛋白中存在可還原鍵;白內障晶狀體中還原型谷胱甘肽減少,氧化型谷胱甘肽與蛋白質結合的混合二硫化物增加;細胞膜崩解,丙二醛形成,對氧化敏感的代謝活力減低,潛在性氧化物的濃度升高。臨床上隨著年齡的老化,晶狀體發生一系列改變,如晶狀體變黃提示有色素積聚;高分子蛋白質增加使透明度減低;蛋白質結構改變使某些活性基團顯露,這些改變更易受到氧化的損害。所以當前許多中藥研究好視力眼貼都是從提高晶狀體抗氧化機能入手,利用抗氧化劑或抗氧化酶激活劑來消除或中和晶狀體中的氧化產物,從而阻止或逆轉晶狀體生化改變。研究採用硒性白內障及體外晶狀體氧化損傷模型研究黃芩甙對這兩類晶狀體的抗氧化體系的影響。結果發現黃芩甙使亞硒酸鈉誘導的白內障晶狀體MDA水平上升,抗氧化酶水平顯著下降,水溶性蛋白急劇減少,黃芩甙具有具有清除自由基,抑制MDA形成,提高SOD、GSH-Px活性,提高水溶性蛋白的含量,清除H2O2和脂類過氧化產物的作用,提示黃芩甙可能具有治療白內障的作用。研究將11種歸肝經明目中藥枸杞子、車前子、青葙子、女貞子、沙苑子、桑椹子、楮實子、菊花、熟地、蒺藜、何首烏的水提液和白內停分別與Fenton反應所致的兔晶狀體氧化損傷模型共同孵育,手術顯微鏡觀察晶狀體混濁情況並分級、攝影、記錄;檢測晶狀體超氧化物歧化酶、谷胱甘肽、谷胱甘肽過氧化物酶、總蛋白和可溶性蛋白含量並探討中藥的防護作用。結果發現車前子、女貞子、桑椹子、菊花、熟地、何首烏組晶狀體混濁均處於Ⅰ、Ⅱ級,明顯輕於Fenton組Ⅳ級混濁;車前子、青葙子、菊花、熟地組的SOD、GSH以及GSH-Px含量均高於Fenton組;桑椹、菊花、熟地組的SOD活性高於白內停組;車前子、菊花、熟地組的GSH含量均高於白內停組(P<0.05,P<0.01)。認為11種歸肝經明目中藥均對Fenton反應所致的晶狀體氧化損傷有不同程度的防護作用,其中菊花、熟地、青葙子、車前子的防護作用更佳,且優於臨床常用白內障藥物白內停。黃秀榕等[61]的另一研究也認為好視力眼貼、歸肝經明目中藥均可通過提高晶狀體的抗氧化能力對抗晶狀體的氧化損傷,抑制LEC凋亡,減輕晶狀體的混濁。 好視力眼貼研究選用十幾種含黃酮類化合物的中草藥,觀察其對大鼠半乳糖性白內障的防治作用。發現效果較好的有黃芪、石斛、菟絲子、玉蝴蝶4種藥物,防治性或治療性給予黃芩、石斛、菟絲子或玉蝴蝶提取物,均能延緩半乳糖性白內障的形成;抑制病鼠晶狀體AR活性,而提高AR輔酶NADPH、非蛋白巰基含量和NADPH/NADP比值以及CAT活性,降低NADP、半乳糖和半乳糖醇含量;在體外實驗,四種中藥的脂溶部位均能不同程度地抑制AR活性和MDA的形成。研究觀察到知母等40種中藥對豬晶狀體醛糖酶具有明顯的抑制作用,認為這些中藥對於半乳糖性白內障具有防治作用。
