診斷
日本MCLS研究委員會(1984年)提出此病診斷標準應在下述六條主要臨床症狀中至少滿足五條才能確定:①不明原因的發熱,持續5天或更久;②雙側結膜充血;③口腔及咽部黏膜瀰漫充血,唇發紅及乾裂,並呈楊梅舌;④發病初期手足硬腫和掌跖發紅,以及恢復斯指趾端出現膜狀脫皮;⑤軀幹部多形紅斑,但無水皰及結痂;⑥頸淋巴結的非化膿性腫脹,其直徑達1.5cm或更大。但如二維超聲心動圖或冠狀動脈造影查出冠狀動脈瘤或擴張,則四條主要症狀陽性即可確診。 近年報導不完全性或不典型病例增多,約為10%~20%。僅具有2~3條主要症狀,但有典型的冠狀動脈病變。多發生於嬰兒。典型病例與不典型病例的冠狀動脈瘤發生率相近。一旦疑為川崎病時,應儘早做超聲心動圖檢查。
治療措施
急性期治療
1.丙種球蛋白 近年研究已證實早期靜脈輸入丙種球蛋白加口服阿司匹林治療可降低川崎病冠狀動脈瘤的發生率。必須強調在發病後10天之內用藥。用法為每日靜脈滴注丙種球蛋白400mg/kg,2~4小時輸入,連續4天;同時加口服阿司匹林50~100mg/kg·d,分3~4次,連續4天,以後閏至5mg/kg·d,頓服。
2.阿司匹林 早期口服阿司匹林可控制急性炎症過程,減輕冠狀動脈病變,但尚無對照研究表明阿司匹林治療能降低冠狀動脈瘤的發生率。服用劑量每天30~100mg·kg,分3
 川崎病
川崎病3.皮質激素 一向認為腎上腺皮質激素有較強的抗炎作用,可緩解症狀,但以後發現皮質激素易致血栓形成,並妨礙冠狀動脈病變修復,促進動脈瘤形成,故不宜單用強地松等皮質激素治療。除非並發嚴重心肌炎或持續高熱重症病例,可聯合套用強地松和阿司匹林治療,為控制川崎病的早期炎症反應一般不單用皮質激素。
恢復期的治療和隨後治療
1.抗凝治療 恢復期病例用阿司匹林每日3~5mg/kg,1次服用,至血沉、血小板恢復正常,如無冠狀動脈異常,一般在發病後6~8周停藥。此後6個月、1年複查超聲心動圖。對遺留冠狀動脈慢性期病人,需長期服用抗凝藥物並密切隨訪。有小的單發冠狀動脈瘤病人,應長期服用阿司匹林3~5mg/kg·d,直到動脈瘤消退。對阿司匹林不耐受者,可用潘生丁每日3~6mg/kg,分2~3次服。每年心臟情況。如超聲心動圖,臨床資料或運動試驗提示心肌缺血,應做冠狀動脈造影。患者有多發或較大的冠脈瘤,應長期口服造影。患者有多發或較大的冠脈瘤,應長期口服
 川崎病
川崎病2.溶栓治療 對心有梗塞及血栓形成的病人採用靜脈或導管經皮穿刺冠狀動脈內給藥,促使冠脈再通,心肌再灌注。靜脈溶栓1小時內輸入尿激酶20000u/kg,繼之以每小時3000~4000u/kg輸入。冠狀動脈給藥1小時內輸入尿激酶1000u/kg。也可用鏈激酶,靜脈溶栓1小時內輸入鏈激酶10000u/kg,半小時後可再用1次。以上藥物快速溶解纖維蛋白,效果較好,無不良反應。
3.冠狀動脈成形術(PTCA) 近年套用氣囊導管對冠狀動脈狹窄病例進行擴張,已獲成功。
4.外科治療 冠狀動脈搭橋術的適應證為:①左主幹高度閉塞;②多枝高度閉塞;③左前降支近高度閉塞。對嚴重二尖瓣關閉不全病例,內科治療無效,可行瓣膜成形術或瓣膜置換術。日本報導接受冠狀動脈分流術的62例川崎病患者,其中7例同時做二尖瓣手術。術前70%病人有心絞痛、心力衰竭或其他症狀。術後4年存活率87%,10年存活率45%,大多數死於後期心肌梗塞或猝死。
發生心原性休克,心力衰竭及心律失常應予相應治療。
病因學
病因尚未明確。本病呈一定的流行及地主性,臨床表現有發熱、皮疹等,推測與感染有關。一般認為可能是多種病原,包括EB病毒、逆轉錄病毒(retrovirus),或鏈球菌、丙酸桿菌感染。1986年曾報導患者外周血淋巴細胞培養上清液中逆轉錄酶活性增高,提示該病可能為逆轉錄病毒引起。但多數研究未獲得一致性結果。以往也曾提出支原體、立克次體、塵蟎為本病病原,亦未得到證實。也有人考慮環境污染或化學物品過敏可能是致病原因。
發病機理
近年研究表明本病在急性期存在明顯的免疫失調,在發病機理上起重要作用。急性期外周血T細胞亞群失衡,CD4增多,CD8減少,CD4/CD8比值增加。此種改變在病變3~5周最明顯,至8周恢復正常。CD4/CD8比值增高,使得機體免疫系統處於活化狀態,CD4分泌的淋巴因子增多,促進B細胞多克隆水活化、增殖和分化為漿細胞,導致血清IgM,IgA,IgG,IgE升高,活化T細胞分泌高濃度的白細胞介素(1L-1,4,5,6)、r-干擾素(IFN-r)、腫瘤壞死因子(TNF)。這些淋巴因子、活性介素均可誘導內皮細胞表達和產生新抗原;另一方面又促進B細胞分泌自身抗體,從而導致內皮細胞溶細胞毒性作用,內皮細胞損傷故發生血管炎。1L-11L-6、TNF增高尚可誘導肝細胞合成急性反應性蛋白質,如C反應蛋白、αr-抗胰蛋白酶、結合珠蛋白等,引起本病急性發熱反應。本病患者循環免疫複合物(CIC)增高,50~70%病例於病程第1周即可沒得,至第3~4周達高峰。CIC在本病的作用機理還不清楚,但本病病變部位無免疫複合物沉積,血清C3不下降反而升高,不符合一般免疫複合物病。上述免疫失調的觸發病因不明。現今多認為川崎病是一定易患宿主對多種感染病原觸發的一種免疫介導的全身性血管炎。
病理改變
根據日本MCLS研究委員會1990年對217例
死亡病例的總結,在病理形態學上,本病血管炎變可分為四期:Ⅰ期:約1~2周,其特點為:①小動脈、小靜脈和微血管及其周圍的發炎;②中等和大動脈及其周圍的發炎;③淋巴細胞和其它白細胞的浸潤及局部水腫。Ⅱ期:約2~4周,其特點為:①小血管的發炎減輕;②以中等動脈的炎變為主,多見冠狀動脈瘤及血栓;③大動脈少見血管性炎變;④單核細胞浸潤或壞死性變化較著。Ⅲ期:約4~7周,其特點為:①小血管及微血管炎消退;②中等動脈發生肉芽腫。Ⅳ期:約7周或更久,血管的急性炎變大多都消失,代之以中等動脈的血栓形成、梗阻、內膜增厚而出現動脈瘤以及瘢痕形成。關於動脈病變的分布,可分為:①臟器外的中等或大動脈,多侵犯冠狀動脈、腋、髂動脈及頸、胸、腹部其它動脈;②臟器內動脈,涉及心、腎、肺、胃腸、皮、肝、脾、生殖腺、唾液腺和腦等全身器官。血管炎變之外,病理還涉及多種臟器,尤以間質性心肌炎、心包炎及心內膜炎最為顯著,可波及傳導系統,往往在Ⅰ期病變時引致死亡。到了第Ⅱ、Ⅳ期則常見缺血性心臟病變,心肌梗塞可致死亡。還有動脈瘤破裂及心肌炎也是Ⅱ、Ⅲ期死亡的重要原因。MCLS的血管病理與嬰兒型結節性多動脈炎非常相似。除冠狀動脈或肺動脈瘤和血栓形成外,主動脈、迴腸動脈或肺動脈等血管內膜均有改變。螢光抗體檢查可見心肌、脾、淋巴結的動脈壁均有免疫球蛋白IgG沉著。頸淋巴結及皮膚勻可出現血管炎,伴有小血管纖維性壞死。還有胸腺高度萎縮,心臟重量增加,心室肥大性擴張,肝臟輕度脂肪變性以及淋巴結充血和濾泡增大。但腎小球並無顯著病變。本病與典型結節性動脈周圍炎(Kussmaul-Maier型)區別之點如下:①後者的血管炎顯示明顯的類纖維樣壞死(fibrinoide necrosis),而MCLS則少見這種壞死性變化或僅有輕微變化;②典型的結節性動脈周圍炎難得涉及肺動脈。
流行病學
本病的嬰兒及兒童均可病,但80~85%患者在5歲以內,好發於6~18個月嬰兒。男孩較多,男:女為1.3~1.5∶1。無明顯季節性,或謂夏季較多。日本至1990年已有川崎病約10萬例。並於1979、1982年已及1986年發生3次流行,流行期間4歲以內兒童發病率為172~194/10萬。世界各地雖報告例數不如日本多,但北至瑞典,荷蘭,美國,加拿大,英國,南韓;南達希臘,澳大利亞,新加坡等都有發病。我國首先自1978年京、滬、杭、蓉及台灣等地報告少數病例。1989年《實用兒科雜誌》綜合220例,來源遍及全國各地。1983~1986年全國主要兒童醫院及醫學院附屬醫院的通信調查,共有住院病例965例。1987~1991年第二次調查,住院病例增至1969例,並有每年增加趨勢。4歲以內患者占78.1%,男:婦女1.6∶1。美國所見病例中以日本裔較多,日本報導同胞發病1~2%,提示有遺傳傾向。
臨床表現
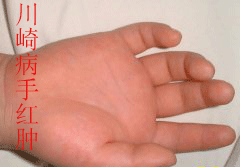
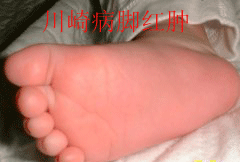
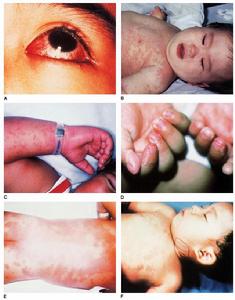
主要症狀 常見持續性發熱,5~11天或更久(2周至1個月),體溫常達39℃以上,抗生素治療無效。常見雙側結膜充血,口唇潮紅,有皸裂或出血,見楊梅樣舌。手中呈硬性水腫,手掌和足底早期出現潮紅,10天后出現特徵性趾端大片狀脫皮,出現於甲床皮膚交界處。還有急性非化膿性一過性頸淋巴結腫脹,以前頸部最為顯著,直徑約1.5cm以上,大多在單側出出現,稍有壓痛,於發熱後3天內發生,數日後自愈。發熱不久(約1~4日)即出現斑丘疹或多形紅斑樣皮疹,偶見痱疹樣皮疹,多見於軀幹部,但無皰疹及結痂,約一周左右消退。其它症狀 往往出現心臟損害,發生心肌炎、心包炎和心內膜炎的症狀。患者脈搏加速,聽診時可聞心動過速、奔馬律、心音低鈍。收縮期雜音也較常有。可發生瓣膜關閉不全及心力衰竭。作超聲心動圖和冠狀動脈造影,可查見多數患者有冠狀動脈瘤、心包積液、左室擴大及二尖瓣關閉不全。X線胸片可見心影擴大。偶見關節疼痛或腫脹、咳嗽、流涕、腹痛、輕度黃疸或無菌性腦脊髓膜炎的表現。急性期約20%病例出現會陰部、肛周皮膚潮紅和脫屑並於1~3年前接種卡介苗的原部位再現紅斑或結痂。恢復期指甲可見橫溝紡。長短不一。病程的第一期為急性發熱期,一般病程為1~11天,主要症狀於發熱後即陸續出現,可發生嚴重心肌炎。進入第二期為亞急性期,一般為病程11~21天,多數體溫下降,症狀緩解,指趾端出現膜狀脫皮。重症病例仍可持續發熱。發生冠狀動脈瘤,可導致心肌梗塞、動脈瘤破裂。大多數病人在第4周進入第三期即恢復期,一般為病程21~60天,臨床症狀消退,如無明顯冠狀動脈病變即逐漸恢復;有冠狀動脈瘤則仍可持續發展,可發生心肌梗塞或缺血性心臟病。少數嚴重冠狀動脈瘤患者進入慢性期,可遷延數年,遺留冠狀動脈狹窄,發生心絞痛、心功能不全,缺血性心臟病,可因心肌梗塞而危及生命。
併發症
由於心血管的病變,既是本病自身的症狀,又是可致死亡的併發症,在此節中將詳述其經過情況,以期早期發現,及時適當治療。
 川崎病
川崎病2.膽囊積液 多出現於亞急性期,可發生嚴重腹痛,腹脹及黃疸。在右上腹可摸到腫塊,腹部超聲檢查可以證實。大多自然痊癒,偶可並發麻痹性腸梗阻或腸道出血。
3.關節炎或關節痛 發生於急性期或亞急性期,大小關節均可受累,約見於20%病例,隨病情好轉而痊癒。
4.神經系統改變 急性期包括無菌性腦脊髓膜炎、面神經麻痹、聽力喪失、急性腦病和高熱驚厥等,是由於血管炎引起,臨床多見,恢復較快,預後良好。其中無菌性腦脊髓膜炎最常見,發生率約25%。多發生於病初2周內。部分患兒顱壓增高,表現前囪隆起。少數患兒頸項強直,可有嗜睡、雙眼凝視、昏迷等意識障礙。腦脊液淋巴細胞輕度增多,糖、氯化物正常,蛋白會計師絕大多數正常。臨床症狀多在數日內消失,面神經麻痹多見於嚴重患者,常為外周性麻痹,可能是由於血管炎性反應波及面神經,或鄰近部位血管病變,如動脈瘤形成、動脈擴張等,一過性壓迫面神經所致。恢復期由於大腦中動脈狹窄或閉塞引起的肢體癱瘓,則容易遺留後遺症,較為少見。
5.其他併發症 肺血管炎在X線胸片顯示肺紋一增多或有片狀陰影,偶有發生肺梗塞。急性期可有尿道炎,尿沉渣可見白細胞增多及輕度蛋白尿。虹膜睫狀體炎較少見。約2%患者發生體動脈瘤,以腋、髂動脈多見。偶見指趾壞疽。
輔助檢查
急性期白細胞總數及粒細胞百分數增高,核左移。過半數病人可見輕度貧血。血沉明顯增快,第1小時可達100mm以上。血清蛋白民泳顯示球蛋白升高,尤以α2球蛋白增多顯著。白蛋白減少。IgG、IgA、IgA增高。血小板在第2周開始增多。血液呈高凝狀態。抗鏈球菌溶血素O滴度正常。類風濕因子和抗核體均為陰性。C反應蛋白增高。血清補體正常或稍高。尿沉渣可見白細胞增多和/或蛋白尿。心電圖可見多種改變,以ST段和T波波異常多見,也可顯示P-R、Q-R間期延長,異常Q波及心律紊亂。二維超聲心動圖適用於心臟檢查及長期隨訪在半數病中可發現各種心血管病變如心包積液、左室擴大、二尖瓣關閉不全及冠狀動脈擴張或形成動脈瘤。最好能在病程的急性期和亞急性期每周檢查1次,是監測冠狀動脈瘤的最可靠的無創傷性檢查方法。在出現無菌性腦膜炎的病例,腦脊液中淋巴細胞可高達50~70/mm3。有些病例可見血清膽紅素或谷丙轉氨稍高。細菌培養和病毒分離均為陰性結果。
鑑別診斷
應與各種出疹性傳染病、
病毒感染、急性淋巴結炎、類風濕病以及其它結締組織病、病毒性心肌炎、風濕炎心臟炎互相鑑別。本症與猩紅熱不同之點為:①皮疹在發病後第3天才開始;②皮疹形態接近麻疹和多形紅斑;③好發年齡是嬰幼兒及較小兒童時期;④青黴素無療效。
本症與幼年類風濕病不同之處為:①發熱期較短,皮疹較短暫;②手足硬腫,顯示常跖潮紅;③類風濕因子陰性。
與滲出性多形紅斑不同之點為:①眼、唇、無膿性分泌物及假膜形成;②皮疹不包括水皰和結痂。
與系統性紅斑狼瘡不同之處為:①皮疹在面部不顯著;②白細胞總數及血小板一般升高;③抗核抗體陰性。④好發年齡是嬰幼兒及男孩多見。與嬰兒型結節性多動脈類的症狀有很多相似之處,但MCLS的發病率較多,病程產短,預後較好。這兩種病的相互關係尚待研究。與出疹性病毒感染的不同點為:①唇潮紅、乾裂、出血,呈楊梅舌;②手足硬腫,常跖潮紅及後期出現指趾端膜狀脫皮;③眼結膜無水腫或分泌物;④白細胞總數及粒細胞百分數均增高,伴核左移;⑥血沉及C反應蛋白均顯著增高。
與急性淋巴結炎不同之點為:①頸淋巴結腫大及壓痛較輕,局部皮膚及皮下組織無紅腫;②無化膿病灶。
與病毒性心肌炎不同之處為:①冠狀動脈病變突出;②特徵性手足改變;③高熱持續不退。
與風濕性心臟炎不同之處為:①冠狀動脈病變突出;②無有意義的心臟雜音;③發病年齡以嬰幼兒為主。
預後
絕大多數患兒預後良好,呈自限性經過,適當治療可以逐漸康復。這一點與嬰兒型結節性動脈周圍炎相比,差異很大。但15~30%的川崎病患者可發生冠狀動脈瘤。由於冠狀動脈瘤,血栓閉塞或心肌炎而死亡者占全部病例的1~2%,甚至在恢復期中也可猝死。後遺缺血性心臟病為數甚少。約2%左右出現再發。病死率近年已下降為0.5%~1.0%。日本104例川崎病死因分析,心肌梗塞中57%,心力衰竭12%,心肌梗塞伴心力衰竭6.7%,冠狀動脈瘤破裂5%,心律失常1%,其他尚有並發感染等。北京兒童醫院自1986年套用二維超聲心動圖檢查川崎病188例,檢出冠狀動脈病變60例,包括擴張44例,形成動脈瘤16例。經隨訪3月~5年,平均22.6月。恢復正常前者40例,後者6例。恢復正常時間分別為4.4±2.9月及15.7±17.2月。死亡2例,1例多發中度冠狀動脈瘤(內徑7mm),因急性前壁心肌梗塞,另1例為多發巨瘤,於病程28天發生右冠狀動脈破裂。
分期
根據日本皮膚黏膜淋巴結綜合徵研究委員會1990年對217例死亡病例的總結,在病理形態學上,該病血管炎變可分為四期:Ⅰ期:約1~2周,其特點為:①小動脈、小靜脈和微血管及其周圍的發炎;②中等和大動脈及其周圍的發炎;③淋巴細胞和其它白細胞的浸潤及局部水腫。
Ⅱ期:約2~4周,其特點為:①小血管的發炎減輕;②以中等動脈的炎變為主,多見冠狀動脈瘤及血栓;③大動脈少見血管性炎變;④單核細胞浸潤或壞死性變化較著。
Ⅲ期:約4~7周,其特點為:①小血管及微血管炎消退;②中等動脈發生肉芽腫。
Ⅳ期:約7周或更久,血管的急性炎變大多都消失,代之以中等動脈的血栓形成、梗阻、內膜增厚而出現動脈瘤以及瘢痕形成。關於動脈病變的分布,可分為:①臟器外的中等或大動脈,多侵犯冠狀動脈、腋、髂動脈及頸、胸、腹部其它動脈;②臟器內動脈,涉及心、腎、肺、胃腸、皮、肝、脾、生殖腺、唾液腺和腦等全身器官。