 真菌敗血症
真菌敗血症疾病描述
 真菌敗血症
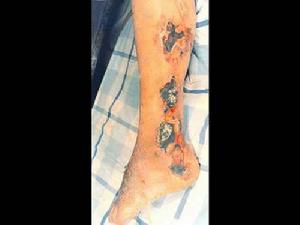
真菌敗血症近年來發病率明顯增高,基本上為院內感染的疾病,多發生在免疫功能低下者。常見於長期接受腎上腺皮質激素、廣譜抗菌、腫瘤滑溜,以及經插管輸液(特別是高營養治療)、透析療法等患者。以白念珠菌最為多見,多數伴細菌感染。大多發生在嚴重原發疾病的後期。病程進展緩慢,臨床毒血症症狀可被原發病及伴發的細菌感染掩蓋,部分病例僅屍檢時發現。真菌敗血症多數為播散型,病變累及心內膜、肝、脾肺等。當免疫缺陷者感染在套用足量抗菌藥物後感染未能控制者應考慮本病的可能除作細菌培養外,應同時作真菌培養。
疾病誘因
 真菌敗血症
真菌敗血症1.患者本身存在免疫機能低下;
2.化療、激素套用使機體免疫機能進一步受損;
3.局部定植的真菌易從受損的呼吸道、消化道、泌尿道黏膜播散入血;
4.長時間大劑量廣譜抗生素套用,可降低機體對定植菌的抵抗力;
5.中心靜脈導管及各種侵入性導管的套用;
6.人工氣道及呼吸機治療。這些因素在真菌性敗血症的發生中可能是相互因果作用。
疾病診斷
 真菌敗血症
真菌敗血症由於真菌敗血症的病原體在血液中存留時間較短,隨之即滯留於侵入器官和組織中,因此,血培養陽性率不高(血培養陽性為30%-50%),早期診斷困難,目前尚無快速準確的診斷方法。因此,對真菌敗血症的診斷不能僅依靠血培養陽性而應綜合考慮。
血培養仍是本病確診的重要依據,同時培養陽性並不簡單意味侵襲性疾病的存在,也可以是局部定植,故應結合臨床綜合分析。真菌敗血症血行播散常易侵犯腎臟,尿培養陽性率較高。
免疫功能低下患者繼發真菌敗血症往往症狀輕微或無症狀,早期診斷困難,而眼被認為是最常見的感染部位,稱為真菌性眼內炎,因此,對疑為真菌敗血症患者應及時作眼底檢查。
臨床多有發熱,周圍血白細胞增高,但往往難以與細菌性感染相區別。若患者在使用抗生素後仍有發熱,並有肌痛、關節痛、內眼炎或心動過速、呼吸困難或皮膚有紅斑丘疹結節應高度懷疑本病的可能。
診斷與預防
 真菌敗血症
真菌敗血症對高危病人應加強真菌感染的監測,常規定期(2-3次/周)行血液、痰液、尿液及引流液真菌培養,對懷疑中心靜脈導管感染引起者應及時拔除或更換導管,對原發病嚴重易患因素一時不能去除者,可預防性套用抗真菌治療,常用氟康唑50-100mg,每日1次口服,時間5-7天。
臨床上真菌血培養結果有滯後性特點,血培養均在5-7d後才有結果,故在臨床上如高度懷疑真菌性敗血症時,可先行抗真菌治療。有學者認為真菌敗血症48h後才行抗真菌治療與高病死率明顯相關。
疾病治療
 真菌敗血症
真菌敗血症真菌敗血症的治療關鍵是去除各種誘因,及早期套用有效抗真菌藥物。隨著對抗真菌藥物抵抗增加,藥敏試驗也顯得越來越重要。
1.兩性黴素B:兩性黴素B抗菌譜較廣,但由於即刻的毒性作用(發熱、寒戰等)以及嚴重腎損害而大大限制了其臨床套用。兩性黴素B用量要足,對危重患者,療程至少4周以上。該藥毒副作用較大,治療應從小劑量開始,逐漸增量。兩性黴素B用量自5mg/d起,根據患者耐受情況逐日遞增5mg至1mg/(kg.d),一般為25-50mg/d。療程根據病情及培養結果而定,一般2-4周。有效率達50%左右。治療失敗多與合併嚴重基礎疾病或多臟器功能衰竭有關。
有學者認為,兩性黴素B治療前使用糖皮質激素(逐步增加劑量)及補鉀等對症處理後,可以減少腎損害發生率。
目前已有兩性黴素B脂質體替代。兩性黴素B脂質體用法用量同兩性黴素B。其脂質體可增強藥物的穩定性,能充分發揮兩性黴素B的最強殺菌效能,其毒性較兩性黴素B降低10倍之多,而且同一劑量的這兩種藥療效相當。因此,兩性黴素B脂質體耐受性及安全性遠超過兩性黴素B,是一種相當安全而有效的抗真菌藥物。
2.氟康唑:氟康唑用量為400mg/d。,但氟康唑對曲菌、毛黴菌抗菌作用差,且其抗真菌作用遠差於兩性黴素B。國外資料也認為對於嚴重的真菌感染病例,特別是真菌全身感染者應首選兩性黴素B治療。
3.伊曲康唑(斯皮仁諾):新一代的抗真菌藥。具有良好的抗真菌作用。
4.兩性黴素B+氟康唑
對真菌性敗血症患者,主張聯合大劑量用藥,目前認為兩性黴素B和氟康唑是治療真菌病的最好聯合方案。但應注意兩性黴素B的毒副作用,可用兩性黴素B脂質體代替。
其他治療
 真菌敗血症
真菌敗血症真菌性敗血症患者均有基礎疾病,免疫功能差,在積極治療原發病,加強真菌治療的同時,還應重視支持治療,增強或調節機體免疫功能,以提高療效,縮短療程,防止病情進展。
真菌血症都應儘早進行抗真菌治療,但藥物的選擇及療程的長短可根據病情有所區別。對病情較輕,不需臥床的患者可給予兩性黴素B或氟康唑治療,療程7-14天即可;對危重病人合併念珠菌血症強調給予兩性黴素B加用氟胞嘧啶治療,療程至少4周以上,兩性黴素B總量應超過1000mg。
藥物介紹
兩性黴素B
 真菌敗血症
真菌敗血症適應證
1.兩性黴素B適用於下列真菌所致侵襲性真菌感染的治療:隱球菌病、北美芽生菌病、播散性念珠菌病、球孢子菌病、組織胞漿菌病,由毛霉屬、根霉屬、犁頭霉屬、內孢霉屬和蛙糞霉屬等所致的毛霉病,由申克孢子絲菌引起的孢子絲菌病,麴黴所致的麴黴病、暗色真菌病等。本藥尚可作為美洲利什曼原蟲病的替代治療藥物。
2.兩性黴素B含脂製劑包括兩性黴素B脂質複合體(ABLC,Abelcet?)、兩性黴素B膽固醇複合體(ABCD,Amphotec?,Amphocil?)和兩性黴素B脂質體(L-AmB,AmBisome?),主要適用於不能耐受兩性黴素B去氧膽酸鹽,或經兩性黴素B去氧膽酸鹽治療無效的患者。兩性黴素B脂質體還可用於疑為真菌感染的粒細胞缺乏伴發熱患者的經驗治療。
注意事項
1.對本類藥物過敏的患者禁用。
2.兩性黴素B毒性大,不良反應多見,但本藥又常是某些致命性深部真菌病唯一有肯定療效的治療藥物,因此必須從其拯救生命的效益和可能發生的不良反應兩方面權衡考慮是否選用本藥。
3.兩性黴素B所致腎功能損害常見,少數患者可發生肝毒性、低鉀血症、血液系統毒性,因此用藥期間應定期測定腎、肝功能、血電解質、周圍血象、心電圖等,以儘早發現異常,及時處理。出現腎功能損害時,應根據其損害程度減量給藥或暫停治療。原有嚴重肝病者不宜選用本類藥物。
4.原有腎功能減退,或兩性黴素B治療過程中出現嚴重腎功能損害或其他不良反應,不能耐受兩性黴素B(去氧膽酸鹽)治療者,可考慮選用兩性黴素B含脂製劑。
5.本類藥物需緩慢避光靜脈滴注,常規製劑每次靜脈滴注時間為4~6小時或更長;含脂製劑通常為2~4小時。給藥前可給予解熱鎮痛藥或抗組胺藥或小劑量地塞米松靜脈推注,以減少發熱、寒戰、頭痛等全身反應。
6.如果治療中斷7天以上,需重新自小劑量(0.25mg/kg)開始用藥,逐漸遞增劑量。
7.妊娠期患者須有明確指征時方可套用。
氟胞嘧啶 真菌敗血症
真菌敗血症適用於敏感新生隱球菌、念珠菌屬所致全身性感染的治療。本藥單獨套用時易引起真菌耐藥,通常與兩性黴素B聯合套用。
注意事項
1.本藥禁用於嚴重腎功能不全及對本藥過敏的患者。
2.下列情況應慎用本藥:骨髓抑制、血液系統疾病或同時接受骨髓抑制藥物,肝、腎功能損害。
3.老年及腎功能減退患者應根據腎功能減退程度調整劑量,並儘可能進行血藥濃度監測。
4.用藥期間應定期檢查周圍血象、尿常規及肝、腎功能。
5.定期進行血液透析和腹膜透析的患者,每次透析後應補給一次劑量。
6.妊娠期患者有明確套用指征時,應仔細權衡利弊後決定是否套用。哺乳期患者用藥期間暫停哺乳。
7.不推薦兒童患者套用本藥。
疾病預防
 真菌敗血症
真菌敗血症加強衛生期保健工作,產前應進行引導分泌物檢查,如培養發現B群溶血性鏈球菌應及時治療,以免新生兒受染。對新生兒室、燒傷病房及因白血病接受化療者或骨髓移植者宜採取防護性隔離,防止耐藥金黃色葡萄球菌及銅綠假單胞菌等醫院內感染的發生。慢性金黃色葡萄球菌帶菌的醫護人員應暫調離並並給予治療,有明顯或隱匿的感染灶者須及時治療。對留置體內的導管應定期更換,如有感染須及時去除,同時給予針對抗菌藥物的治療。疥、癰等皮膚感染切忌擠壓。合理使用腎上腺皮質激素和抗生素,使用期間嚴密觀察口腔消化道、呼吸道、尿道等處有無真菌感染,如有發生,須及時處理。對糖尿病、慢性肝病、白血病等易導致感染的慢性疾病宜積極治療,儘量預防感染。對中性粒細胞減少者和其他免疫缺陷者預防性口服抗菌藥物(包括抗真菌藥物),可明顯降低感染的發病率。醫務人員須嚴格執行消毒隔離制度及操作規程,勤洗手,儘量套用一次並使用的醫療用品,是減少醫院內感染敗血症的重要措施。