適應證
1.甲狀旁腺腺瘤,約占甲狀旁腺功能亢進的92%。
2.甲狀旁腺增生症,占7%。
3.甲狀旁腺癌,占1%。
 甲狀旁腺切除術
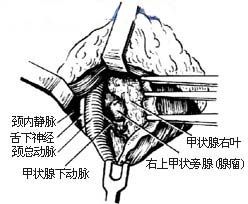
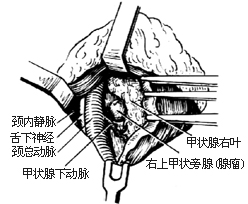
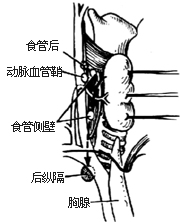
甲狀旁腺切除術1-1 甲狀旁腺的正常位置
 甲狀旁腺切除術
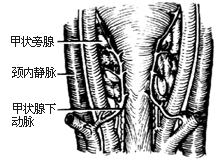
甲狀旁腺切除術1-2 顯露右側甲狀旁腺
 甲狀旁腺切除術
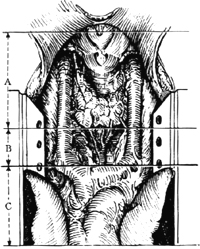
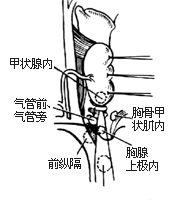
甲狀旁腺切除術1-3 甲狀旁腺探查三分區
 甲狀旁腺切除術
甲狀旁腺切除術1-4 異常位置的上甲狀旁腺
 甲狀旁腺切除術
甲狀旁腺切除術1-5 異常位置的下甲狀旁腺
 甲狀旁腺切除術
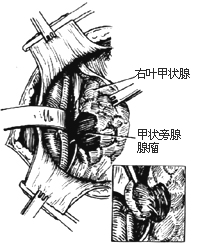
甲狀旁腺切除術1-6 右葉甲狀旁腺腺瘤及其摘除術
圖1 甲狀旁腺切除術
 甲狀旁腺切除術
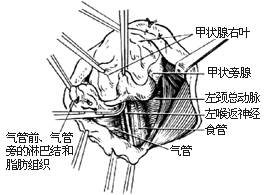
甲狀旁腺切除術2-1 被膜未破,保留喉返神經
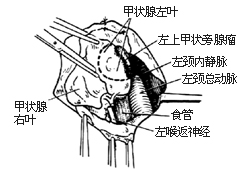 甲狀旁腺切除術
甲狀旁腺切除術圖2 甲狀旁腺癌切除術
術前準備
3.拍X線片檢查骨骼脫鈣情況。如有骨質疏鬆和脫鈣變化,應囑病人臥床休息,避免發生病理骨折。
4.做B超、CT檢查,必要時做上縱隔充氣造影或鎖骨下動脈造影,以確定腫瘤位置。
麻醉
頸叢神經阻滯或氣管內插管麻醉。
手術步驟
1.體位、切口 同甲狀腺次全切除術。
2.甲狀腺顯露步驟 同甲狀腺次全切除術。
3.檢查甲狀旁腺
⑴首先探查4個甲狀旁腺正常所在部位[圖1-1]。先從甲狀腺右葉開始,切斷、結紮右側甲狀腺中靜脈。用止血鉗或牽引線把甲狀腺向內前方牽引,鈍性分離右葉的側後面疏鬆組織,直達食管及頸椎體側肌膜,即可在甲狀腺背側,甲狀腺上動脈和甲狀腺下動脈終末支分布區見到右側兩枚甲狀旁腺或腺瘤[圖1-2]。正常甲狀旁腺呈桔黃色,卵圓形,約5mm×3mm×2mm,左、右側各2枚。如其中1枚腺體呈紅褐色腫大,多為腺瘤,易被發現。如有兩枚以上腺體比正常增大且大小不勻,顏色呈黃紅褐色時,則應考慮為增生。甲狀旁腺癌多呈圓形,因被膜增厚而呈灰白色,常與周圍組織之間發生粘連。如探查右側未發現可疑病變或增生時,應繼續探查左側。
⑵探查異位甲狀旁腺瘤:通常分三個解剖區域探查。A.頸部甲狀腺區;B.胸骨柄後區;C.上縱隔區,需劈開胸骨探查胸腺[圖1-3]。亦可循上、下甲狀旁腺胚胎期發生過程的變異部位尋找。上甲狀旁腺的異常部位有4處[圖1-4],下甲狀旁腺的異常部位有5處[圖1-5]。如果頸部找不到病變腺體,應劈開胸骨探查上縱隔或胸腺,必要時可切除胸腺加以解剖,尋找病灶。因為在縱隔內的旁腺瘤幾乎都在胸腺內。
4.摘除病變的甲狀旁腺
⑴自周圍組織鈍性分離腫大的腺瘤,切斷、結紮出入的血管,完整地摘除腺瘤[圖1-6]。
⑵切除增生的甲狀旁腺:如果探查發現2枚以上旁腺明顯腫大,可判定為增生,應探查4枚後,選其中一個切取部分組織送冰凍切片。待病理證實為增生時,可摘除3枚,僅留下一枚不大於40mg的旁腺即可維持正常功能。
⑶如診斷為甲狀旁腺癌,應將同側甲狀腺葉及峽部以及頸總動脈前疏鬆結締組織、氣管周圍脂肪組織及淋巴結一併切除。如癌腫被膜未破潰,可保留喉返神經[圖2-1]。如腫瘤已潰破或與喉返神經粘連、浸潤時,則應一併切除[圖2-2]。
5.縫合頸前肌及皮膚切口 甲狀旁腺腺瘤摘除後,將創面可靠縫合止血。可不放引流,縫合切口。對甲狀旁腺增生或旁腺癌,手術範圍廣,創面大,應放置膠皮片或膠皮管引流。切口縫合方法同甲狀腺次全切除術。
術中注意事項
1.甲狀旁腺功能亢進症狀可由腺瘤、增生或癌三種不同性質的病變引起,手術方法各異。因此在術中一定要按順序和區域探查尋找有病變的甲狀旁腺。找到後迅速作冰凍切片,根據病理報告結果,採取相應術式。
2.手術中探查尋找病變的甲狀旁腺有時並不容易,既要熟悉旁腺的正常解剖部位,又要知曉可能的變異部位。必須按順序仔細耐心查找。如果在正常位置或頸部區域找不到病灶,必須探查前縱隔或胸腺。可由頸部切口胸骨柄上凹開始輕柔地逐漸由淺而深地分離胸腺,最後由胸骨後將胸腺拉出。如果分離有困難,可劈開上段胸骨,探查或切除胸腺。
術後處理
1.術後1~3日內,由於旁腺功能不足,血鈣過低,可發生手足抽搐。必須監測血鈣、磷變化,並靜脈注射10%氯化鈣和口服維生素D3。如果4周后血鈣仍低,可給予二氫速變固醇。
2.由於甲狀旁腺素不足,術後應注意尿量。如尿量過少或無尿,應充分靜脈輸液糾正。
3.其他局部切口引流,呼吸道通暢,預防感染等同甲狀腺次全切除術。