檢查
 基質性角膜炎檢查
基質性角膜炎檢查哈氏齒(Hutchinson氏牙齒)又叫郝秦生齒、半月形門齒。其特點即恆齒的兩個中切牙游離緣狹小,由於牙釉質發育不全切緣中央呈半月形缺陷,短小而尖,前後徑增大,齒角鈍園,齒列不整。第一臼齒形體較小,齒尖集中於咬合面中部,形如桑椹,稱為桑椹齒。哈氏齒(Hutchinson氏牙齒)與間質性角膜炎、馬刀脛和馬鞍鼻是發生於2歲以上幼兒的晚發性先天性梅毒的特殊體徵。
診斷
 基質性角膜炎診斷
基質性角膜炎診斷先天性梅毒引起者,發病年齡多為5~20歲的青少年。兩眼同時或先後發病,並伴有耳聾、上門牙下緣缺損、鞍鼻等特徵,後二者和角膜改變構成;血清康華氏反應陽性。後天梅毒引起者少見。眼部病變一開始,即有明顯的刺激症狀。從角膜周邊部開始發生浸潤,逐漸向中央區擴展,最後在角膜中心區會合。角膜基質因浸潤、水腫、呈灰白色霧狀混濁,失去原有的光澤。睫狀充血或混合充血明顯。隨著角膜病變的發展,可見新生的深層血管呈毛刷狀從角膜緣四周侵入角膜基質,逐漸伸向角膜中央,使角膜變成暗紅色磨砂玻璃樣混濁。一般兩周后浸潤可擴展到全部角膜,約1個月炎症達高峰;同時布滿新生血管。此病總是伴有虹膜睫狀體炎。恢復期,睫狀充血減輕,炎症漸消退。角膜混濁的吸收,也從周邊部開始;炎症消退后角膜光澤恢復正常。最終,在
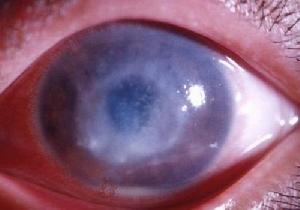 基質性角膜炎
基質性角膜炎角膜中央區遺留下不同程度的瘢痕,影響視力;如瘢痕緻密或變成扁平角膜時,可嚴重影響視力。角膜新生血管逐漸變細萎縮。多年後,在角膜深層留下極細的灰白色絲狀影子血管,成為本病永存的特殊標誌。有的病例因並發虹睫狀體炎,可導致繼發性青光眼。
2、結核性角膜基質炎:
多單眼發病。在角膜基質中、後層發生浸潤。初期靠近角膜緣,後漸向角膜中央發展。浸潤性混濁多呈結節狀或團塊狀。其數目不定,多局限於一定區域,不像梅毒性的全面蔓延。在炎症浸潤的同時,出現新生血管,其分布也呈區域性,由少增多,並在結節狀混濁的周圍呈絲球狀盤繞。病程經過緩慢,可成年累月反覆加重,最後大部角膜受累。愈後留下較厚的、濃淡不一的瘢痕,視力可嚴重受到影響。
分類
 基質性角膜炎分類
基質性角膜炎分類結核性角膜病變是在眼部其他部位有結核病灶的基礎上發生,為繼發性,可見於以下幾種情況:①由周圍的結膜或鞏膜的結核病變蔓延而來;②從葡萄膜沿著房角或角膜的後面延伸波及;③睫狀體的結核結節突破鞏膜靜脈竇,引起結核桿菌散播於角膜後部;④由結核性色素膜炎擴展,直接侵犯角膜的後部所致。多單眼發病,僅侵入角膜的一部分,在基質的中層和深層出現斑狀或結節狀浸潤灶,呈灰黃色,有新生血管侵入,遺留濃厚的瘢痕。病程緩慢,有反覆發作傾向。
梅毒性角膜基質炎:
系角膜對梅毒螺鏇體的過敏反應所致基質層瀰漫性炎症。其發病機理為免疫性炎症反應,胚胎期或後天感染的螺鏇體,隨血行播散達角膜、致敏角膜組織。此後,當隱存體內其他部位的螺鏇體抗原或毒素隨血流到達已致敏的角膜時,因局部抗原抗體反應或抗原抗體補體反應而發病。梅毒性角膜基質炎主要發生於先天性梅毒患者,兩眼同時或先後發病。後天梅毒偶然也會發生,但多為單眼性,此病在國內已幾乎絕跡。眼部表現:明顯刺激症狀,角膜後沉澱物,角膜實質層呈霧狀混濁,毛刷狀新生血管侵入,最後在角膜基質層內殘留或多或少的混濁斑和萎縮的血管。
麻風性角膜基質炎:
麻風桿菌可通過血源感染眼和面部,造成面神經的顳顴支和三叉神經的面支受損,使眼瞼位置異常,正常的眨眼動作和角膜反射消失,導致暴露性角膜炎,引起角膜的混濁和損傷,麻風桿菌也可直接侵襲角膜引起角膜基質炎。主要表現為早期細小點狀角膜炎,後發展為瀰漫性表層點狀角膜炎,繼而出現盤狀基質浸潤或瀰漫性基質浸潤和新生血管長入。
易混疾病
 基質性角膜炎鑑別
基質性角膜炎鑑別泡性角膜炎好發於兒童及青年期,是一種對內、外源性異種蛋白的遲發性變態反應性疾病。其抗原可能是結核桿菌蛋白、細菌、病毒和寄生蟲等。本病可單獨存在,也可由泡性結膜炎蔓延而來。其臨床表現為:1)不同程度的角膜刺激症狀。2)病變位於中央者,視力下降。3)反覆發作,此起彼消的角膜淺層圓形灰白色浸潤點,可破潰形成潰瘍,愈後殘留帶有新生血管的菲薄疤痕組織。嚴重者可引起穿孔。
細菌性角膜炎是因細菌感染而引起的角膜炎症,發病前多有角膜外傷史。臨床分為單純性角膜潰瘍和匐行性角膜潰瘍及綠膿性角膜潰瘍三類。匐行性角膜潰瘍起病急,主要表現為患眼疼痛、流淚、畏光異物感及視力下降;綠膿性角膜潰瘍則以起病急驟、開始即劇烈眼痛,視力減退伴紅腫、畏光、流淚為特點。應注意眼部衛生,養成良好衛生習慣;醫療單位和其他服務性行業要加強消毒管理,防止醫源性和其他途徑的交叉感染。加強勞動保護,防止角膜外傷;處理眼部異物時應嚴格注意無菌操作,洗眼時動作要輕。飲食宜清淡,少食辛辣刺激性食物,保持大便通暢。
病毒性角膜炎可由多種病毒引起,其臨床表現輕重不等,對視力的損害程度視病變位置、炎症輕重、病程長短、復發次數和有無混合感染而不同。臨床上常見的病毒性角膜炎有單純皰疹性角膜炎、牛痘性角膜炎、帶狀皰疹性角膜炎等。
併發症
 基質性角膜炎併發症
基質性角膜炎併發症病程經過緩慢,可成年累月反覆加重,最後大部角膜受累。愈後留下較厚的、濃淡不一的瘢痕,視力可嚴重受到影響。
常伴發虹膜炎,虹膜睫狀體炎和脈絡膜炎。通常在1~2個月後炎症和新生血管開始消退,可殘留部分角膜混濁,而使視力減退。
治療
 基質性角膜炎治療
基質性角膜炎治療腎上腺皮質可分泌多種激素,按生理生化功能及分泌組織,可分做三類:①球狀帶分泌的鹽皮質激素,主要是醛固酮和脫氧皮質酮;②束狀帶分泌的糖皮質激素,主要有皮質醇及少量的皮質酮;③網狀帶分泌的性激素,如脫氫異雄酮、雄烯二酮及少量雌激素。從化學結構上看,這三類激素及性腺合成的其他性激素,均是膽固醇的衍生物,故統稱類固醇激素,而上述三類腎上腺皮質激素又合稱皮質類固醇。
光學性角膜移植(PK)術常見的適應症為圓錐角膜、各種原因所致的角膜瘢痕、各種角膜營養不良、各種原因的所致的角膜內皮細胞功能衰竭。隨著眼科顯微鏡技術、手術器械以及新的檢測儀器的更新,已使光學性角膜移植術得到了發展,已成為最主要的角膜移植手術之一。而光學性角膜移植術後手術源性散光(規則及不規則散光)、屈光不正一直未得以解決。是困擾眼科醫生的一個難題。如何獲得更好的術後視力,已成為該手術追求的目標。對術中植片與植床切取的方法進行改進,與研究植片、植床大小的最佳配置,並對光學中心的對合、瞳孔的形成、縫線方式,縫線調整技術等,手術角膜計的套用和術后角膜地形圖指導下的選擇性拆線等技術進行研究,在很大程度上提高了手術的光學效果。
預防
1、應保證眼睛的充分休息。日常要多接觸新鮮空氣,以利於眼部的血液循環,促進眼病的康復。多聽輕鬆音樂,也利於緩解眼痛與局部刺激症狀。
2、養成良好的衛生習慣,勤洗手,常剪指甲,注意眼部衛生,不用髒手或髒手絹擦眼,預防沙眼及紅眼病。不要長期佩戴隱形眼鏡是角膜炎預防之一。
3、患有結膜炎、沙眼、瞼內翻倒睫、慢性淚囊炎者,應及早治療。不要養成用紙巾擦眼的習慣。市面上的紙巾良莠不齊,未經過合格消毒,容易引起感染。有如必要,可使用乾淨的手絹擦眼也是角膜炎預防。
4、應養成健康的生活方式。由於單皰角膜炎患者終身帶毒,任何影響免疫波動的因素,都會引發舊病復發。患者應該生活規律,避免熬夜、飲酒、暴飲暴食、感冒發燒、日光暴曬等誘因,才能減少舊病復發的危險。一旦舊病復發,要及時到醫院接受醫生的診療和諮詢,不要胡亂用藥,以免使病情複雜化,加大疾病的治療難度。
5、多吃一些具有寒性與清熱瀉火作用的食物與水果,如茭白、冬瓜、苦瓜、鮮藕、香蕉、西瓜等等。值得提醒的是,角膜炎預防還有眼部一旦出現刺激症狀,如怕光、流淚、疼痛、睜不開眼等,應到醫院檢查,不要胡亂用藥,以免使病情加重,加大疾病的治療難度。任何的耽誤都有可能遺留角膜疤痕,使視力遭受永久損害都是角膜炎預防措施
相關詞條
