病因
 恆定性外斜視病因
恆定性外斜視病因間歇性外斜視(intermitentexotropia)是介於外隱斜與共同性外斜視之間的一種斜視,是指視軸常常分開,最初是在看遠時發生,當看遠時,融合性散開幅度超過融全性集合幅度,即產生外斜,間歇性外斜視發生之前,先有外隱斜。
診斷
 恆定性外斜視診斷
恆定性外斜視診斷常見症狀是畏光,在戶外日光下,常常閉合一眼,其原因不明,估計患者在戶外看遠處目標,無近處物體刺激以使兩眼集合,亮的日光閃爍了視網膜,干擾了融合,患者由外隱斜變為明顯,但是也不一定肯定這樣患者閉一眼是為了避免復視,有可能的是亮的光線影響了外斜患者融合性集合幅度,使一眼閉合。
應對所有斜視項目做檢查,特點注意對具有診斷意義斜角測定,如看遠時偏斜角,最好令患者注視>6m遠處目標,以充分檢查其外斜度數,確定外斜類型,因為治療時機和治療方法不同。測量時要矯正屈光不正,以控制其調節。若外
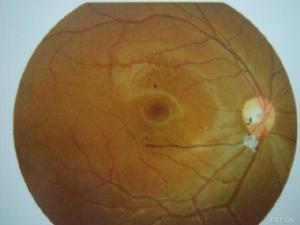 恆定性外斜視
恆定性外斜視斜視僅是在看遠時出現,並且看遠斜角大於看近斜角至少在15△,應做遮蓋試驗,一眼遮蓋30~45分鐘,當去掉遮蓋時,兩眼必須保持分離狀態,即一眼去掉遮蓋時,另一眼必須通用遮眼板擋住,打開時用三稜鏡勻替遮蓋試驗迅速測量看近斜度,然後再查看遠斜度,不讓患者有融合機會,將其結果與遮蓋前的斜度相比較。Burian和Franceschetti觀察一組237例外科患者,僅有10例為分開過程型。由此看來,大部分外斜患者看遠斜角大於看近斜角,應歸於類似分開過強型。
測量上轉及下轉的偏斜度,確定有無A-V征。
測量向左側及向右側注視時斜角,是否有任何側位的非同性(lateralincomitance)問題,從定義上講,側位非共同性是指外斜患者,向兩側看時,偏斜度比第一眼位偏斜度小20%,臨床實踐證明,有側位非共同性患者,很容易手術過矯,並造成內科V征。
檢查立體視銳:患者在隱斜期,也必須測量其立體視,如立體視不正常,說明顯斜所引起立體視下降,數月內立體視繼續下降則有力說明是手術矯正外斜視的指征。
易混疾病
 恆定性外斜視辨別
恆定性外斜視辨別兩者的鑑別對手術時機的選擇至關重要。
治療
 恆定性外斜視治療
恆定性外斜視治療2.治療弱視。
3.正位視訓練。
4.手術治療:年齡超過6個月的患兒,如有恆定性外科,應手術治療,主要目的是儘可能恢復雙眼單視,如一隻眼弱視,建立雙眼視無望,則手術目的僅為美容,術前勿需做其他治療,隨年齡增長,外斜有加大趨勢,手術可在12歲以後做。
急性淚腺炎好評醫院
| 北京友誼醫院 | 北京中醫藥大學東直門醫院 | 首都兒科研究所附屬兒童醫院 |
| 上海市公共衛生中心 | 上海交通大學附屬第六人民醫院 | 上海曙光醫院 |
| 廣東省中醫院大學城分院 | 廣東省中醫院芳村分院 | 廣東藥學院附屬第一醫院 |
| 深圳市第二人民醫院 | 深圳市中醫院 | 深圳市人民醫院 |
| 海南省農墾總局醫院東湖院區 | 廣東省惠陽三和醫院 | 常州市腫瘤醫院 |
急性淚腺炎好評醫生
 恆定性外斜視治療
恆定性外斜視治療1.睫狀肌麻痹屈光檢查有明顯屈光不正,特別是散光和屈光參差的患者,為保證視網膜清晰像,應該全部矯正;外科伴有近視乾,應該全矯;外斜伴有遠視者,矯正遠視將減低調節性集合,使外斜增加,需要全矯還是部分矯正,要完全取決於遠視程度、患者年齡和AC/A比值,通常小於+2.00D嬰幼兒,可不予矯正,較大患者為避免屈光性疲勞,矯正遠視通常是必要的。老年人有外斜伴老視眼,調節減弱,如有遠視,需要矯正,可以給最小度數以利於看近。
2.負球鏡用負鏡矯正間歇性外斜視,可做為一暫時性措施,或放於雙焦點鏡上半部,以治療分開過強;或放於雙焦點鏡下半部,以治療集合不足,刺激其調節性集合,控制外斜,這種治療方法,不應提倡,患兒用這種方法治療,常引起視力疲勞。
3.三稜鏡及遮蓋療法底向內三稜鏡可加強雙眼中心凹刺激,約有1/2~1/3偏斜可用三稜鏡刺激融合得到矯正,在外斜視初期,遮蓋為一良好的非手術治療方法,用這種方法治療,大約40%患者其顯斜(看遠)可以變為隱斜。早期的外斜視大部分時間為外隱斜,顯斜次數不多,偏斜度不大,不主張手術治療。
4.手術治療對竭生外斜視手術最適宜年齡還有爭論。有人主張手術愈早愈好,否則會變成恆定性外斜。有人認為由於多數外斜視看遠融合力良好,有雙眼視,2~3歲或10歲以後手術結果幾乎相同,可以觀察數年。有人主張對視力未成熟嬰幼兒,為避免手術過矯,主張延緩手術,用負球鏡加強融合,交替遮蓋預防抑制發生,若融合功能迅速惡化,或斜角穩定時要考慮手術。
手術指征由融合控制情況,斜角大小和患者年齡決定。生後不久外斜而沒有外斜視,要儘快手術;遮蓋測量斜視度大於20△以上者;有明顯的顯斜成分和視覺失代償者。從手術對視網膜對應的影響來看,外斜視為了消除復視及混淆的干擾,可以發生異常視網膜對應及抑制,手術最好時機是在尚未發展成抑制及異常視網膜對應之前,手術消除外斜。
5.過矯的處理有報告外斜術事過矯的患病率介於6%~20%。外斜術後,立即發生大度數過矯,患者應在24小時內再次手術,因為有可能發生肌肉丟失或滑脫,外直肌與內直肌相比,不易丟失。若機械因素內直肌過多量截腱,也可發生明顯過矯,但過矯量不如前者大。
6.欠矯的處理外科術後殘留大度數外斜大於15~20△,可在第一次術後6~8周內行2次手術,這種情況應做為一個新病例來考慮。若殘餘斜度看遠斜角等於看近斜角,第一次術式為後徙-截腱術,則另一眼可做同樣的手術;第一次術式為雙側外直肌後徙,可做一側外直肌邊緣性肌切開合併同側內直肌截腱。若殘餘外斜看遠角大於看近斜角,第一次術式為雙側外直肌後徙術,則外直肌應再後徙或外直肌邊緣性切開術;第一次術式為後徙-截腱術,可做另一眼外直肌後徙術。做外直肌第2次手術時,最好同時後徙顳側球結膜,以防止瘢痕前移,抵消手術效果。
預防
斜視患者雙眼視軸不平行,導致雙眼融合功能障礙,立體功能的破壞,也就缺乏精確的定位能力和手、眼、腦的靈活配合能力。所以不能從事精細作業的工作。
