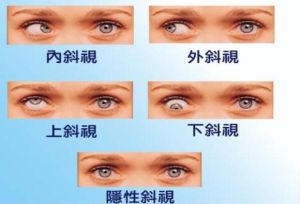
臨床表現
1.發病年齡大多數患者發病年齡較早,35%~70%發生在2歲以內,外斜開始為外隱斜,進一步發展為間歇性外斜及恆定性外斜視,這種進展可能是集合張力隨年齡增長而減弱有關。
2.性別約2/3外斜患者為女性,其原因不明,可能與遺傳因素有關。
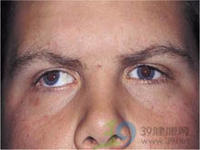 共同性外斜視
共同性外斜視3.屈光不正除了集合和分開機制相互作用外,屈光不正可以減弱神經支配而影響服位。以往認為,外斜多見於近視,根據近等統計資料,正視眼、遠視眼亦不少見,僅8%~15%見於近視,Jjampolsky強調不等散光和外斜有明顯關係,由於視網膜像清晰程度不等,可妨礙融合,很容易受到抑制,因此發生外斜。
病因學
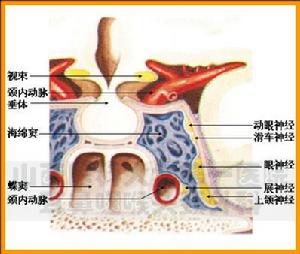 共同性外斜視成因
共同性外斜視成因分類
根據其發病情況,它可分為以下二類。
1.原發性共同性外斜視它由中樞性的輻輳與分開興奮的不平衡或融合功能太差所致。
2.繼發性共同性外斜視它多由輻揍減弱或失去作用所致。可見於沒有雙眼單視功能的內斜視。其內斜程度隨年齡增長而減輕,並逐步形成外斜視。
檢查
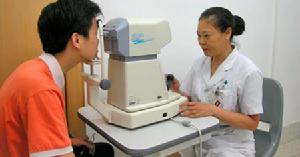 共同性外斜視檢查
共同性外斜視檢查AC/A比:(accommodativeconvergencetoaccommodationratio)A表示為調節力,C表示為輻輳力。是調節性輻輳與引起該調節輻輳的調節之比。也就是在一定的調節力下,眼睛所要用的輻輳度去除於調節力。在臨床上作為診斷與處理眼視覺異常的重要依據。一般分為刺激性AC/A與反應性AC/A。日常使用的方法是以調節需求和所加上正鏡度數之和作為調節刺激,與所測試到調節性輻輳之比,就是所謂的刺激性AC/A比值。而反應性AC/A比值是真正的調節反應量,並不是調節刺激量,通常比調節刺激量小+0.25D~+0.50D。由於臨床上多用刺激性AC/A比值,最常用的是刺激性AC/A,所以以後的AC/A都是刺激性AC/A。正常的AC/A比為4△±2/D。
AC/A比值計算通過對眼睛遠近眼位的測試,根據瞳距,眼調節非人為性干涉,所帶來的聚散功能數據,獲得的AC/A比值為計算性。計算性AC/A比值所要測試的值包括有“視遠眼位(5米)、視近眼位(0.4米)、瞳距(遠用瞳距)、視近距離”。
計算性AC/A比值公式:nAC/A=PD+[(An-Ad)/(Dn-Dd)]=PD+Fn×(An-Ad)
nPD:瞳距,單位為cm
nAn:視近時眼位值,單位為△;
nAd:視遠時眼位值,單位為△;
nDn:視近時的調節需求,單位為D;如是0.40米,那么就是1/0.40=2D。
nDd:視遠時的調節需求,單位為D;一般情況下為0D。
nFn:視近距離,單位為米M;
在視近時,通過人為性的增加或減少球鏡,對眼睛聚散運動的影響,獲得AC/A比值就是為階梯性。所獲得的AC/A比值只是在一個視近範疇內。
階梯性AC/A比值公式:nAC/A=(An1-An2)/(Dn1-Dn2)=[An1-(Dn1±1.00DS)]/Fn
nAn1:視近時的眼位值1,單位為△;
nAn2:視近時的加上度數後眼位值2,單位為△;
nDn1:視近時的調節需求1,單位為D;一般情況下為0。
nDn2:視近時的調節需求2,單位為D;一般情況就是在原屈光度數±1.00DS。
nFn:視近距離,單位為米M;一般為0.4米。
AC/A比值在視覺系統中是很重要的參考依據,與視覺問題中的輻輳問題有著十分密切的關係,也在日常屈光不正矯正中,起著很重要的地位。
診斷
 共同性外斜視診斷
共同性外斜視診斷2.性別約2/3外斜患者為女性,其原因不明,可能與遺傳因素有關。
3.屈光不正除了集合和分開機制相互作用外,屈光不正可以減弱神經支配而影響服位。以往認為,外斜多見於近視,根據近等統計資料,正視眼、遠視眼亦不少見,僅8%~15%見於近視,Jjampolsky強調不等散光和外斜有明顯關係,由於視網膜像清晰程度不等,可妨礙融合,很容易受到抑制,因此發生外斜。
治療措施
 共同性外斜視治療
共同性外斜視治療2.基本外斜型(basicexdeviationtype)看遠斜角等於看近斜角,差異不超過10△,AC/A比值正常。此型外斜有發展趨勢。手術考慮為外直肌後徙伴內直肌截腱術。
3.集合不足型(convergenceinsufficicytype)看近斜角大於看遠斜角,AC/A比值低。內轉時肌肉力量正常。其特點是發展快,間歇性,很快變為恆定性,融合機能消失,應嚴密觀察及時手術,術後獲得雙眼單視機會還是大的。
4.類似分開過強型(simulateddivergencetype)最初檢查看遠斜角大於看近斜角,經特殊檢查後發現看近斜角遠斜角,或看近斜角等於看遠斜角,因此不是真正的分開過強型,手術只做外直肌效果不好,應同時做內直肌截腱術。
這種按發病機制分類方法的優點可以指導臨床,如真正分開過強型,由於支配外直肌的神經功能過強,故應做雙眼外直肌後徙術,集合不足型,雙眼內直肌截腱術,術後進行集合訓練,使中樞集合加強。Burian觀察分開過強型基本穩定,可隨訪觀察;集合不足型發展快,要及時治療,基本外斜型有發展趨勢,故不要延誤治療。
成人斜視矯正手術和兒童不同,兒童矯正正位,力求恢復視功能,達到功能治癒。而成人由於異常網膜對應固定,很難恢復雙眼視功能。術中觀察正位或少欠矯狀態,也有少數病人出現不能承受的復視。故對大齡患者,只能達到美容矯正、臨床滿意,以不出現復視為宜。
術後護理
1,術後按時點抗生素或含激素的眼藥水,
2,術後2周避免揉眼,眼球急速轉動和受到撞擊。
3,注意用眼衛生,不要過度用眼,避免眼睛過度疲勞,保證充足睡眠。
4,飲食清淡,均衡,忌菸酒和辛辣刺激性食物。
5,對有屈光不正的患者,術後需及時配鏡治療。