病因
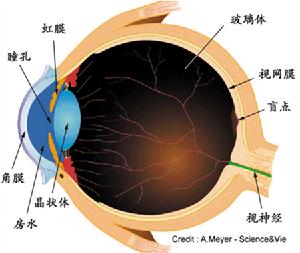 後天性視網膜劈裂病因
後天性視網膜劈裂病因診斷
 後天性視網膜劈裂診斷
後天性視網膜劈裂診斷視細胞層仍附著於色素上皮層,成為劈裂的外壁。檢眼鏡下是難以看清的。然而用鞏膜壓迫器輕壓鞏膜,可以見到被壓隆起處的外壁呈白色混濁,稱為壓迫性白色(white with pressure)。
劈裂的內壁或外壁,均可發生圓形小裂孔。內壁裂孔常見於靠近鋸齒緣的周邊部,很小。外壁的裂孔則偏後面較大。
 後天性視網膜劈裂
後天性視網膜劈裂本症發生於正視眼或遠視眼,很少伴有近視。玻璃體常無病變。80%累及雙眼,而且兩側對稱。發生部位最多為顳下側周邊,顳上次之。鼻側者非常少見。
由於病變局限於周邊部,所以患者常不自覺。只有當劈裂越過赤道部向後擴展,特別是視細胞層與雙極細胞層分離、神經元被切斷後,才能檢出相應的神經絕對性缺損。只要病變尚未侵及黃斑部,仍可保持良好中心視力。但對後天性視網膜劈裂來說,如果並不並發視網膜脫離,擴展到靠近黃斑部的情況極為少見。
易混疾病
 後天性視網膜劈裂鑑別
後天性視網膜劈裂鑑別由於玻璃體後脫離牽拉視網膜或視網膜萎縮(如格子狀變性)或眼外傷,引致視網膜感覺層和色素上皮層的分離。診斷依據有:1)有閃光感和飛蚊症前兆症狀,進行性視野缺損及視力下降病史。2)玻璃體內有色素顆粒或玻璃體內出血。3)視網膜呈青灰色或灰白色隆起,呈皺紋狀,血管爬行於隆起的視網膜上,呈彎曲狀,時隱時現,色調暗紅。4)視網膜有裂孔存在。5)視網膜下液清亮而不能移動。6)脫離的視網膜常有不規則的皺褶及玻璃體視網膜增殖性改變,稱增殖性玻璃體視網膜病變(簡稱PVR)。
與先天性視網膜劈裂症鑑別,儘管眼底表現有所差異,但主要是發病年齡,先天性者先天發病,發現於10歲左右兒童,有家族史,限於男性,因均伴有黃斑部劈裂,視力高度損害。後天性者見於20歲以上成年人,40歲以上者更為多見。無家族史,兩性均可發生,黃斑部一般不受波及,常能保持較好的中心視力。
治療
 後天性視網膜劈裂
後天性視網膜劈裂1)僅有內壁裂孔,長期追蹤檢測視野,缺損無明顯擴大者,不必處理。
2)劈裂範圍向後擴展已達或超越赤道部者。光凝或冷凝整個病變區,也可在與病變區後方邊緣鄰接的健康視網膜上施行光凝。
3)內外壁均有裂孔時,在裂孔緣光凝或冷凝將裂孔封閉。也可僅封閉外壁裂孔,內壁裂孔不予處理。
4)已合併視網膜脫離者,是手術的重要指征。行鞏膜扣壓術。並封閉外層裂孔。
氫雷射治療的目的是在病變的外圍形成疤痕性堤壩,阻止病變進一步發展。因此治療方法主要是光凝固劈裂部周圍與正常視網膜的交界處,築?一8排光凝固堤壩,每個光凝點之間相隔一個光凝點,每排光凝點的部位互相交叉,照射處出現灰白色凝固斑點.照射能最是40一100毫焦耳,每周治療一次,治療次數以及每次照射的點數則根據病變的範圍、視網膜條件以及治療的反應而有所不同。本組病例每次治療點數6點一印點,照射次數2一6次。
經氫雷射治療,隨訪3月一7年,平均隨訪期限4年,基本上都能取得較為滿意的結果,在病變區的外圍形成了疤痕性堤壩,阻止了病變的發展。治療後的視力,主要取決於病變的部位、範圍和治療反應.本組經治療都能保持原有視力.對於比較早期的或病變未侵及黃斑部的,視力可以有所提高。有的因封閉了裂孔,視網膜脫離消退,視力還可有大幅度提高。有一病例張x左眼視力由10cm指數提高至0.6。
預後
 後天性視網膜劈裂預後
後天性視網膜劈裂預後