流行病學
特發性黃斑部前膜在人群中的發生率為5.5%~12%,80%以上患者的年齡超過50歲。隨著年齡的增長,發生率有增高趨勢50歲為2%,75歲提高到20%。20%~30%的患者雙眼發病,但多數雙眼臨床表現程度不等。
病因
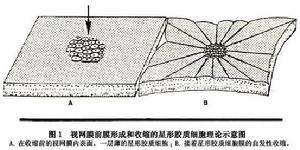 視網膜前膜形成和收縮圖
視網膜前膜形成和收縮圖(1)玻璃體後脫離:臨床所見原發性黃斑前膜絕大多數(80%~95%)發生於玻璃體後脫離之後,此符合老年性玻璃體變化的規律,故多見於老年人。在玻璃體後脫離的過程中,由於玻璃體對視網膜的牽引作用拉鬆了視網膜內界膜刺激了視網膜表面的星狀細胞,使之能透過受損的內界膜向視網膜內表面遷移;另一方面,視網膜表面由於失去玻璃體附著後,有利於視網膜表面細胞增殖並向黃斑區遷移。再者玻璃體後脫離後,殘留於黃斑部表面的薄層玻璃體後皮質及其中的玻璃體細胞,促使視網膜表面細胞向黃斑部遷移和滯留。
(2)細胞遷移:用免疫組化及電子顯微鏡的檢查方法,對黃斑前膜的細胞及細胞外成分作了分析研究。在原發性黃斑前膜中的主要細胞成分是Müller細胞,它們可穿越完整的內界膜。其次是色素上皮細胞可能具有穿越無孔視網膜的能力,或通過周邊部細微裂孔向視網膜內表面遷移另一些細胞包括成纖維細胞、肌原纖維母細胞、神經膠質細胞、透明細胞周細胞和巨噬細胞,這些細胞可能來自視網膜血循環,有的屬於玻璃體內自身的細胞成分。細胞外基質(如fibronectine、vitronectine和thrombospondine等)來自血-視網膜屏障破損處的血漿或由遷移至視網膜表面的色素上皮合成視網膜前細胞通過這些物質相互連線並形成纖維性膜組織,其中的肌原纖維母細胞的收縮可引起膜的收縮,從而牽引視網膜,引起一系列病理改變和臨床症狀。
2.根據引起前膜的原發性眼病及構成前膜的細胞成分不同,繼發性黃斑前膜大致可分成2類:
(1)孔源性視網膜脫離及其復位手術操作(如電凝、冷凝或光凝,術中或術後的出血或葡萄膜反應等)引起,稱為黃斑皺褶(macular pucker)。它是臨床最常見的一種繼發性黃斑前膜,發生率高達50%以上常在術後數周至數月發生此類前膜組成以色素上皮細胞為主來自視網膜的色素上皮層,穿過視網膜裂孔移至黃斑區。孔源性視網膜脫離手術後形成黃斑前膜的危險因素是:
①患者年齡較大。
②術前視網膜條件差如視網膜全脫離,玻璃體視網膜增殖病變(PVR)明顯,出現視網膜固定皺褶者
③術前或術後有玻璃體積血。
④穿刺或切開鞏膜脈絡膜放液,尤其多處放液者。
⑤術中使用,尤其大範圍、過量電凝冷凝或光凝者。
(2)視網膜血管病、炎症或外傷等均可繼發黃斑前膜。其他眼病例如糖尿病視網膜病變、視網膜靜脈阻塞、後葡萄膜炎、Bechet病、Eales病、玻璃體積血Von-Hippel病眼內腫瘤、眼球外傷、眼內容物炎等也可引起。由於原發眼病不同,前膜的細胞成分不盡相同例如炎症性者以炎症細胞常見伴以上皮或神經膠質細胞。
鑒於原發眼病的存在繼發性黃斑前膜影響視力的程度常難以判斷。而且大部分病眼前膜的發展緩慢,後期常處於穩定狀態,玻璃體後脫離不多見,且約40%存在黃斑囊樣變性。
發病機制
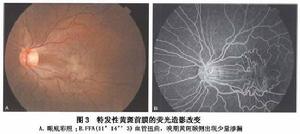 特發性黃斑部前膜的螢光改變
特發性黃斑部前膜的螢光改變雖然玻璃體後脫離與特發性黃斑部前膜關係密切,但仍有相當一部分特發性黃斑部前膜病人發病時不存在玻璃體後脫離。特發性黃斑部前膜的發生與玻璃體後脫離的關係尚需探討。
2.細胞移行與特發性黃斑部前膜的發生髮展 一般認為神經膠質細胞來源於視網膜內層,經內界膜的破損處移行到視網膜內表面,並沿視網膜表面增生,向四周移行。從解剖學角度看,視盤和大血管表面的內界膜比較薄弱容易產生破口,為神經膠質細胞的移行提供通道。電子顯微鏡下可觀察到增生的黃斑前膜組織直接與內界膜破裂處相延續,證實了這一理論。
黃斑前膜的另一細胞構成——視網膜色素上皮細胞可能通過以下方式向視網膜內表面移行:
(1)經過亞臨床型視網膜裂孔或自閉性視網膜裂孔進入視網膜內表面
(2)視網膜色素上皮細胞可能由神經膠質細胞轉化而來。
(3)玻璃體內各種理化因素對視網膜色素上皮細胞產生趨化作用,使之完成跨視網膜遷移。在玻璃體腔各種因素的影響下,視網膜色素上皮細胞發生形態改變,通過細胞變形作用,由視網膜外層移行到視網膜內表面。視網膜色素上皮細胞又能釋放趨化因子,吸引星形膠質細胞等。
(4)此外視網膜內表面也有可能存在靜息的原始視網膜色素上皮細胞,被各種因素激活。但這些推測均無明確證據。
3.特發性黃斑部前膜造成的視網膜病理生理改變 電子顯微鏡下觀察證實,特發性黃斑部前膜內細胞成分的收縮,導致視網膜受牽拉而形成形態各異的前膜。黃斑前膜的收縮對視網膜造成的牽引力主要在切線方向,所以引起黃斑囊樣水腫的幾率較小。如果黃斑前膜形成的同時伴有玻璃體黃斑牽引,則容易產生黃斑囊樣水腫,甚至板層黃斑裂孔。
黃斑中心凹被牽引,將發生變形、移位。黃斑周圍小血管被前膜牽引、壓迫,產生擴張變形、靜脈回流障礙、毛細血管血流速度降低等,將導致血管滲漏、出血斑等現象臨床上可出現視物變形、擴大或縮小、視疲勞等症狀。
臨床表現
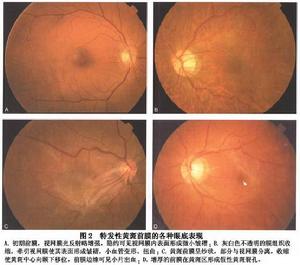 特發性黃斑部前膜的各種眼底表現
特發性黃斑部前膜的各種眼底表現視功能受影響的原因包括以下幾個方面:①混濁的黃斑前膜遮擋中心凹;②黃斑區視網膜受到牽引而變形;③黃斑部水腫;④由於黃斑前膜的牽引導致局部視網膜缺血。症狀的嚴重程度與黃斑前膜的類型相關,如果黃斑前膜比較薄95%的患眼可以維持0.1以上的視力,通常在0.4左右。
2.體徵 特發性黃斑部前膜的眼部改變主要在眼底黃斑部。多數病例伴有玻璃體完全性或不完全性後脫離此外,特發性黃斑部前膜多發生於老齡人群,常有不同程度的晶狀體混濁或晶狀體核硬化。
在疾病早期,黃斑前膜為一層透明的膜組織,附著在視網膜表面,表現為後極部一些區域呈絲綢狀、閃爍或漂移的視網膜光反射。下方局部視網膜略水腫變厚,有時用裂隙光斜照可見到視網膜表面大血管在視網膜色素上皮層上的投影。此時,黃斑中心凹一般未受侵犯,多不影響視力。
當黃斑前膜組織增厚、收縮時,可牽引視網膜使其表面形成皺褶。這些皺褶形狀不一,可以表現為纖細的線狀條紋,由1個或多箇中心放射狀散開;也可以表現為不規則排列的寬頻狀條紋。增厚的黃斑前膜逐漸由早期的半透明狀變為不透明或灰白色,呈團狀或條帶狀爬行於視網膜表面。有時可見這些條帶離開視網膜懸浮於玻璃體後間隙內,或呈橋狀黏著在遠處的視網膜表面。
視網膜受到牽引後,可見視盤顳側血管弓的小血管變形扭曲,甚至血管弓向心性收縮,黃斑無血管區面積減小。晚期視網膜大靜脈可變暗、擴張或變形。有時黃斑區視網膜還可見細小的棉絮斑、出血斑或微動脈瘤。如果黃斑前膜偏中心,其牽引將導致黃斑區移位。如果增厚的黃斑前膜不完整,可形成假性黃斑裂孔(pseudohole),缺損的部位呈暗紅色外觀(圖2)。多數黃斑前膜都局限在視盤和血管弓範圍內,極少數病例可超越血管弓,甚至達赤道部。
併發症
黃斑前膜增厚可以造成視網膜變形水腫、小出血斑、棉絮斑及局部漿液性視網膜脫離
治療
 視網膜前膜
視網膜前膜以下幾種情況可考慮手術:
1.視力在0.1或以下,不伴隨永久性黃斑損害
2.視力0.4以上,但有嚴重的復視、視物變形等症狀(要求更好的視力效果的患者,可由熟練的術者嘗試手術)。
3.視力較好,但螢光造影顯示已有螢光素滲漏或黃斑部水腫。
4.視網膜脫離術後的黃斑前膜應待其穩定,無活動性收縮後方可手術
預後
手術治療特發性黃斑部前膜的預後一般較好,影響預後的因素包括術前已經存在的黃斑不可逆損害、明顯的視力下降和(或)視物變形等症狀的出現及持續時間、是否存在黃斑囊樣水腫膜的厚度、膜的形態特徵、手術過程中有無損傷、膜的殘留程度以及有無術後併發症等。
