簡介
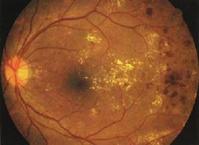
糖尿病視網膜病變是糖尿病的併發症。長期的高血糖環境會損傷視網膜血管的內皮,引起一系列的眼底病變,如微血管瘤、硬性滲出、棉絮斑、新生血管、玻璃體增殖甚至視網膜脫離。一般糖尿病出現十年以上的病人開始出現眼底病變,但如果血糖控制差,或者是胰島素依賴型糖尿病的患者則可能更早出現眼底病變,故糖尿病患者需要定期到眼科檢查眼底。
流行病學
 糖尿病視網膜病變
糖尿病視網膜病變根據美國威斯康星糖尿病視網膜病變的流行病學研究,病程大於15年的患者中,97%的Ⅰ型糖尿病患者、80%使用胰島素的Ⅱ型糖尿病患者和55%未使用胰島素的Ⅱ型糖尿病患者伴有視網膜病變。其中30%Ⅰ型糖尿病患者、10%~15%使用胰島素的Ⅱ型糖尿病患者和5%未使用胰島素的Ⅱ型糖尿病患者已伴增殖期視網膜病變。隨糖尿病病程加長,發病率逐漸升高。
據國內報導病程在5年以下者眼底改變為38%~39%;病程5~10年者發病率為50%~56.7%;10年以上者發病率增至69%~90%。
分級
分級
• NPDR:非增殖性糖尿病視網膜病變
• PDR:增殖性糖尿病視網膜病變
單純性
• I級:有微小動脈瘤,小出血點。
•(+):容易數;(++):太多,數不過來
• Ⅱ級:硬性滲出,出血斑
•(+):容易數;(++):太多,數不過來
• Ⅲ級:軟性滲出,出血斑
•(+):容易數;(++):太多,數不過來
增殖性
• Ⅳ級:新生血管,玻璃體出血
• Ⅴ級:新生血管,纖維增生
• Ⅵ級:新生血管,纖維增生,視網膜脫離
病因
 胰島素
胰島素糖尿病造成機體損害的病理原因是高血糖對微小血管的損傷,視網膜毛細血管受損後出現滲漏現象,造成周圍組織水腫、出血,以及毛細血管閉塞,引起視網膜缺血、缺氧,並產生新生血管,從而導致視網膜大量出血與玻璃體內大量積血,出現增殖性玻璃體視網膜病變。糖尿病病程越長,糖網病發病率越高。因此,越是年輕的糖尿病人,越要重視預防糖網病。
臨床表現
 視力減退
視力減退在視網膜病變的初期,一般無眼部自覺症狀。隨著病情發展,可有不同表現。視網膜水腫可引起光散射而使患者有眼前閃光感、黃斑水腫、缺血或滲出累及中心凹,可引起不同程度的視力減退伴有大視、小視、有色視、視物變形等。視網膜小動脈破裂,少量出血入玻璃體可使患者自覺眼前有黑影飄動。新生血管生長,玻璃體大量出血或增殖性玻璃體視網膜病變及牽引性視網膜脫離,可致視力嚴重喪失。
檢查
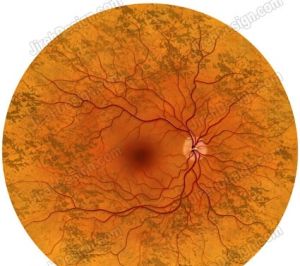 糖尿病視網膜
糖尿病視網膜1.裂隙燈檢查:要仔細檢查虹膜有無新生血管(最好在藥物散瞳前),尤其是眼壓升高者如懷疑而未見虹膜新生血管,可行前房角鏡檢查房角有無新生血管。
2.彩色眼底照相:比眼底鏡檢查敏感。
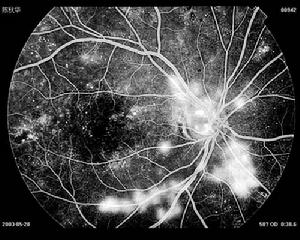
3.眼底螢光素血管造影(FFA):有條件應定期檢查FFA,了解和評價DR程度,指導治療。FFA中,微血管瘤表現為高熒點,出血點/斑則為低熒點或區。棉絮斑則呈毛細血管無灌注區,由擴張毛細血管包圍伴螢光素滲漏。IRMA表現為毛細血管異常擴張,粗細不均、迂曲,可有染色但無螢光素滲漏。新生血管在FFA中,早期即有螢光素滲漏,晚期大量螢光素滲漏。
4.超音波:對於屈光問質混濁影響眼底觀察,B型超音波可幫助了解玻璃體、視網膜狀況。
5.雷射掃描眼底鏡(SLO)檢查:對瞳孔不能散大或晶狀體、玻璃體混濁的患者特別有意義。
6.視網膜電圖:ERG對評價DR病變的進程,預測發生PDR的危險性及指導光凝十分重要。在DR早期甚至在眼底未出現視網膜病變之前即可出現振盪電位OPs選擇性的降低或消失,是早期DR最敏感的指標。晚期DR的ERG異常極為顯著,a波、b波幅值可顯著降低甚至呈熄滅型。對於術前屈光間質混濁影響眼底觀察,ERG可幫助了解視功能,判斷預後。
7.其它:眼壓、屈光狀態檢查。
治療
控制糖尿病
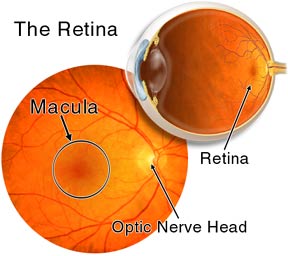 視網膜
視網膜控制血糖是糖尿病視網膜病變的治療前提,應首先將血糖控制到正常或接近正常水平,這對於早期糖尿病性視網膜病變有促進逆轉的作用。而長期控制血糖對預防和延緩糖尿病性視網膜病變的發生和發展,也有重要意義。
藥物治療
一些藥物,如導升明對微血管瘤的消退具有一定功效,適宜於單純型糖尿病早期使用。中藥辨證治療單純型糖尿病也可以收到較好的效果,對控制與緩解病情發展有一定的臨床意義。
雷射治療
雷射治療前需將患者的瞳孔用擴瞳藥散大,在瞳孔散大期間,看東西自然會模糊不清。雷射治療有一些副作用,如視野中會出現暗點,患者的夜間視力、顏色視力和周邊視力都會受到一定影響,但這些副作用與防止視力喪失的作用相比,還是可以接受的。
手術治療
當糖尿病性視網膜病變發展到非常嚴重的程度時,如玻璃體大量出血不吸收,甚至出現牽引性的視網膜脫離,必須施行玻璃體視網膜手術。不過,這是一類難度很大的手術,在國內大醫院有經驗的醫生才能承擔。
預防
 視網膜
視網膜糖尿病患者一旦出現視物模糊、眼脹、眼前黑影、雙眼復視,應及時到眼科就診,尤其是發病超過5年以上的患者,應定期到醫院檢查眼底,發現眼部併發症並及時治療。另外,如果有“近期食量、飲水量激增,體重和體力明顯下降;糖尿病家族史或家族中有糖尿病患者;確診糖尿病,病史一年以上”情況,也請儘早到眼科醫院接受檢查,以防糖尿病及眼科併發症的發生。
“糖友”要在視力沒有明顯下降的時候就養成定期檢查的習慣,在此期間,嚴格控制血糖是重中之重。同時還提醒糖尿病患者,首先要保持良好的心態;第二,合理控制飲食,建議糖尿病患者食用健康的碳水化合物,試吃水果、蔬菜、全穀類豆類和低脂乳製品,飽和脂肪的攝取量不得超過脂肪攝取總量的7%,降低反式脂肪攝取量,控制飲食中的膽固醇的含量,每日飲食中少於200毫克,每周至少吃兩次魚,但不建議吃煎魚,烹調以少油為主;第三,要堅持規律運動;第四,要保持大便通暢;第五,嚴格戒菸戒酒;第六,選擇正確治療。