疾病概述
梅毒的脊髓亞急性聯合變性、截癱Charcot-Marie-Tooth病、軟弱,痛覺減低和位置覺障礙等,可使膝關節(其次是髖、踝、脊柱等處)大為破壞是為此病的典型表現。脊髓空洞症時最常累及的是肩和上肢。提示膝/踝神經病性關節病的證候是:關節積液、摩擦音和關節增大而疼痛相對輕微(但至後期疼痛亦可加劇)。糖尿病性關節病(圖1)時的神經病性關節病,是使病程久遠和有感覺神經病的患者,一或兩足發生無痛性腫脹。由於機械性原因,最常受累的是跗跖和跖趾關節。距骨、跟骨、踝關節和脛骨遠端也能發生破壞。放射線像上的特徵是關節腔消失、硬化、反映碎片骨折的多發性不規則小體以及新骨形成等,骨髓炎時也能見到類似改變。二者鑑別可能很難,磁共振成像(MRI)可能有助。(焦磷酸鈣沉積病時也有與此相似而程度較輕的改變報告。)據認為,糖尿病時的早期改變是破骨細胞作用亢進引起的治療急性關節病,須立即減輕載重。試圖以各種矯形器材以使受累關節獲得穩定的作法,收效多不滿意,手術融合亦甚困難全膝/髖成形術可能有益。
流行病學
糖尿病並發神經病的發病率各家報告不同1980年上海地區10萬人口調查,新發現糖尿病人150例,通過神經傳導速度及自主神經檢查發現90%糖尿病人並發神經病變。在有神經病變者中,周圍神經病變占94.07%,自主神經病變占62.2%,腦部病變占4.4%,脊髓病變占1.5%。神經源性關節病的發病率目前沒有相關內容描述。病因
已知無論中樞神經或周圍神經病變都可繼發骨關節病,常見有脊髓癆、脊髓空洞症、糖尿病、脊髓和周圍神經損傷麻風、多發性硬化、脊髓膜膨出、澱粉樣變性、先天性痛覺缺如、結核、腫瘤侵犯神經、酒精中毒、家族性自主神經異常、家族性間質性肥大性多發神經病腓骨肌萎縮症等其中脊髓癆、脊髓空洞症和糖尿病是NA最常見的原因。發病機制
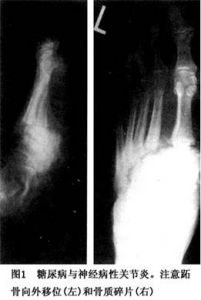 神經源性關節病
神經源性關節病1.損傷說闡明關節的病理改變是由於無痛性反覆損傷的結果。然而,NA的臨床和放射學表現常常提示除了損傷的原因以外,還有其他原因Charcot的原始描述強調神經變性引起骨和關節的營養障礙提示交感神經作用使骨和關節血流改變,導致骨關節持續性充血和骨質吸收。因此NA的真實發病機制可能是神經性骨關節損傷和神經性血管營養障礙兩者相結合所致。
2.由於神經功能障礙,深感覺及痛覺缺失,不能自覺地調整體位,關節容易受到反覆的機械性損傷,加之局部軟組織和骨關節的神經血管營養障礙、代謝不良等,以致受損的骨面、骨端和軟組織破壞及退行性變。因機體反應不同,可有骨質萎縮稀疏,骨端碎裂或吸收;更多是新骨增生,骨贅形成,骨贅斷裂脫落形成碎屑游離體;關節內出血滲液使關節腫脹、關節囊肥厚;因關節囊和周圍韌帶鬆弛,最後可使整個關節支離破碎,關節半脫位、脫位或完全瓦解。
臨床表現
可發生於任何關節包括脊柱,但以四肢關節受累多見。由於神經疾病不同,好發部位不盡一致如偏癱患者關節畸形也在偏側癱;脊髓空洞症關節病變多發生於上肢,肩和肘關節最常受累,少數見於顳頜、胸鎖、腕和指關節等。脊髓癆以下肢為主膝關節最常受累,其次是髖、跗骨、肩、肘、踝趾(指)關節和脊柱糖尿病神經病變多發生於足部小關節如趾間關節等。病變發展一般較緩,病程常超過幾個月甚至1年。典型表現為關節腫脹畸形和不穩定。與一般關節病不同的特點是關節畸形和病理改變非常顯著,但關節功能障礙相對較輕有時還存在關節異常活動如肘和膝關節過伸等。早期關節紅腫、發熱,多無疼痛,少數可有持續性疼痛,關節活動時疼痛加劇。晚期由於關節囊和韌帶鬆弛,發生關節半脫位或完全脫位。
併發症:
1.神經源性骨關節病關節病後期,由於關節囊和韌帶鬆弛,最後關節瓦解容易發生關節半脫位或完全脫位,關節周圍肌肉萎縮、變性。
2.不同病因的神經源性骨關節病 ①脊髓空洞症病人可合併化膿性炎症皮膚潰瘍、穿孔軟組織缺失,指骨吸收,肌肉萎縮等所謂Morven綜合徵。②脊髓癆可並發進行性共濟失調、深感覺缺失。也可有內臟危象視力障礙、瞳孔改變(阿-羅氏瞳孔)、腱反射消失直腸膀胱及生殖功能障礙。晚期,關節腔大量積液。③先天性痛覺缺如:常合併癲癇、智慧型障礙及無汗等神經系統先天性缺陷④周圍神經病常並發NA,多出現關節畸形、骨質破壞,但關節腔無或僅少量積液。⑤麻風性神經炎可並發潰瘍及壞死,骨炎以及骨質疏鬆甚至手指足趾脫落。
診斷
根據神經系統原發病疾病史出現與神經系統症狀和體徵部位一致的關節症狀,並排除其他關節炎如骨關節炎,可確立臨床診斷。一般均可查到原發病但約20%患者關節出現病變時,尚無原發病的症狀和體徵,需要與其他關節炎相鑑別:NA多為無痛性,雖關節破壞明顯並出現畸形,但關節功能障礙程度較輕;而其他關節炎的關節疼痛、畸形破壞程度與關節功能障礙相一致。由於明確原發病對臨床治療有指導意義,故應詳細詢問病史,全面體檢和實驗室檢查,以便找出原發病。神經源性關節病的診斷主要解決兩個問題,是否神經源性關節病;何種神經源性關節病。
鑑別診斷:
鑑別診斷主要解決上述問題。
1.是否神經源性關節病 根據NA的臨床基本特徵特別是出現關節病變前先有神經系統原發病變,臨床診斷NA並不困難。但在臨床中仍有20%左右NA在出現關節改變時尚無原發性神經病的症狀及體徵。故在診斷時需要與風濕、類風濕、代謝、內分泌、血液腫瘤及感染等有關關節病進行鑑別。這就需要調查引起關節病的病因發病方式、好發部位和關節病變的特徵。NA一般均能查到神經性原發病,關節病變與神經病變症狀體徵部位一致,其他關節病也有相應的發病原因。NA多為無痛性而且常有關節畸形,關節破壞明顯,但相對關節功能障礙較輕;其他關節病則一般都有疼痛、關節畸形,破壞程度與關節功能障礙相一致。此外NA有明顯的放射學特點,可分萎縮型、增生型及萎縮與增生混合型,根據這些不同特點可與其他關節病鑑別。
2.何種神經源性關節病 診斷NA病後,還必須進一步明確什麼性質的神經病所致的關節病。這要進一步調查不同神經病的病因病理及臨床特點來確定屬那一種神經病。如脊髓癆,有明確的梅毒感染史,病變主要侵犯腰骶部脊髓後根和後索,下肢閃電樣疼痛和進行性感覺性共濟失調,血清和腦脊液康華化反應陽性。脊髓空洞症是脊髓慢性變性、軟化及空洞形成,主要侵犯頸胸髓后角或中央管附近,表現為節段性痛溫覺缺失,觸覺存在,即所謂感覺分離有時可見局部肌萎縮,核磁共振(MRI)檢查可發現脊髓實質長形空洞病灶糖尿病性神經病除有感覺和運動神經障礙外,可有糖尿病史、血糖升高、尿糖陽性等。
檢查
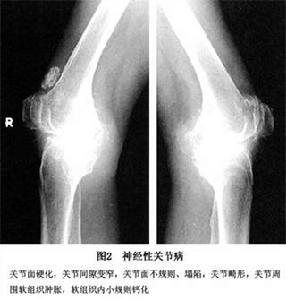 神經源性關節病
神經源性關節病實驗室檢查:
麻風性神經炎實驗室檢查可查到麻風桿菌感染的證據。糖尿病性神經病實驗室檢查可查到血糖異常。脊髓梅毒實驗室檢查可發現梅毒特異試驗陽性。
其它輔助檢查:
1.X線檢查 早期X線表現為關節的退行性改變,關節面輕度硬化侵蝕及破壞。病變晚期受累骨的關節端硬化更明顯,伴骨質增生、破壞骨膜反應,關節畸形。關節面不規則、塌陷,關節間隙變窄關節脫位或半脫位關節周圍軟組織腫脹,軟組織內可見不規則鈣化斑或碎骨片。
X線表現可歸納以下3種病變:
(1)萎縮或急性型:常被誤認為是感染蔓延或腫瘤侵犯,常於幾周內迅速出現關節萎縮,多見於關節的非負重區。可見骨質破壞和吸收,骨質吸收和骨質殘留之間過渡區非常明顯,就像刀切一樣,但無骨折或修復表現。
(2)增生或慢性型:多見於關節負重區,呈嚴重的骨關節炎表現,可見病理性骨折、關節旁巨大骨贅,關節毀損、半脫位或完全脫位。
(3)萎縮與增生混合型:通常發生於負重關節,骨質進行性破壞和吸收,同時伴有骨質增生和骨贅形成。
2.CT檢查 CT具有解析度高的優點,能更好地顯示病灶的結構、骨質破壞和鄰近軟組織的情況。儘管X線是本病診斷的首選方法但CT與X線結合更能清楚顯示病變有助於確定關節腔積液的具體範圍和積液量,區分關節積液和軟組織腫脹引起的軟組織密度增高,區分游離骨塊是在關節腔還是關節周圍軟組織內。對於平片不能診斷或難以確定病變範圍的病例,CT可作為重要的檢查手段加以利用(圖2)。
治療
1.保守治療 主要以加強關節保護為主,如局部制動支架保護等。
2.對症治療 消炎鎮痛類藥可用於疼痛劇烈時,但這類藥物要用量小宜長期使用以免加速關節破壞。一方面因為這些物使關節脹痛感減輕,保護性肌痙攣緩解,從而遭受過多的壓力和磨損創傷;另一方面,這類藥物能抑制前列腺素的生成,妨礙了軟骨下骨的修復。
關節腔內注射激素類藥物不推薦多次使用,該類藥物有較明顯的減輕炎症作用,使症狀緩解,因而患者關節活動增加,加速了關節的磨損破壞
3.病因治療 首先要查明病因,然後針對病因進行治療。糖尿病通過飲食和口服降糖藥來控制血糖,不僅治療原發病,而且可改善關節症狀。如脊髓空洞症可口服核素131I,或空洞節段深部X線照射少數可行空洞切開引流積液。脊髓癆按梅毒進行驅梅治療。
4.關節病治療 無特異治療方法,預後隨疾病嚴重程度和對外科手術治療的反應性不同而不同。治療原則是減少負重保護和穩定關節標準治療策略包括抬高患肢和關節制動,上肢關節受累應減少投擲揮舞等動作,下肢受累則應儘量減少站立時間和行走路程,行走時應扶拐杖以防關節扭傷對不穩定關節可用支架保護對足受累者使用矯形器和關節保護設備相當有效。累及足踝關節的糖尿病神經病變採用“限制步行器”可有效控制肢體水腫,防止關節畸形。阿米替林可緩解關節疼痛,脈衝式電磁療法療效不一。
5.骨關節病本身的治療 神經源性骨關節病的治療原則是減少負重,保護和穩定關節。如上肢病變儘量減少患肢工作,下肢病變則少站立少行走,走路時扶拐杖不穩定的關節可用支架保護。機械結構設計必須注意預防異常壓力橫跨關節傳導而促使骨質破壞。某些病人可行外科關節固定術或關節成形術,但由於營養障礙、創口不易癒合、脫位、感染或四者具備,手術往往不易成功。如本體感覺通路完整,少數病人行膝關節融合術或關節成形術可獲成功對感染和進行性潰瘍、關節破壞嚴重病例可考慮截肢。
6.手術治療 目前仍以關節清理術和關節融合術為主,術後特別注意放置有效的負壓吸引,同時應注意術後活動時間要晚,避免參加重體力勞動。一般認為,神經性關節病為關節置換手術的禁忌證其原因可能是關節失去有效的神經支配,營養差,骨質結構不良,容易造成植入物鬆動而失敗。
外科治療如關節固定術或關節成形術可減輕疼痛,關節本體感覺通路完整的膝病變可行膝關節融合術,脊柱受累可行脊柱融合術,該術對足、膝受累也有益處,但須避免骨不連和再次發生骨折。外生骨疣切除術可部分恢復運動功能,並減少關節疼痛,尤其適用於站立不穩或嚴重畸形患者。由於假體置入失敗率極高傳統認為全關節置換術對本病患者風險太大,但隨著技術的提高,對部分患者選擇地行全關節置換術可獲良效。手術指征包括難治性疼痛和輕度神經病變。通過大量骨植入以糾正嚴重骨丟失和仔細地修補韌帶,可提高手術療效。罕見情況下,對感染進行性潰瘍、關節破壞嚴重病例可考慮截肢。
預後預防
預後:
病變發展一般較緩病程常超過幾個月甚至1年。預後隨疾病嚴重程度和對外科手術治療的反應性不同而不同。
預防:
1.預防是最好的治療,糖尿病患者應對足、踝部位倍加注意,及時處理這些部位的輕微創傷。有效控制血糖可減少糖尿病神經病變,繼而減少本病發生率。
2.加強梅毒的早期治療,防止本病的發生。
