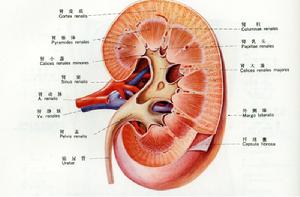
 腎臟結構圖
腎臟結構圖流行病學
 按蚊
按蚊1.地理分布 瘧原蟲分布遍及全世界。在中國,流行最廣的是間日瘧,其次為惡性瘧,三日瘧患者已極少見卵形瘧僅見少數病例根據流行性質、瘧疾類別、媒介按蚊的差異、氣候和地形等,可將中國瘧疾流行區劃分為三大區:
(1)瘧區Ⅰ:北緯33°以北為非穩定性瘧區,即中國的北部,包括山東、山西、河北大部分、遼寧、吉林、黑龍江、陝西、河南江蘇、安徽和新疆的部分地區。該區只有間日瘧流行。
(2)瘧區Ⅱ:北緯25°~33°間亦為非穩定性瘧區包括貴州、湖南、江西、湖北浙江、四川、福建、安徽和江蘇的大部分雲南北部廣東、廣西、河南、陝西和西藏的部分地區。該區以間日瘧為主,惡性瘧存在,偶見少數三日瘧病例。
(3)瘧區Ⅲ:北緯25°以南,平原為非穩性瘧區山區為穩定性瘧區,包括雲南南部、貴州的南部和西部、廣東的大部分、廣西、海南、福建東南部和台灣。該區間日瘧與惡性瘧並存,三日瘧有散在病例,海南省山區和雲南邊境地區惡性瘧流行仍普遍,特別是存在抗氯喹瘧原蟲成為擴散惡性瘧疾的病灶區。
2.瘧疾流行的3個環節
(1)傳染源:只有周圍血內含有成熟配子體的現症病人和帶蟲者才是傳染源,無症狀帶蟲者由於不易被發現而得不到治療因而成為瘧疾的主要傳染源。
(2)傳播媒介:人瘧必須以按蚊為傳播媒介。全世界傳播人類瘧疾的按蚊有60餘種,有20多種分布在中國,其中影響較大分布較廣者為中華按蚊、嗜人按蚊、微小按蚊和大劣按蚊除通過媒介按蚊傳播的正常途徑外,全世界因輸血等異常途徑傳播瘧疾的病例逐漸增多,這些多屬於三日瘧病例
(3)易感人群:除西非黑人對間日瘧有不感受性外,人類對幾種人體瘧原蟲普遍易感。反覆多次感染後人可產生一定程度的保護性免疫力。因此由於戰爭墾荒或施工,大批易感人群由低瘧區遷入高瘧區就容易發生暴發流行。反之,由於人口移動,相當數量的傳染源由高瘧區擴散到低瘧區,同樣亦可引起暴發流行。
病因
 中華按蚊
中華按蚊發病機制:
瘧疾產生的腎損害可分為急性腎功能衰竭急性可逆性腎損害和慢性進行性腎損害三類。急性腎功能衰竭是惡性瘧的嚴重併發症之一,其發生率約為0.45%。其發病與急性血管內溶血、血容量減少、血液粘滯度增高及瀰漫性血管內凝血等因素有關。而後二者則與免疫反應有密切的關聯。
1.急性腎功能衰竭 瘧疾引起的急性腎功能衰竭,其病理變化主要為遠端腎小管變性和壞死,管腔內有血紅蛋白管型及顆粒管型,腎間質水腫。惡性瘧急性腎功能衰竭常為非少尿型,因此臨床上易被忽視。常見的原因是急性血管內溶血(黑尿熱,black water fever),常見於惡性瘧疾,先天性葡萄糖-6-磷酸脫氫酶(G-6-PD)缺乏是重要因素瘧原蟲毒素釋出及套用抗瘧藥(如奎寧與伯氨喹啉)、解熱鎮痛藥等均為誘因嚴重時患者可出現急性腎功能衰竭。
2.急性可逆性腎損害 在免疫螢光下,可見IgM(為主)、IgG及C3在基膜內皮下及系膜區沉積。電鏡下見電子緻密沉積物,部分可找到瘧原蟲抗原。有人發現惡性瘧抗原植入後,繼而循環抗體與之結合,並在原位形成免疫複合物說明在人類和實驗動物的腎損害是由免疫複合物引起的。大多數瘧疾患者中該類型腎損害(如蛋白尿、腎小球腎炎和腎病綜合徵等)對抗瘧治療有效。
腎活檢見腎小球系膜增厚,內皮細胞增殖及肥大,基膜不規則增厚。
3.慢性進行性腎損害 瘧疾所引起的慢性進行性腎損害,亦可在腎組織中檢出瘧原蟲抗原。20世紀60年代已證實其腎損害是由於瘧原蟲感染誘發的免疫異常反應導致免疫複合物性腎炎認為三日瘧腎病可能屬自身免疫反應,早期是由循環中的三日瘧抗原形成免疫複合物,或由於抗原植入腎小管毛細血管壁,與抗體相結合在原位形成免疫複合物,產生了腎臟的初期損害,進而被破壞的腎組織組織蛋白又可作為自身抗原,促使自身抗體的生成再引起免疫複合物腎炎。三日瘧流行區居民血清抗核抗體與三日瘧原蟲抗核抗體有交叉免疫反應。
臨床表現
 按蚊
按蚊瘧疾所致的急性腎功能衰竭患者可有高熱、大量出汗、攝入水量不足導致有效血容量降低,繼而代償性交感神經活性增高兒茶酚胺分泌增加腎血管強烈收縮,導致腎血流量明顯降低,則可引起或加重腎功能不全。
瘧疾所致的慢性進行性腎損害主要臨床表現為腎病綜合徵。大部分患者在1年內死亡,死亡率較高(約13%)。通常為三日瘧並發腎病綜合徵,多見於兒童。在三日瘧病情控制後3周內出現典型腎性水腫,甚至產生胸腔積液、腹水伴有肝、脾大及貧血在水腫消退後,可持續存在蛋白尿及出現腎功能損害和高血壓。少數為急進性腎功能衰竭。
併發症:
1.黑尿熱 這是惡性瘧病人突然發生的急性溶血伴血紅蛋白尿和高熱的一種嚴重併發症,多見於反覆發作而不規則服用奎寧的惡性瘧病例。
2.瘧疾性腎病 以高血壓蛋白尿、血尿和水腫為主要臨床表現,4種瘧疾均可並發此症但以三日瘧較多見。
檢查
急性可逆性腎損害腎活檢見腎小球系膜增厚,內皮細胞增殖及肥大,基膜不規則增厚。在免疫螢光下,可見IgM(為主)、IgG及C3在基膜內皮下及系膜區沉積。電鏡下見電子緻密沉積物部分可找到瘧原蟲抗原。
三日瘧腎臟的病理改變,以腎小球毛細血管壁局灶性(約30%)或瀰漫性增厚,毛細血管襻周圍及系膜細胞內呈節段性硬化(30%~75%)為主基膜增厚,部分病例有少量新月體形成。病變進行性發展為整個腎小球硬化(約占75%),並繼發腎小管萎縮。其特徵為毛細血管壁增厚,管腔狹窄及閉塞,腎小管萎縮及顯著間質浸潤。
免疫螢光鏡檢主要在系膜區有IgM沉積,另外,有少量IgG、C3,偶可發現IgA。免疫球蛋白多在發病後1周出現持續時間長達半年。近年認為沉積物顆粒粗細與IgG亞型有關,粗糙顆粒常含有IgG3,細小顆粒常含有IgG2電鏡下見到腎小球內皮下有基膜樣物質沉積,基膜內有電子緻密沉積物(electron-dense deposits)。
預後
1.一般病例(單純急性感染)的預後可因瘧原蟲種類和病人免疫狀態以及有無併發症等而有很大差別,但在無嚴重合併症的單純急性感染,不論間日瘧或惡性瘧病例,經過抗瘧藥治療後,一般均可安全而迅速的控制發作。
2.兇險型病例的預後 瘧疾兇險型發作主要見於無免疫力的惡性瘧病例,常見者為進入疫區的外來人口及高瘧區的兒童,在惡性瘧暴發流行時,當地各年齡居民均可發生。上述病例常因延誤診治而導致病例惡化隨著醫學的發展及兇險型瘧疾認識和治療水平的不斷提高,某些原屬於兇險型瘧疾範圍的臨床表現,實際並不兇險,例如胃腸型瘧疾是兇險瘧疾中最常見的一種但預後絕大多數良好腦型瘧是兇險型瘧疾最常見的臨床表現國外報導接受治療病人的病死率為22%.瘧所致的急性腎損害,可隨原發病的變化而有不同的轉歸。
