分類
本病分為三大類
原發性溶血尿毒綜合症
繼發性溶血尿毒綜合症
反覆發作性溶血尿毒綜合症
1、原發性者無明確病因。
2、繼發性者可分為以下幾種:
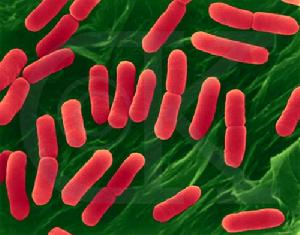 大腸桿菌
大腸桿菌(1) 感染:目前比較明確的是產生螺鏇細胞毒素(verocytotoxin)的大腸桿菌O157:H7、O26O111O113O145,志賀痢疾桿菌Ⅰ型也可產生此種毒素,肺炎雙球菌產生的神經近氨基酶,均可導致腎小球及血管內皮損傷。其他尚見於傷寒、空腸彎曲菌、耶辛那菌、假結核菌屬、假單胸菌屬、類桿菌的感染及一些病毒感染如粘液病毒柯薩奇病毒、埃可病毒、流感病毒、EB病毒及立克次體的感染。
(2) 繼發於某些免疫缺陷病如無丙種球蛋白血症及先天性胸腺發育不全等。
(3) 家族遺傳性:本病為常染色體隱性或顯性遺傳,發生於同一家族或同胞兄弟中,國內曾有同胞經組弟三人發病的報導。
3、反覆發作性主要見於有遺傳傾向、移植後患兒,也可見散發病例。
發病機理
近年來的研究表明,本病發病主要是由於各種原因所造成的內皮細胞損傷,其中尤以大腸桿菌及志賀痢疾桿菌Ⅰ型所產生的螺鏇細胞毒素引起的內皮細胞損害為典型,其他如病毒及細菌產生的神經氨基酶、循環抗體以及藥物等均可引起內皮損傷。人類血管內皮細胞有接受螺鏇細胞毒素的糖脂質受體(GB3),能以高親和力與毒素結合,黴素可抑制真核細胞合成蛋白,而致細胞死亡。腎小球內皮細胞損傷及死亡可造成內皮細胞與腎小球基底膜分離形成內皮下間隙並激發局部血管內
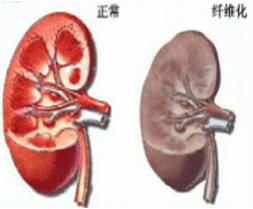 正常與纖維化的腎臟對比
正常與纖維化的腎臟對比內皮細胞損傷,膠原暴露可激活血小板粘附及凝聚,紅細胞通過沉積的纖維素時可使之機械變形進而發生溶解。另一方面,存在於血小板及內皮細胞中的一種v聚糖蛋白vonWillebrand因子(VWF)在細胞損傷後釋放也可加速血小板的粘附及凝聚。血管內皮損傷尚可使抗血小板凝聚的前列環素(PGI2)合成減少,而血小板凝後釋放出的促血小板凝聚的血栓素A2(TXA2)與PGI2作用相反,還可使血管收縮,這些因素均促進血栓形成,如此造成溶血性貧血及血小板減少。
嗜中性粒細胞浸潤所釋放的彈性蛋白酶及其他蛋白水解酶可增加內皮細胞及腎小球基底膜的損傷,並促使VWF裂解、抑制PGI2生長,促進血栓形成。此外,患本病時由於微生物的脂蛋白多糖及單核細胞產生的細胞因子如白細胞介素Ⅰ及腫瘤壞死因子的存在,可加重細胞毒素的作用,增加對內皮細胞的損害,促進血凝。
病理
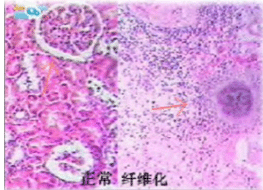 溶血尿毒綜合症
溶血尿毒綜合症光鏡下可見腎小球毛細血管壁增厚、管腔狹窄、血栓及充血。用希夫過碘酸(PAS)及過碘酸六亞甲基四胺銀(PASM)染色可見纖維素樣基質樣物質增生或輕重不同的緊小球基底膜(GBM)分裂,系膜增生及偶有新月體形成。急性期小動脈的損傷可表現為血栓形成及纖維素樣壞死。隨著治癒可見內膜纖維增生閉塞、中層纖維化,與高血壓血管病變相似。可有輕至重度小管間質病變。
免疫螢光鏡檢查可見沒腎小球毛細血管內及血管壁有纖維蛋白原、凝血Ⅷ因子及血小板膜抗原沉積。也可見IgM及C3沉積。
電鏡下典型的是內皮細胞增生、腫脹及內皮細胞與GBM之間形成內皮下間隙,其中有纖維素樣物質及脂質、上皮細胞足突融合。毛細血管壁增厚、管腔狹窄,管腔內可見到紅細胞碎片或皺縮的紅細胞。由於內皮細胞形成基底膜或偶有系膜插入而致GBM分裂。
上述變化可為局灶性,在較嚴重的病例可見廣泛的腎小球及血管血栓形成伴雙側皮質壞死。這些病變也可見於成人的HUS及血栓性血小板減少性紫癜(TTP)。故不少學者認為HUS與TTP是同一疾病不同的表現。後者發開門見山年齡大、預後差。
臨床表現
 溶血尿毒綜合症
溶血尿毒綜合症本病主要見於嬰幼兒,南美及南非,平均年齡<18月,北美洲<3歲。印度約60%<2歲。國內報導1組38例,19例為7~13歲。性別以男性為主,與國外無明顯差異。
前驅症狀多是胃腸炎,表現為腹痛、嘔吐及腹瀉,可為血性腹瀉,極似潰瘍性結腸炎,了有報導似急腹症者。少數前驅症狀為呼吸道感染症狀,約占10%~15%。前驅期約持續3~16天(平均7天)。無胃腸炎前驅症狀者死亡率明顯較高。
前驅期後經過數日或數周間歇期,隨即急性起病,數小時內即有嚴重表現包括溶血性貧血、急性腎功能衰竭及出血傾向等。最常見的主訴是黑便、嘔血、無尿、少尿或血尿。患兒蒼白、虛弱。高血壓占30%~60%,近25%病人有充血性心力衰竭及水腫,30%~50%病人肝脾腫大,約1/3病人有皮膚瘀斑及皮下血腫,15%~30%小兒有黃疸。
有些症狀因地區而異,如在印度本病常合併於痢疾後起閏。60%有發熱。在阿根廷及澳大利亞則中樞神經系統症狀較常見占28%~52%,表現為嗜睡、性格異常、抽搐、昏迷、偏癱、共濟失調等。
主要決定預後的是腎臟損害的程度。86%~100%有少尿,30%病人無尿(持續4天~數周)。某些嬰兒病例僅有一過性少尿及尿異常。大多數病人腎功能可完全恢復。有的發生慢性腎功能不全及高血壓。本病患兒可有復發,復發者預後差。
輔助檢查
1、血液學改變由於急性溶血,血紅蛋白下降明顯,可降至30~50g/L
 化驗檢查
化驗檢查2、凝血因子檢查其結果與病期關係密切。早期可有凝血酶原時間延長、纖維蛋白原降低、纖維蛋白降解產物增高及凝血Ⅱ、Ⅷ、Ⅸ及Ⅹ因子減少,但數天后即恢復正常。
3、尿常規可見不同程度的血尿、紅細胞碎片,10%有肉眼血尿,嚴重溶血者可有血紅蛋白尿。此外,尚有程度不等的蛋白尿、白細胞及管型。腎功能檢查可見不同程度的代謝性酸中毒、高鉀血症及氮質血症。
併發症
急期可出現各種急性腎功能衰竭的併發症如充血性心力衰竭、肺水腫、高血壓腦病、高鉀血症、代謝性酸中毒等。慢性期可出現慢性腎功能不全、神經系統損害後遺症如智力低下、肢代癱瘓、精神行為異常以及癲癇發作等。
診斷及鑑別診斷
根據先驅症狀及突然出現的溶血性貧血、血小板減少及急性腎功能衰竭三大特徵不難作出診斷,但應與血栓性血小板減少性紫癜相鑑別,溶血尿毒綜合徵伴有發熱及中樞神經系統症狀者,不易與血栓性血小板減少性紫癜相鑑別,後者中樞神經系統損害較溶血尿毒綜合徵多見並且重,而腎損害較溶血尿毒綜合徵輕。另外血栓性血小板減少性紫癜主要見於成人,而溶血尿毒綜合徵主要見於小兒,特別是嬰幼兒。
另外還需與免疫性溶血性貧血、特發性血小板減少症、敗血症、陣發性睡眠性血紅蛋白尿、急性腎小球腎炎、各種原因所致的急性腎衰竭等相鑑別。
治療
本病無特殊治療。主要是早期診斷,早期治療水及電解質紊亂,及早控制高血壓,儘早進行腹膜透折及血液透析。1、急性腎功能衰竭的治療與一般急性腎功能衰竭治療相似),應強調嚴格控制入量,積極治療高血壓,適當給靜脈高營養。
2、透析的適應證:①24小時無尿;②BUN迅速升高;③嚴重水負荷過重如充血性心力衰竭及容量性高血壓而對速尿無反應者;④電解質及酸鹼平衡紊亂對非透析療法無反應者,如血鉀>6mmol/L。
3、貧血的糾正應儘可能少輸血及輸少量血,如血紅蛋白在50g/L以下,可輸洗過三次的新鮮紅細胞,2.5~5ml/(kg·次),在2~4小時內緩慢輸入。由於血小板減少引起的出血可輸入血小板。
 潘生丁
潘生丁4、抗凝治療現尚無統一的有效療法。
(1)肝素治療:臨床上有爭議。因本病基本病理變化是局部血管內凝血,理論上有效,但應早期給予並注意本病的出血傾向,宜在嚴密觀察下進行。
(2)抗血小板凝聚藥:阿斯匹林和潘生丁可縮短血小板減少的時間。但因阿期匹林是前列腺環氧化酶抑制劑,可同時抑制前列環素(PGI2)及血栓素A2(TXA2)的生成,炎防止對PGI2的抑制,用量應小,1~3mg/(kg·d)。潘生丁量宜大5~10mg/(kg·d)。
(3)提高血中抗血小板凝聚劑PGI2水平:有報導用PGI2靜脈持續輸入,30~50ng/(kg·min ),輸新鮮凍血漿(恢復PGI2活性)或血漿置換療法(補充刺激PGI2生成)所需血漿因子或除去血漿中抑制PGI2的物質),初步觀察可升高血小板,並有利尿及改善腎功能的作用,尚應進一步研究。
(4)其他療法:腎上腺皮質激素因其有促凝血作用,現已不用。此外,應注意在因肺炎雙球菌引起的HUC,輸血漿是禁忌的。靜脈輸入γ-球蛋白治療亦無法。
預後
主要決定於腎受累的輕征,個別因神經系統損害導致死亡,無前驅病者、復發者及有家族傾向者,預後差。50年代病死率曾高達40%~50%,由於改進了對急性腎功能衰竭的治療,近年來病死率已下降至15%左右,有的報導低至4.5%。
