疾病概述
 椎管內結核肉芽腫
椎管內結核肉芽腫椎管內結核肉芽腫(necrotizingsarcoidgranulomatosis,NSG)。病理上顯示非乾酪樣壞死性肉芽腫在肺內聚集,類似結節病,但壞死和血管炎病變較結節病嚴重,大、小肌性動脈及靜脈管壁均可被肉芽腫性炎症所累及,甚至引起閉塞。臨床上多見於中、青年女性,有發熱、咳嗽、咯血或氣急等症狀。肺外表現甚少,偶有中樞神經系統侵犯。胸片可見大小不一的結節狀陰影或瀰漫性浸潤。少有對稱性肺門淋巴結腫大。此外,NSG患者SACE不增高,Kveim's試驗陰性,故認為它有別於結節病。激素治療反應良好,病變局限者可手術治療。
臨床表現
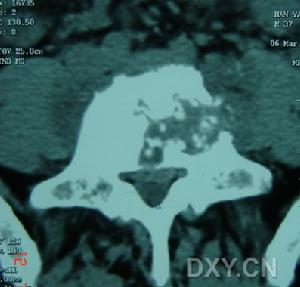 椎管內結核肉芽腫
椎管內結核肉芽腫根據病史、體徵、腦脊液動力學試驗和線攝片的表現,輔以CT、MRI可作出診斷。椎管內結核肉芽腫是以皮膚、肺及淋巴結廣泛肉芽腫性損害為特點的遺傳性粒細胞殺菌功能缺陷病。多數病人的男性,X-連鎖隱性遺傳;少數為常染色體隱性遺傳,兩性均可發病。主要缺陷是宿主吞噬細胞系統產生的過氧化氫不足,不能殺滅過氧化氫酶陽性菌,致感染廣泛播散。肉芽腫是對比化膿性感染的一種反應,常有色素性類脂組織細胞浸潤和包繞。
結核菌經血行或淋巴侵入脊柱,引起脊柱破壞和硬脊膜外冷膿腫結核性肉芽腫。肉芽腫以硬脊膜外比硬脊膜下多見,外觀為紫紅色或灰白色肉芽腫,少數含有少量膿液。顯微鏡檢可見典型結核性改變。膿腫可直接從椎體或間接由椎旁經椎間孔進入椎管腔,壓迫脊髓。少數由於病灶癒合過程中新骨壓迫脊髓和神經根。結核性肉芽腫和乾酪樣病變也可侵入硬脊膜本身,引起結核性硬脊膜炎,增厚的硬脊膜又加劇對脊髓的壓迫。胸椎上段的結核性膿腫較腰椎者易引起脊髓壓迫症,因前者椎管較狹窄,膿腫多局限於病灶附近,而後者的膿腫常沿腰大肌向下方流動。脊髓受壓初期,除脊髓本身神經組織受壓外,還因血供障礙,加重脊髓缺血和水腫,最後導致脊髓不可逆性損害。
常有病灶雙側根性痛,如枕部痛、頸痛、肩和上肢痛(頸椎);肋間神經痛或束帶樣感覺(胸椎);下肢神經痛(腰椎);並出現相應的脊髓壓迫征和棘突壓痛或叩擊痛、椎旁肌肉痙攣等。全身可有慢性感染症狀,如低熱、消瘦、盜汗、血沉加快等。此外還有下述特點:身體其它部位常有活動性結核病灶;病程一般較短,多在3個月以內。因此,根據病史,臨床表現和X線片(脊柱結核變化)不難作出診斷。必要時作椎管造影、脊髓CT或MRI檢查。
疾病檢查
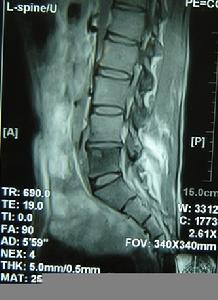 椎管內結核肉芽腫
椎管內結核肉芽腫2.脊椎X線攝片顯示多無骨質破壞,也無椎旁寒性膿腫。
3.脊髓造影顯示散在不規則充盈缺損、杯口狀充盈缺損或神經根袖變形等蛛網膜下腔梗阻表現。MRI對本病的診斷價值很大。
並發疾病
由於本病是由結核病菌感染所引起,晚期可引起由它器官的結核桿菌感染,並發肺結核、淋巴結核等疾病,而肺結核還有可能引起以下的一些併發症:
1.支氣管擴張:當局灶性病變部位,被纖維組織機化後,支氣管壁正常組織結構破壞,彈性消失,而形成局限性支氣管擴張症,重者可繼發感染或咯血。
2.咯血:多因病變部位組織破壞、炎症浸潤、血管破損、可致咳血。病灶鈣化、鈣石刺激組織,破壞血管,也可誘發咯血,咯血量的多少,與損傷血管大小有關。輕者痰中帶血,重者大口咯血,甚至咯吐不及發生窒息等嚴重後果。
3.肺氣腫:當病變的肺組織遭到破壞後其功能也隨之下降,則健康的肺進行代償,當代償超過限度時,可形成代償性肺氣腫,肺組織受病菌侵襲而發生組織破壞、纖維化、鈣化、肺大泡形成等,也可導致肺氣腫的發生。
4.慢性肺原性心臟病:肺結核病變廣泛,使肺功能、肺結構發生嚴重病理改變,從而引起肺動脈高壓,進而導致右心室肥厚,形成慢性肺源性心臟病。當出現心肺功能衰竭,肺性腦,其後果危重。
疾病混淆
 椎管內結核肉芽腫
椎管內結核肉芽腫與椎管內腫瘤、硬膜外炎性肉芽腫相鑑別。較常見的是神經鞘瘤。神經鞘瘤是椎管內腫瘤中最常見的一種良性腫瘤,病程多較長,臨床主要表現為疼痛、感覺異常、運動障礙和括約肌功能紊亂等。椎管內室管膜瘤發展緩慢,腫瘤大多位於頸段、頸胸段或腰段,硬脊膜下腫瘤較大時,占位效應明顯,首發症狀為肢體麻木和共濟障礙。結核性肉芽腫早期臨床表現與椎管內其他腫瘤十分相似,腰穿示椎管部分或完全梗阻,腦脊液白細胞數增高或正常,糖及氯化物多數正常,很難在手術前作出定性診斷。另外,臨床醫生思維局限,過分依賴醫技檢查,術前未做腦脊液及紅細胞沉降率檢查時更容易造成誤診。因此診斷疾病時需要全面考慮,綜合分析,不能放過任何一個細節問題,以做到早期診斷,及時治療。
疾病治療
 椎管內結核肉芽腫
椎管內結核肉芽腫椎管內腫瘤切除術
椎管內腫瘤見於脊髓的任何節段和馬尾神經,以胸段最常見。可發生於任何年齡,但以20~40歲之間的成年人占多數。按解剖部位分硬脊膜外、髓外硬脊膜內。髓內3大類。按病理分類以神經纖維瘤、脊膜瘤及膠質細胞瘤(包括星形細胞瘤及室管膜瘤)3種最為常見。椎管內腫瘤中良性者居多,唯一有效的治療方法是手術切除腫瘤,約3/4可手術切除治癒。病人年齡即使較大,如70歲以上,有時亦可較好地耐受手術。因此,對椎管內腫瘤的手術應持積極態度,除病人情況確定不能耐受手術者外,一旦確診為椎管內腫瘤,不論脊髓受壓程度的輕重,均應及時手術治療。
雙開門式椎管成形術
術前的手術設計極為重要。根據CT或MRI或脊髓造影確定成形範圍。根據CT影象測量椎板中線到椎管左右側之間的距離(椎管橫徑值),供術中開溝部位的定位參考。再根據骨贅和脊髓受壓的部位,如行單開門式椎板成形,確定絞鏈側和開門側。制好石膏頸領備用。配血備用。
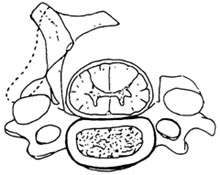 椎板成形
椎板成形椎板成形,清理椎板上殘留軟組織,根據CT片椎管橫徑值,定出在椎板上作槽溝部位並作出痕跡。用微型鑽或尖嘴咬骨鉗分別在兩側椎板上各做一縱形槽溝。溝呈V形,淺層寬度為2~3mm,深度需深達椎板內層皮質,但不穿透,用小條狀紗布堵塞止血。而後切除預定開門範圍內的棘突間韌帶,棘突保留1-1.5cm長。用微型電鋸或窄型椎板咬骨鉗將棘突縱行正中劈開直達硬脊膜外。將開門段最上椎板上緣的黃韌帶與最下椎板下緣的黃韌帶切斷,從棘突劈開縫中伸入骨膜剝離器,將劈開的棘突向兩側張開,類似打開雙扇門。同時中線切開黃韌帶,用硬膜剝離器分離椎板與硬脊膜間粘連。取與顯露硬脊膜等寬等長的脂肪片覆蓋於硬脊膜外。
植骨、縫合 沿髂骨嵴切口,顯露髂骨,於髂骨上取骨。根據劈開棘突向兩側張開、能使硬脊膜囊充分減壓所呈現的梯形間隙大小采骨,將植骨塊修成相應梯形,嵌入棘突間隙,在棘突與骨塊兩端各鑽孔,用鋼絲或絲線固定,棘突植骨間用脂肪片隔開。取零星碎骨堵塞於椎板兩側槽溝空隙。切口用生理鹽水沖洗,檢查無出血,無棉片等存留後,切口內置導尿管,於切口旁作小切口引出皮外作負壓引流。逐層縫合。
開門手術的目的是擴大椎管,使受壓的脊髓得以減壓而恢復功能。故充分而適度的擴大椎管是手術成功的關鍵。過少達不到減壓目的,過大又會在硬脊膜囊外留有腔隙而形成瘢痕性壓迫。椎管擴大程度應是待硬脊膜囊充分膨大、恢復搏動後的容積,其外層再留一薄層脂肪片覆蓋的空間即可。同時,兩側開槽溝的位置應是CT片顯示椎管的最外側緣,最容易發生的錯誤是位置太靠近內側,開門後仍會有突起壓迫脊髓,影響效果。
疾病預防
由於病變多由身體其他部位的結核病灶經血運播散而致,術後給予全身抗結核治療至關重要。具體作用有:
1、控制結核病灶的發展,促進病灶的吸收。
2、防止局部復發及對脊髓功能的損害,促進脊髓功能的恢復。
3、防止結核性腦膜炎的發生,以免造成其它節段脊髓功能損害及形成新的結核病灶。
而休息、充分營養、適當戶外活動、增強全身抵抗力,仍是戰勝本病的重要條件。
