疾病概述
 束支折返性室性心動過速
束支折返性室性心動過速症狀體徵
 束支折返性室性心動過速
束支折返性室性心動過速病理生理
 束支折返性室性心動過速
束支折返性室性心動過速束支折返型室性心動過速是室性心動過速中惟一具有明確折返環的室性心動過速。希氏束(至少其遠端)、希-浦系統和心室肌是折返環的組成部分。束支間折返是心室內的大折返,可呈兩類表現:一類是束支阻滯型:左束支的2個分支為一整體,與右束支構成折返環路,其QRS波群呈逆傳束支阻滯圖形;另一類是分支阻滯型:右束支與左束支的一個分支共同作為順傳支,而在束支的另一分支作為逆傳支,構成折返環路,其QRS波群呈逆傳側分支阻滯圖形。無論哪一種類型,其激動有時可逆傳通過希氏束及房室結,此時如果心房脫離不應期。還可逆傳到心房。希-浦系統的折返激動可分為下列3型:
1.A型呈典型的束支折返激動。當刺激右心室時,逆向傳導沿左束支,而前向傳導經由右束支而引起心室激動。A型折返性激動引起的室性心動過速,其QRS波呈左束支阻滯圖形。
2.B型呈分支性折返激動。激動的逆傳經由左束支的一根分支而前傳通過其另一部分。由於心室激動是經由左束支系統的,故QRS波呈右束支阻滯的圖形。此外,在心臟正常者,進行左心室期前刺激。V3常由分支性折返激動所致。
3.C型折返環傳導方向與A型相反,即逆傳經由右束支,而前向激動經由左束支。是一種極少見的類型。即使希-浦系統有病變,C型也是罕見的。對室內傳導正常的患者進行常規心室刺激時,約50%的患者可誘發出束支折返激動,但是室內傳導正常的患者其束支折返有自限性。而當希-浦系統有傳導異常,則束支折返激動可持續存在。
診斷檢查
 束支折返性室性心動過速
束支折返性室性心動過速2.電生理檢查特點束支折返型室性心動過速在希氏束電圖上的特徵是H-V間期延長。其電生理檢查特點如下:
(1)發作時QRS時間≥0.12s:多呈左束支阻滯型,少數呈右束支阻滯型。常可出現房室分離。(2)竇性心律時:基礎H-V間期有一定程度的延長,約為60ms或更長。(3)心動過速時:每個V波前有希氏束電位(H波)和(或)右束支電位(RB波),H在RB之前,典型順序是V-H-RB。若是罕見的C型束支折返,則每個V波前有H波和(或)左束支電位(LB),H在LB前,典型順序是V-H-LB。心動過速時的H-RB間期短於竇性心律時的H-RB間期,而RB-V間期應≥竇性心律時的RB-V間期。若是C型,則心動過速時的H-LB間期短於竇性心律時的H-LB間期;而LB-V間期則≥竇性心律時的LB-V間期。
(4)必須有臨界程度的希-浦系統逆向傳導延遲才能發生心動過速。
(5)心動過速時的H-V間期大於或等於竇性心律時的H-V間期:一般前者比後者長10~30ms,很少超過50ms。
(6)心動過速時:H-H間期的改變發生在V-V間期改變之前。
(7)房性期前搏動若能引起希氏束波(H)以下的阻滯:則應能終止心動過速。
(8)室性期前刺激可誘發或終止束支折返型室性心動過速。(9)消融右束支能治癒束支折返型室性心動過速。(10)常可出現房室分離。(11)在每一個QRS波前心腔內心電圖可記錄到希氏束電圖或右束支電圖。
鑑別診斷
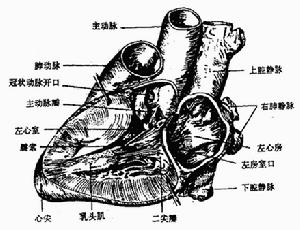 束支折返性室性心動過速
束支折返性室性心動過速2.室上性心動過速伴室內差異性傳導。3.心房-分支型折返激動性心動過速即經Mahaim房室旁束的折返激動引起的室性心動過速。4.發生在正常心臟的QRS波呈左束支阻滯型室性心動過速亦即特發性室性心動過速。
5.分支型室性心動過速即前述的B型。分支型室性心動過速可呈單純分支阻滯的QRS波圖形,心動過速時的H-V間期顯著短於竇性心律的H-V間期。
併發症狀
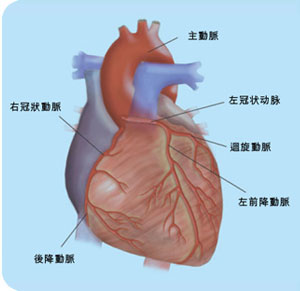 束支折返性室性心動過速
束支折返性室性心動過速2.阿-斯綜合徵也稱急性心源性腦缺氧綜合徵,是指一種暫時性腦缺血、腦缺氧引起的急性而短暫的意識喪失,並伴有抽搐、面色蒼白、發紺的綜合徵。在接受臨床電生理檢查的暈厥患者中,快速性室性心律失常占暈厥原因的20%。3.心動過速性心肌病長期心動過速可導致心臟的組織學和病理學發生類似於擴張型心肌病的變化,臨床表現為心臟擴大和心功能下降,稱之為心動過速性心肌病。慢性心動過速發作時間超過每天總時間的10%~15%以上就有可能發展為心動過速性心肌病。室性心動過速,包括短陣室性心動過速、反覆發作型連續的室性心動過速、尖端扭轉型室性心動過速、並行心律性室性心動過速和雙向性室性心動過速均可引起心動過速性心肌病。
4.心力衰竭室性心動過速,包括持續性或非持續性室性心動過速,均可導致充血性心力衰竭。
治療方案
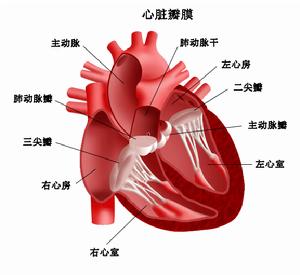 束支折返性室性心動過速
束支折返性室性心動過速①患者意識喪失:應立即行心肺復甦術及迅速的電復律術。開始用100~200J的電擊能量行同步直流電電擊。大多是有效的。如果低於100J易於促使室性心動過速加速,而不是終止室性心動過速。如開始的電擊能量無效,可用最大能量300~400J重複電擊。如仍無效,應懷疑有代謝性或電解質紊亂或抗心律失常藥物的致心律失常毒性作用存在,應立即予以糾正。
②患者意識未喪失而有明顯症狀和體徵的持續性陣發性室性心動過速:表現為低血壓、脈搏明顯減弱或不能觸及或心功能不全者,應迅速給予作用迅速的全身麻醉劑,然後行同步直流電擊。使用的電擊能量及方法同上所述。
③對室性頻率>200次/min:隨時有發生心室顫動危險者,或已有心室顫動發作過,應首選同步直流電轉復(能量為100~200J)。應同時配合利多卡因治療。室性心動過速頻率過快。心室波寬大而畸形,近似心室撲動形狀者,套用非同步電擊復律(因此時用同步電擊復律不放電)。
④發作持續時間過長:已超過2h者。
⑤室性心動過速患者已用大劑量藥物治療無效者。患者意識清醒時如需電擊應給予快速作用的全身麻醉,然後再行電擊復律。
(2)藥物治療:對耐受好的持續性陣發性室性心動過速患者,心室率<200次/min時,可選用藥物治療。適用的藥物如下:①利多卡因:利多卡因為弱鹼性,在酸性條件下容易成游離狀態。因此在急性心肌梗死局部心肌細胞存在酸中毒的情況下,其作用可顯著增強。利多卡因在血管內開始分布的幾分鐘即起效,早期快速下降的平均半衰期為8~9min,因此需給負荷量。方法為:靜脈推注1mg/kg(總量<100mg),每間隔8~10min推注1次,總量<4mg/kg。如有效則繼以20~50μg/(kg/min)(相當於1.5~2.0mg/min)恆速靜脈滴注,才能達到和保持2~5μg/ml的有效血藥濃度。有時需40~50μg/(kg?min)(相當於2~3mg/min)才能達到療效。如果只用1次衝擊量,儘管維持恆速滴注,在給藥後30~120min內達不到有效血藥濃度。若恆定滴數不變,給第2次0.5mg/kg衝擊量,血藥濃度才可能達到治療水平。在維持恆量滴注6~8h後,心律失常再發作,仍需給少量衝擊量和增加維持量。如只增加維持量,不給衝擊量,則血藥濃度需6h才緩慢達到穩態。
②胺碘酮:當利多卡因無效時可選用靜脈推注胺碘酮,首劑用75~150mg,稀釋於20ml生理鹽水中於5~10min內緩慢注入,繼以0.5~0.75mg/min持續靜脈滴注。若心律失常復發,在距首次靜脈推注15min後,可重複靜脈推注1次,但劑量不能超過75~150mg,總量<1200mg/d則較為安全。為保持療效,可於靜脈用藥2~3天后口服胺碘酮。③普魯卡因胺:當利多卡因無效時可選用,也有主張首選本藥。以100mg劑量加入20ml的25%葡萄糖液內,用3~5min靜脈推注。應嚴密監測血壓、心電圖變化。如注射完後5min仍無效,可再靜脈推注100mg,10~15min重複1次,直到有效或總量達到1g。當有療效後,應靜脈滴注,每分鐘2~6mg,維持一段時間。當普魯卡因胺無效時,應選用ⅠB類或ⅠC類藥,而不必改用或加用其他ⅠA類藥。ⅠC類藥物如氟卡尼、勞卡尼、恩卡尼(英卡胺)或普羅帕酮(心律平),都可選用。但如病人心功能不良、射血分數(EF)低於0.30者不用或慎用ⅠC類藥物。也不能用丙吡胺。如無效可用胺碘酮靜脈推注。
④β受體阻滯藥:可用普萘洛爾0.2~0.3mg稀釋於20~30ml液體中,緩慢靜脈推注,總劑量為0.1mg/kg。在嚴密心電圖、血壓監測下,再緩慢靜脈推注其餘劑量。注射速度勿超過1mg/min。以免引起血壓降低或心跳驟停等。⑤索他洛爾(Sotalol):適用於急性心肌梗死合併室性心動過速者。靜脈注射劑量0.5~2mg/kg,有效後改用口服160~200mg/d,分2次服。索他洛爾在心率減慢時使Q-T間期延長加劇,需監測心率及Q-T間期。當與延長Q-T間期的藥物合用則會增加多形性室性心動過速的發生,如與胺碘酮、鈣拮抗劑、抗高血壓藥、抗心律失常藥合用則增加索他洛爾的β受體阻滯作用。
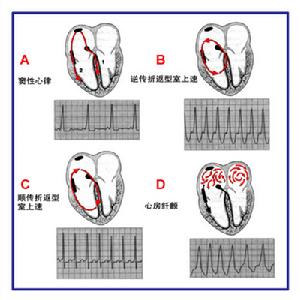 束支折返性室性心動過速
束支折返性室性心動過速(3)伴隨因素的糾正:如缺氧、低血壓、酸中毒、心力衰竭等。有時伴隨因素糾正,室性心動過速即自行轉復。如系低血鉀引起應立即補鉀。(4)心室起搏:對藥物治療無效而又不宜電復律的持續性室性心動過速患者可採用此法。一般採用經靜脈右心室起搏,以程式期前刺激和(或)短降快速起搏(超速起搏)治療。如單用心室起搏未能終止,可在加用一種抗心律失常藥後,再次起搏則較易終止持續性室性心動過速。
2.病理性持續性陣發性室性心動過速終止後的長期治療和根治治療大多數患者在出現一次持續性陣發性室性心動過速後,室性心動過速會復發,因此需要長期或根治治療。
(1)抗心律失常藥物的預防治療:①持續性陣發性室性心動過速頻繁反覆發作的患者:應住院治療。當某一個藥物靜脈注射後能夠消除室性心動過速發作,如果能得到控制,則可改服該藥的口服製劑。但由於室性心動過速發作的自發變異性很大,有時難以判定或錯判藥物的療效,此時套用電生理檢查和(或)動態心電圖監測來進一步獲得這個藥物的療效依據。
②持續性陣發性室性心動過速復發不頻繁的患者:由於室性心動過速可以間隔幾周、幾個月或1年發作1~2次等,給藥物預防治療帶來很大的困難。可採用兩種間接方法去選擇藥物:A.如用電生理檢查能誘發出室性心動過速的患者,經用藥後再行電生理檢查不再被誘發出室性心動過速或心室顫動者,提示此藥能作預防;B.停藥較長時間進行Holter監測,發現有頻發或複雜的室性期前收縮,進行藥物治療,然後再查Holter,如上述心律失常已消失或很少,則提示此藥可作預防。
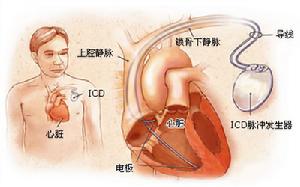
(2)植入型心臟復律除顫器(ICD):具有起搏、復律、抗心動過速、除顫四項功能。①絕對適應證:認為必須植入者:A.病因不可逆,暈厥已被證實系室性心動過速/心室顫動引起,無有效的藥物防治;B.室性心動過速/心室顫動長期藥物治療,患者不能耐受;C.雖已接受藥物、手術或消融治療,但電生理檢查仍能誘發室性心動過速/心室顫動者。②相對適應證:A.室性心動過速/心室顫動藥物治療有效,但難以預測遠期治療效果;B.原因不明性暈厥,電生理檢查能誘發室性心動過速/心室顫動,對暈厥無其他原因可解釋,藥物治療難以奏效者。認為可植入ICD,但尚有意見分歧。
(3)持續性陣發性室性心動過速的外科治療:由於導管射頻消融的廣泛開展和其顯著的療效,所以外科手術治療除某些特殊情況(如室壁瘤導致)外已很少開展。
(4)導管射頻消融(RFCA):已廣泛開展,療效達71%~90%。
預後預防
 束支折返性室性心動過速護理檢查
束支折返性室性心動過速護理檢查預防:1.積極治療其原發疾病是預防束支折返性室性心動過速的根本性措施。2.安定神志,避免精神緊張;室內保持清靜,避免噪聲和不良刺激。3.用語言安慰患者,使病人樹立戰勝疾病的決心和信心。4.飲食適當,保持大便通暢;起居有節,慎防外邪侵襲,禁止菸酒。
