疾病概述
 急性腎上腺皮質功能衰竭
急性腎上腺皮質功能衰竭症狀體徵
 症狀
症狀二、色素沉著 皮膚和黏膜色素沉著,多呈瀰漫性,以暴露部,經常摩擦部位和指(趾)甲根部、疤痕、乳暈、外生殖器、肛門周圍、牙齦、口腔黏膜、結膜為明顯。色素沉著的原因為糖皮質激素減少時,對黑色素細胞刺激素(MSH)和促腎上腺皮質激素(ACTH)分泌的反饋抑制減弱所致。部分病人可有片狀色素脫失區。繼發性腎上腺皮質功能減退症患者的MSH和ACTH水平明顯降低,故均無色素沉著現象。
三、乏力 乏力程度與病情輕重程度相平行,輕者僅勞動耐量差,重者臥床不起。系電解質紊亂,脫水,蛋白質和糖代謝紊亂所致。
四、胃腸道症狀 如食欲不振、噁心、嘔吐、上腹、右下腹或無定位腹痛,有時有腹瀉或便秘。多喜高鈉飲食。經常伴有消瘦。消化道症狀多見於病程久,病情嚴重者。
 急性腎上腺皮質功能衰竭
急性腎上腺皮質功能衰竭五、心血管症狀 由於缺鈉,脫水和皮質激素不足,病人多有低血壓(收縮壓及舒張壓均下降)和直立性低血壓。心臟較小,心率減慢,心音低鈍。
六、低血糖表現 由於體內胰島素拮抗物質缺乏和胃腸功能紊亂,病人血糖經常偏低,但因病情發展緩慢,多能耐受,症狀不明顯。僅有飢餓感、出汗、頭痛、軟弱、不安。嚴重者可出現震顫、視力模糊、復視、精神失常、甚至抽搐,昏迷。本病對胰島素特別敏感,即使注射很小劑量也可以引起嚴重的低血糖反應。
七、精神症狀 精神不振、表情淡漠、記憶力減退、頭昏、嗜睡。部分病人有失眠,煩燥,甚至譫妄和精神失常。
八、腎上腺危象 病人抵抗力低下,任何應激性負荷如感染、外傷、手術、麻醉等均可誘發急性腎上腺皮質功能減退性危象。
九、其他 對麻醉劑,鎮靜劑甚為敏感,小劑量即可致昏睡或昏迷。性腺功能減退,如陽萎,月經紊亂 等。
十、原發病表現 如結核病,各種自身免疫疾病及腺體功能衰竭綜合徵的各種症狀。
疾病病因
 發病原因
發病原因二、自身免疫紊亂:特發性自身免疫反應引起的腎上腺皮質萎縮為目前最多見的原因,血清中經常可以測到抗腎上腺組織抗體。主要侵及束狀帶細胞,抗原主要在微粒體和線粒體內。本病多伴有其他自身免疫紊亂疾病。如多發性內分泌腺體功能不全綜合徵(Schmidt綜合徵),可包括如腎上腺皮質功能減退、甲狀腺功能減退、甲狀旁腺功能減退、性腺衰竭、糖尿病、垂體功能減退、胃壁細胞抗體陽性、惡性貧血、甲狀腺功能亢進、結腸瘤、重症肌無力、孤立性紅細胞再生障礙等。
三、其他:惡性腫瘤腎上腺轉移,約占癌腫轉移患者的10%有雙側腎上腺轉移,以肺癌和乳腺癌為多見。也可見於雙側腎上腺切除術後、全身性黴菌感染、腎上腺澱粉樣變等。
病理生理
因感染、創傷和手術等應激情況,或停服激素而誘發腎上腺皮質功能急性低減,腎上腺危象的臨床表現包括腎上腺皮質激素缺乏所致的症狀,以及促發或造成急性腎上腺皮質功能減退的疾病表現,腎上腺皮質激素缺乏大多為混合性的,即糖皮質激素和瀦鈉激素兩者皆缺乏。
診斷檢查
 診斷檢查
診斷檢查一、一般檢查 ①血像檢查有輕度正細胞正色素性貧血,淋巴細胞及嗜酸粒細胞偏高。②血生化檢查,部分病人血清鈉偏低,血清鉀偏高。血糖偏低,約1/3病例低於正常範圍。葡萄糖耐量試驗呈低平曲線或反應性低血糖,③心電圖低電壓和T波低平或倒置,Q~T時間可延長。④X線檢查,可見心影縮小,呈垂直位。
二、特殊檢查
(一)尿17羥皮質類固醇(17OHCS)和17酮皮質類固醇(17KS)排出量低於正常。其減低程度與腎上腺皮質呈功能平行關係。
(二)血漿皮質醇測定,多明顯降低,而且晝夜節律消失。
(三)ACTH興奮試驗此試驗為檢查腎上腺皮質的功能貯備。可發現輕型慢性腎上腺皮質功能減退症患者及鑑別原發性慢性腎上腺皮質功能減退與繼發性慢性腎上腺皮質功能減退。
三、血漿ACTH基礎值測定原發性腎上腺皮質功能減退者明顯增高,多超過55pmol/L(250pg/ml),常介於88~440pmol/L(400-200pg/ml)之間(正常值1.1~11pmol/L即5~50pg/ml)而繼發性腎上腺皮質功能減退者血漿ACTH濃度極低。
四、病因檢查 結核性者在腎上腺區X光片中可能看腎上腺內的鈣化灶也可能有其他組織和器官的結核病灶。在自身免疫性腎上腺皮質破壞的患者血清中可能測到腎上腺皮質抗體,病人經常伴有其他自身免疫性疾病及內分泌腺功能低下。轉移性腎上腺癌腫患者,可能發現原發性癌灶。
鑑別同類疾病
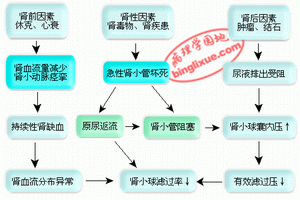 急性腎上腺皮質功能衰竭
急性腎上腺皮質功能衰竭二、瑞爾黑變病原因不明,可能與暴曬、化妝品、自主神經功能紊亂及營養缺乏有關。面部色素沉著,好發於額、顴、頸側等易外露部位,伴輕度毛細血管擴張和毛囊角化,皮損面有粉狀鱗屑;腎上腺皮質功能正常。
三、其他疾病17-KS約有1/3來自男性睪丸,且肝硬化、營養不良,腎功能不全及慢性消耗性疾病患者尿中排出量亦降低,而肥胖或尿量多者排出量又升高,故應摒除上述疾病或影響因素。慢性肝病、血色病、黑棘皮病及慢性鉛、汞、砷中毒等,亦可致色素沉著,但不具本病特徵,加之輔以有關檢測自可鑑別。
治療方案
 藥物治療
藥物治療二、急性皮質功能危象的治療在輕度應激時每天增加氫化考地松50mg左右,不能口服者可以靜脈滴注給藥。重度急性腎上腺危象,多危及生命,必須及時搶救。①補充鹽水,在前兩天應迅速補充鹽水,每天2~3L。②糖皮質激素,立即靜脈注射磷酸氫化可的松或琥珀醯氫化可的松100mg,使血漿皮質醇濃度達到正常人在發生嚴重應激時的水平。以後每6小時靜脈滴注100mg,第三天逐漸減量,嘔吐停止後,可以改為口服氫化考的松50~60mg/d。可以加用9α-氟氫可的松。
三、病因治療如免疫抑制劑,抗結核治療等。
食療方案
 食療方案
食療方案早餐:甜牛奶(牛奶250克,白糖10克),麥澱粉餅乾(麥澱粉50克,白糖10克)
午餐:麥澱粉蒸餃(瘦肉25克,芹菜100克,麥澱粉50克),西紅柿湯(西紅柿50克,冬粉10克)
加餐:蘋果200克
晚餐:煎雞蛋(雞蛋50克),烙麥澱粉糖餅(麥澱粉100克,白糖15克),拌黃瓜(黃瓜150克)
全日用烹調油30克,鹽小於3克。
食譜(二)
早餐:甜牛奶(牛奶200克,白糖10克),麥澱粉蒸糕(麥澱粉50克,白糖10克)
午餐:西紅柿炒雞蛋(西紅柿100克,雞蛋1個),炒油菜(油菜100克),蒸飯(大米100克),麥澱粉蔥花餅(麥澱粉50克)
加餐:鴨梨250克
晚餐:烙麥澱粉餡餅(瘦肉25克,小白菜150克,麥澱粉50克),氽小蘿蔔片湯(小蘿蔔100克,冬粉10克)
全日烹調油30克,鹽低於3克。
食譜(三)
早餐:甜牛奶(牛奶250克,白糖10克),煎麥澱粉土豆泥餅(麥澱粉50克,土豆50克)
午餐:肉片菜花(瘦肉片50克,菜花100克,胡蘿蔔50克),炒菠菜(菠菜100克),蒸飯(大米100克)
加餐:桃250克
晚餐:燜麥澱粉麵條(麥澱粉150克),雞蛋炒西紅柿(雞蛋1個,紅柿100克,菠菜50克,木耳3克),酸甜萵筍絲(萵筍100克),黃瓜片湯(黃瓜50克)
全日烹調油30克,鹽低於3克。
預防措施
 增強體質
增強體質2.注意休息,避免精神及體力上的過勞。但應動靜結合,進行適當的體育鍛鍊,以增強體質,減少併發症。
3.避免感冒、受傷、手術刺激、吐瀉、大汗或過度冷熱刺激等情況的發生。
4.飲食宜富含蛋白質、維生素及碳水化合物的食品,多鈉鹽、少鉀鹽,以維持電解質的平衡。
