基本簡介
 口腔頜面部間隙感染
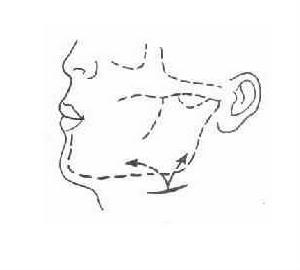
口腔頜面部間隙感染口腔頜面部間隙感染是外科感染中常見的疾病。明確診斷、有效套用抗生素、及時切開引流是使頜面間隙感染處理時療程縮短、減少併發症的關鍵。
口腔頜面間隙感染是口腔、顏面及頜骨周圍組織化膿性炎症的總稱。感染可以波及頜麵皮膚、黏膜、筋膜、脂肪、結締組織、肌肉、神經、血管、淋巴結及涎腺。在正常的頜面解剖結構中存在著潛在的筋膜間隙,各間隙為脂肪與結締組織所充滿。當感染侵入人體後,破壞了脂肪與結締組織,在間隙中充滿著炎症產物,此時形成了間隙感染,感染可以局限於一個間隙,也可循組織結構中阻力薄弱的方向散,波及鄰近幾個間隙,形成了彌散性蜂窩織炎。頜面及頸部多間隙的互相構通,使感染複雜化,可以產生各種嚴重的併發症。 化膿性炎症彌散時稱為蜂窩織炎,局限時稱為膿腫。正常頜面部各層組織之間存在潛在的筋膜間隙,當感染侵入這些間隙時,化膿性炎症使疏鬆結締組織溶解液化,炎症產物充滿其中,此時才出現明顯的間隙。感染可局限於一個間隙內,也可循阻力薄弱的組織擴散,形成彌散性的多個間隙感染,如口底。
口腔、頜骨周圍、顏面及頸上部肌肉,筋膜、皮下組織中的彌散性急性化膿性炎症,稱為間隙感染,此也稱為蜂窩織炎。如感染局限稱為膿腫。其中有眶下、頰、咬肌、翼頜、咽旁、顳下、顳、頜下、口底等間隙感染。臨床表現主要為發熱、食欲不振、局部紅、腫、熱、痛及張口受限或吞咽困難、白細胞增高,可引起腦、肺部等併發症。 本病成年人發病率較高,主要為急性炎症表現,感染主要來自牙源性,少數為腺源性或血源性。口底蜂窩織炎是口腔頜面部最嚴重的感染,未及時接受治療可發生敗血症、中毒性休克或窒息等嚴重併發症,因此,早期診斷、早期治療是關鍵。
症狀體徵
 口腔頜面部間隙感染
口腔頜面部間隙感染常表現為極性炎症過程。感染的性質可以是化膿性或腐敗壞死性;感染位置可以是表淺的或深在的,可局限於一個間隙內,也可經阻力較小的組織擴散至其他間隙,形成多間隙感染,因而有不同的臨床表現。一般化膿性感染的局部表現為紅、腫、熱、痛和功能障礙。炎症反映嚴重者,全身出現高熱、寒戰、脫水、百細胞計數升高、食慾減退、全身不適等中毒症狀。腐敗壞死性感染的局部紅、熱體徵不如化膿性感染明顯,但局部軟組織有廣泛性水腫,甚至產生皮下氣腫,可觸及捻發音。
全身中毒症狀較化膿性感染明顯,短期內可出現全身衰竭,體溫和白細胞總數有時低於正常,甚至出現昏迷、中毒性休克等症狀。牙源性感染的臨床症狀表為較為劇烈,多繼發與牙槽膿腫或骨髓炎之後,早期即有膿液形成;而腺源性感染炎症表現較緩,早期為漿液性炎症,然後進入化膿階段,稱為腺性蜂窩織炎。成年人症狀相對較輕,嬰幼兒有時表現極為嚴重。感染髮生在淺層的間隙,局部體徵極為明顯,炎症化膿局限時可捫及波動感。發生在深層的間隙感染,由於核骨周圍與口底的肌和筋膜緻密,局部體徵多不明顯,即使膿腫形成,也難捫出波動感,但局部有凹陷性水腫壓縮痛點。
疾病病因最常見為牙源性感染,如下頜第三磨牙冠周炎、根尖周炎、頜骨骨髓炎等;其次是腺源性感染,可由扁桃體炎、唾液腺炎、頜面部淋巴結炎等擴散所致,在嬰幼兒中多見。繼發與創傷、面部癤癰、口腔潰瘍和血源性感染者已少見。間隙感染的病原菌以溶血性四鏈球菌為主,其次為金黃色葡萄球菌,常為混合性細菌感染,厭氧菌所致的感染少見。
臨床表現
 口腔頜面部間隙感染
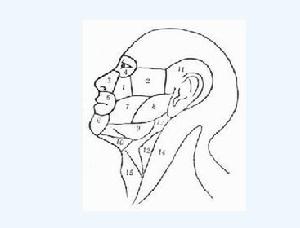
口腔頜面部間隙感染一、頜面部的分區
為了了解各間隙的部位及相互關係,應了解頜面部的分區(圖89-4)。在解剖學上,與間隙感染有關的,可將頜面部分為以下各區:眶區、眶下區、顴區、唇區、腮腺嚼肌區、顳區、頦下區、頜下區、顳下間隙、翼下頜間隙等。
1.眶下區;2.顴區;3.鼻區;4.眶區;5.唇區;6.頦區;7.頰區;8.腮腺嚼肌區;9.頜下區;10.頦下區;11.顳區;12.頸動脈三角;13.二腹肌後腹;14.胸鎖乳突肌;15.肩胛舌骨肌氣管三角
二、眶下間隙
(一)解剖要點 眶下間隙位於眼眶下方。其上界為眶下緣,下界為上頜骨牙槽突,內界鼻側緣,外側為顴骨。其位於上頜骨前壁以尖齒凹為中心。其表面除皮膚、結締組織外,有上唇方肌、顴肌等。間隙內有眶下神經及血管束。此間隙的肌肉內走行的有內眥靜脈及面前靜脈。因此根據此解剖特點,感染可通過靜脈血液逆流,把感染擴散到顱內。
(二)感染原因及臨床特徵 感染來源多來自上頜尖牙、前磨牙根尖部及鼻部、唇部感染而引起。
主要的臨床表現為眶下區彌散性腫脹,鼻唇溝消失,上、下眼瞼水腫致眼不能睜開。炎性水腫常可波及鼻部、顴部及上唇組織。由於膿腫壓迫眶下神經,則患者可有明顯的疼痛。腫脹部位皮膚潮紅、壓痛明顯。全身表現為高燒,白細胞增高等症狀。
感染可向內擴散到眼眶,形成眼眶周圍蜂窩織炎。因面前靜脈無瓣膜,血可逆流,有時可使感染向顱內蔓延,引起嚴重併發症如海綿突起血栓性靜脈炎。如感染破壞上頜骨上壁,可並發化膿性上頜骨骨髓炎。
(三)治療方法 按一般感染方法治療。主要用抗生素治療。如牙源性感染,則早期可開髓引流。如果膿腫局限,應及早切開引流。一般從口內切開,在口腔前庭,沿單尖牙和雙尖牙的齦頰溝腫脹處作橫形切口,切開黏膜及黏膜下組織,直達骨面進行分離。如果膿腫已於表面及皮膚破潰或行將破潰,可在面部相當於眶下緣下方的皮膚上,作與眼輪匝肌平行的切口。急性期後要作病灶牙的處理。
三、嚼肌間隙感染
(一)解剖要點 此間隙位於嚼肌與下頜升支外側面之間。上界是顴弓下緣,下界為下頜骨下緣,前界嚼肌前緣,後界為下頜支後緣,外界為腮腺與嚼肌及其筋膜。嚼肌間隙的前方可與頰間隙相通;向後可突破腮腺嚼肌筋膜後進入腮腺內。
(二)感染原因及臨床表現 主要為牙源性感染,如下頜第三磨牙冠周炎最為常見,其他下頜磨牙的根尖周炎、骨髓炎、牙周炎均可引起。其典型的臨床特點是左下頜角為中心的嚼肌腮腺部位彌散腫脹。其症狀為疼痛,因嚼肌的炎性浸潤而發生的牙關緊閉。由於嚼肌十分堅實,所以膿腫難以自行破潰,也不易觸及波動感。若膿腫不予引流,很易並發下頜支的邊緣性骨髓炎,也易向周圍間隙擴散。
(三)治療方法 早期抗炎治療,對冠周炎患者要及時治療,避免發展嚼肌間隙感染。一旦膿腫局限,應及早從口外切開引流。應沿下頜角下方1.5~2cm與下頜骨下緣平行的切口,切開皮膚、皮下組織、頸闊肌。注意勿損傷面神經下頜緣支及頜外動脈。切開引流時,要探查骨面,如發現骨邊緣粗澀感,應考慮已可能並發邊緣性頜骨骨髓炎。
四、頜下間隙感染
(一)解剖要點 頜下間隙感染髮生在頜下三角內。上界為下頜骨下緣,前下界為二腹肌前腹。後下界為二腹肌後腹與莖突舌骨肌。其表面為皮膚、筋膜、頸闊肌等。在此間隙內有頜下腺、頜下淋巴結,還有面動脈、靜脈相通。頜下間隙可與舌下間隙、頦下間隙、咽旁間隙及翼頜面間隙相通。
(二)感染原因及臨床表現 感染可來自下頜磨牙感染,智齒冠周炎及頜下三角區內的淋巴結炎引起。兒童及青少年多見於後者腺源性感染。另外化膿性頜下腺炎也易引起頜下間隙感染。
臨床表現為頜下三角處腫脹及充血,且有明顯壓痛。浸潤性腫脹常使下頜下緣輪消失。如局部膿腫形成,易查出波動。有的患者還伴有輕度開口困難和吞咽疼痛。全身症狀為發燒、乏力、白細胞增高等表現。
(三)治療方法 初期抗炎治療。如膿腫局限,則於下頜骨下緣1.5~2cm處切開引流。如系淋巴結所致的頜下間隙膿腫,則需分離至腺體內才有膿液流出。
五、翼頜間隙感染
(一)解剖要點 此間隙位於下頜支內側骨面與翼內肌之間。上界為翼外肌,下界為翼內肌所附著的下頜角內側緣,內界為翼內肌,外界為下頜支內側骨面。此間隙內有下齒槽神經,下齒槽動靜脈及舌神經通過。
翼頜間隙感染經外側可擴散到頰間隙,往後下方可擴散到舌下或頜下間隙;通過翼內肌往內側可擴散到咽旁間隙;膿液還可往上達顳下及顳間隙,可循血流逆行到顱底。
(二)感染原因及臨床表現 多見牙源性,常為下頜第三磨牙及下頜磨牙感染引起;也有時可由上頜第三磨牙感染引起;如行下齒槽神經麻醉注射污染時也可引起。
主要臨床表現為開口受限或出現牙關緊閉,這是由於感染累及翼內肌所致。患者感張口及咀嚼疼。臨床檢查可見翼下頜皺襞處黏膜水腫。下頜後緣可有壓疼。由於此間隙面部可無表現炎症徵象。因而臨床上易於誤診,需仔細檢查和詢問病史。全身表現相同於一般間隙感染的急性表現,但如繼發於冠周炎則發病較重。如不及時治療,感染向其他間隙擴散,如往上擴散到顳及顳下間隙,可能會產生顱腦等嚴重併發症。
(三)治療方法 初期按一般急性感染處理。如膿腫局限,可作口內或口外切口。口內切口沿翼下頜皺襞外縱行切開黏膜及黏膜下組織分離頰肌後緣直達間隙。如果張口受限,不能從口內切口,則可按頜下間隙切口,在分離下緣時, 要在稍內方切開部分翼內肌,分離翼內肌與下頜支骨面之間,直達膿腔。
六、口底蜂窩織炎
口底蜂窩織炎是頜面部最嚴重的感染之一,是一種瀰漫性的,波及頜下、頦下及舌下間隙感染。它的細菌毒性強且發展迅速。延誤治療能危及生命。
(一)感染原因及臨床表現 主要由牙源性及腺源性引起。牙源性以下頜磨牙的根尖感染和冠周炎引起較為常見。腺源性多半繼發於頜下淋巴結的炎症,以及化膿性頜下腺等感染所致。此外口炎、急性頜骨骨髓炎、急性扁桃體炎以及外傷感染均可引起。
感染細菌可以是化膿的細菌如葡萄球菌、鏈球菌或混合性細菌感染,腐敗壞死性感染以厭氧、腐敗壞死性細菌為主,如產氣莢膜桿菌、厭氣鏈球菌、敗血梭狀芽孢桿菌等引起。
感染初期多發生在一側頜下間隙,迅速延及口底各間隙,頜下、頦下、舌下區發生廣泛性水腫,腫脹範圍可達上頸部,有時甚至達鎖骨平骨,如是腐敗壞死性感染,可出現廣泛性軟組織水腫。口底腫脹可使舌抬高,舌體活動受限,口呈半張狀態。患者語言、吞咽困難,嚴重情況時流汁也不能咽下。感染向舌根擴散,舌根水腫壓迫會厭出現呼吸困難。此時患者多呈半坐位,可出現煩燥、呼吸短促、嘴唇青紫。全身症狀很嚴重,可有高燒、寒戰,白細胞增高可(20~30)×109/L。在腐敗壞死性感染時,體溫可以不很高,但機體中毒現象嚴重,如不及時搶救,可造成窒息、敗血症或縱隔感染而死亡。
(二)治療方法 治療應及時防治窒息和感染性休克。如已出現窒息要及時行氣管切開術,如有窒息先兆也應氣管切開包床旁準備。另外應通過靜脈輸液並給予大劑量有效抗生素和激素治療,還要及時作切開減壓及引流。
關於切開引流問題和一般間隙感染不同。一為一旦急性口底蜂窩織炎診斷成立不論是否觸及波動,應早期切開減張。二為切口創面要廣泛暴露,切口在雙側頜下及頦下部相當於雙側下頜角至舌骨平面,作平行下頜骨下緣的橫行切口或在頦部正中至舌骨體增加一直切口,成為倒“T”形切口。廣泛遊離到各感染間隙,使膿液充分引流。可用3%雙氧水沖洗,切口內可放置數根橡皮管以達充分引流及暴露創面之目的。
病理生理
正常情況下,在頜面部各種組織之間,如皮下組織、肌、唾液腺、頜骨,充填有數量不等的疏鬆結締組織或脂肪,其中有血管、神經、淋巴組織、唾液腺導管走行。這種結構從勝利上具有緩衝運動產生的張力和壓力作用,從解剖上即是潛在的間隙,而且相鄰的間隙之間相互通連。當感染侵入這些潛在間隙內,可引起疏鬆結締組織溶解液化,炎性產物充滿其中時才出現明顯間隙。
診斷檢查
根據病史、臨床症狀和體徵,結合局部解剖知識,白細胞總數及分類計數等,配合穿刺抽膿等方法,可以作出正確診斷。一般化膿性感染,抽出的膿液呈色稠膿或桃花膿,而腐敗壞死性感染,膿液稀薄呈暗灰色,常有腐敗壞死性惡臭。
治療方案
 口腔頜面部間隙感染
口腔頜面部間隙感染根據感染的病因不同,在炎症的不同時期,注意治療和局部治療相結合,才能收到好效果。
1、全身治療 一般支持療法與抗生素治療,常用青黴素和鏈黴素聯合治療。大環內酯類、頭孢菌素類和奎諾酮類也是首選藥,病情嚴重者需採用靜脈滴注給藥,用藥的劑量應足夠大,漿液期炎症多可控制、消散。由於目前對青黴素產生乃要得菌株增多,因此在用藥1-2天后,病情未見好轉者應及時更換抗生素,或細菌培養結果和藥物敏感實驗來調整抗生素。對合併有厭氧菌感染,如腐敗壞死性蜂窩織炎,可加用甲硝唑類藥,先由靜脈滴注給藥,病情好轉後,改為口服。此藥與其他抗生素無配伍禁忌,不誘發雙重感染和菌群失調症。中藥可套用清熱解毒劑。
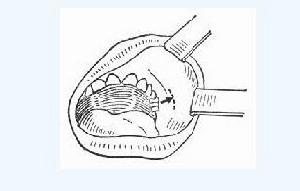
2、局部治療 炎症早期可外敷藥物、針灸、封閉理療,有校驗、效忠、解毒、止痛的作用。常用外敷藥有金黃散、六合丹,敷於患處皮膚表面,可時炎症消散或局限。炎症局限形成膿腫,應及時進行切開引流術。
其目的是:
(1)時膿液、壞死感染物迅速排出,減少毒素吸收。
(2)減輕局部腫脹、疼痛及張力,緩解對呼吸道和咽腔的壓迫,避免發生窒息。
(3)可防止感染向鄰近間隙蔓延,防止向顱內、縱隔和血液擴散,避免嚴重併發症。
(4)可防止發生邊緣性骨髓炎。
切開引流的指征:
(1)發病時間一般是牙源性感染3-4天,腺源性感染5-7天,經抗生素治療後,仍高熱不退、白細胞總書記中性粒細胞明顯增高者;
(2)局部腫脹、跳痛、壓痛明顯者;
(3)局部有凹陷性水腫,有波動感,或穿刺抽出膿者;
(4)腐敗壞死性感染,應早期廣泛切開引流;
(5)膿腫已穿破,但引流不暢者。急性炎症消退後,應及時薄除病灶牙,避免感染復發。若有瘺管長期不愈,則應考慮作瘺道或死骨刮治術。
疾病治療
預防為牙源性感染,如下頜第三磨牙冠周炎、根尖周炎、頜骨骨髓炎等及扁桃體炎、涎腺炎、頜面部淋巴結炎、面部癤、癰,口腔潰瘍等的發生,保持口腔衛生,加強營養,
疾病別名:頜周蜂窩織炎疾病分類:口腔科 疾病描述 頜面部間隙感染亦稱頜周蜂窩織炎,是頜面和口咽區潛在間隙中化膿炎症的總稱。間隙感染的彌散期稱為蜂窩織炎,化膿局限期稱為膿腫。
疾病護理
 口腔頜面部間隙感染
口腔頜面部間隙感染1、病情考察:該病發展迅速,可出現感染性休克或暈厥、敗血症、呼吸道梗阻而危及生命,故炎症未控制前,應高度小心,嚴密考察患者意識是否清楚,有無煩躁、神志淡漠、嗜睡等;監測T、P、R、BP;對發熱、寒戰患者注重詢問有無頭痛、吐逆、頸項強直等顱內感染現象。當體溫跨越39℃及時給予溫水擦浴,並囑其多飲水,注重患者尿量情況。床邊備氣切包。
2、心理護理:口腔頜面部間隙感染患者常伴有痛苦悲傷、張口受限等症狀,嚴重者發生進食和吞咽障礙,影響患者的生命質量和精神狀況。護理人員應與患者建立優異的護患關係,鼓勵患者樹立戰勝疾病的信念和勇氣,以精湛的技術贏得患者信賴和尊敬。多接觸病人,自動傾聽患者傾訴,了解病人的心理狀況,多與其交談,解除疑慮,生活上儘量體貼關懷,鼓勵家屬、親友陪伴,給予精神、心理支撐,介紹疾病發生的原因、治療手段,邀請康復期患者現身說法,使病人得到心理上的知足和治療上的配合,以緩解患者焦慮不安的情緒。
3、切口護理:口腔間隙感染治療不及時即形成膿腫,需及時協助醫師做膿腫切開引流術,建立優異的引流,以削減局部組織張力,防止擴散,解除局部痛苦悲傷,達到縮短療程,削減用藥的目的。對於腫脹範圍廣泛、有嚴重呼吸困難者,除廣泛性切開外還應充分星散口底肌肉,使口底各間隙的壞死組織及膿液充分引流,因膿液呈蜂窩狀分散在組織間隙中,經常自動引流不暢。傷口置引流管,切開引流液做細菌培養和藥敏試驗,以指導合理用藥。膿腫切開後,更換敷料2~3次/d,用1百分~3百分的雙氧水反覆沖洗創口或專心理鹽水沖洗傷口或根據藥敏試驗效果選擇敏感抗菌素加心理鹽水沖洗傷口,同時考察引流液量、色、性的轉變及患者神志、面色、生命體徵轉變。發現患者面色蒼白,暫停沖洗傷口。沖洗完畢,協助患者取半臥位以削減傷口張力,利於傷口引流。
4、保持呼吸道通行:呼吸道壅塞是口腔頜面部感染較常見而危險的併發症,應確保充分給予氧氣吸入,密切考察患者神志、生命體徵轉變及呼吸道通行情況,因喉頭水腫所致的呼吸道壅塞應立即行環甲膜穿刺或氣管切開。若炎症侵及口底、舌下等間隙,患者可出現舌體抬高、咽腔縮小等並發呼吸道梗阻的臨床顯露,應做好搶救預備,暈厥患者將舌體牽拉至口外固定,保證呼吸道通行。本組病例中3例出現呼吸道梗阻,及時給予氣管切開,患者脫離危險。如伴有呼吸道黏液堵塞,應進行徹底有用的吸痰。
5、增強口腔護理:頜面部間隙感染常因為牙源性或腺源性感染擴散引起。預防口腔感染是切斷頜面部間隙感染的主要途徑,增強口腔護理是預防口腔感染的有用措施。主要措施:具體指導患者正確的漱口,每餐後專心理鹽水漱口,每4h含漱多貝氏液漱口液漱口,在口腔內停留2~3min。
6、飲食指導:鼓勵患者進食高熱量、高蛋白、高維生素飲食,先給予高熱量清淡流質飲食,因為張口受限,採用吸管進食。鼓勵患者每2~3h進食一次,以改善患者的營養狀況,提高機體反抗力。然後逐漸給半流質飲食,如雞湯麵,再到通俗飲食,維生素增補可給予新奇水果汁,且多飲水。
臨床研究
 口腔頜面部間隙感染臨床研究
口腔頜面部間隙感染臨床研究1、臨床資料
口腔領面部間隙感染住院患者196例,男105例,女91例;年齡4個月一69歲,其中10歲以下兒童98例(50%)0感染部位:領下間隙92例,頰下間隙52例,口底間隙28例,眶下間隙11例,咬肌間隙7例,其他間隙6例。輕型感染組(無併發症者)76例,重型感染組(有併發症者)120例。將1%例患者隨機分為2組,對照組60例,治療組136例,兩組性別、年齡、感染部位及病情輕重無顯著性差異(P >0.05)。另取近2月來未患過感染、免疫系統等疾病的健康者100例做為正常對照組,其中男56例,女44例,年齡1-63歲,其中10歲以下兒童53例(53%)。
治療方法對照組:常規套用抗生素治療。治療組:在常規套用抗生素治療的基礎上,根據免疫球蛋白水平加用免疫製劑,對免疫球蛋白偏低者,使用免疫增強劑,即給予轉移因子2ml,隔日1次,肌內注射;對免疫球蛋白偏高者,使用免疫調節劑,即給予左旋咪哇(成人每次5.Omg,兒童0.025mg/kg), 3洲d,口服,連用2d。同時觀察兩組患者體溫下降時間、化膿情況、炎症消退時間、併發症發生率及住院時間等。
標本採集及瀏定方法所有病人均於住院和痊癒出院當天,正常對照組於查體的當天採集靜脈血2m1,離心分離血清,採用免疫比濁法分別測定血清IgG,Ig A,Ig M含量。統計學處理計量資料用(x士、)表示,套用方差分析、t檢驗處理;計數資料用xz檢驗進行處理。
2、結果
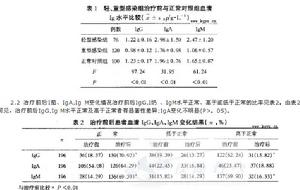
治療前各組血清IgG IgM IgM 測定結果見表1。由表1可見,三組成IgG IgM IgM 均有顯著性差異。經兩兩比較,IgG:輕型感染組、正常對照組均高於重型感染組(q=15.55,17.54; P <0.05),輕型感染組與正常對照組之間無顯著性差異;IgA:重型感染組、正常對照組均低於輕型感染組(q=10.92,8.80; P <0.05),重型感染組與正常對照組之間無顯著性差異;IgM:輕型感染組高於正常對照組(q =8.76, P <0.05),正常對照組高於重型感染組(q =7.09, P <0.05)。
治療前後I茄、IgA,Ig M變化情況治療前後IgG,I奶 、IgM水平正常、高於或低於正常的比率見表2。由表2可見,治療前後IgG,Ig M水平正常及高於正常者有顯著性差異;IgA變化不明顯(P>。05)。
治療組與對照組治療效果見表3。由表3可見,兩組在體溫下降、炎症消退及住院時間等方面有顯著性差異,在化膿例數、併發症方面無顯著性差異(P >0.05)。
3、討論
口腔領面部炎症是在機體抵抗力下降的情況下,致病菌侵人發病部位引起的化膿性感染。這些致病菌為一種抗原,能刺激機體產生相應的抗體,使機體產生免疫反應。免疫球蛋白是機體抗感染免疫中體液免疫的主要成分,其中I藥約占8096,能促進吞噬細胞的吞噬作用,IgA則通過抑制致病菌吸附和侵人戮膜,產生局部抗感染作用,IgM則需藉助C3的參與發揮其增強吞噬細胞的吞噬作用。本研究結果顯示,絕大多數患者治療前血清Ig,c,Ig M水平顯著高於正常人,與有關報導一致[z].I g A變化不明顯,多數在正常範圍內。而且在臨床上觀察到,對某些病情嚴重,尤其是合併某些併發症的病人中,如敗血症,膿毒血症及酸中毒患者,血清中IgG,I爵,IgM水平大多數明顯低於正常人,這可能是由於重型感染患者體內有大量致病菌繁殖,在其產生的內毒素的強烈刺激下,大量免疫複合物生成,消耗了較多抗體,加上機體處於免疫抑制狀態所致。輕型感染患者IgM水平較正常人明顯偏高,並與重型感染患者之間存在顯著性差異,表明在領面部炎症中,機體抵抗力高者免疫反應強,機體抵抗力差者免疫反應偏低。患者炎症治癒後,血清IgG,Ig A,Ig M含量顯著降低,趨於正常對照組水平,說明領面部炎症雖不是自身免疫性疾病,但在發病期間與免疫反應有關。
文獻資料顯示[3,4,1,化膿性骨髓炎患者機體免疫學指標如血清溶菌酶含量有顯著變化者,輔以免疫製劑治療後,可使機體的抗毒性與抗菌性等特異性反應增高,顯著降低手術後再發生化膿的百分率。本研究根據對口腔領面部感染患者血清免疫球蛋白測定結果,在套用抗生素治療的同時,添加了轉移因子和左旋咪哇等免疫製劑治療,結果顯示其體溫下降時間、炎症消退時間、住院時間等均明顯短於單純套用抗生素治療的患者,且併發症少。因此,我們認為對口腔領面部間隙感染患者在套用常規抗生素治療的同時,輔以免疫製劑治療,有助於提高機體的免疫力,促進壞死組織分解,加快傷口的上皮化,減輕炎症過程,縮短病程 。
典型病例
 口腔頜面部間隙感染
口腔頜面部間隙感染例1,患者,男,35歲,入院前20餘天於農村衛生院局麻下拔除8 齲齒。術後2天后面部略腫,深部疼痛,向顳部和右上下牙放射痛,漸漸出現張口受限,疼痛日益加重,進食困難,該衛生院套用青黴素、甲硝唑、氨苄青黴素等治療,效果不佳。轉我院檢查:痛苦表情,右顳部、顴弓下輕度腫脹,上頜結節頰溝處腫脹,輕度壓痛,張口度1指,8已拔除,創口好,顳下間隙穿刺出稠厚黃色膿液,血象示白細胞總數12.0×10 9/L。擬診為右顳下間隙感染,立即在局麻下行8和上頜結節頰溝處切開,直至骨膜,血管鉗鈍性分離,達顳下膿腔,引出12ml的厚黃膿液。給予全身支持並抗感染治療,抗生素改用先鋒黴素6.0g,靜脈滴注,每日1次,第2天換藥,全身情況大為改善,住院1周出院。
例2,患者,男,31歲,牙痛4天,頜面部腫痛2天,於1999年8月9日急診入我市某中心衛生院。入院查體:T39.2℃,急性痛苦病容,雙側頜下、下頜部腫脹,壓痛明顯,並波及面下部、頸部,下頜緣觸摸不清,頜下淋巴結未觸及,開口度約半指,雙舌下區黏膜充血水腫高,舌體抬高,78 殘根,牙齦紅腫。入院診斷:口底化膿性蜂窩織炎合併頸膿腫。住院第3天,頸部紅腫範圍擴大至胸部,除全身抗感染治療外,第4天在氯胺酮基礎麻醉加局麻下,平臥手術台上,並於肩下墊一小枕,頰下作橫切口長約3cm,探查膿腔,建立引流。手指探查過程中患者突然出現面部紫紺,呼吸、心跳驟停,經搶救無效死亡。死後第2天屍檢,發現7 舌側下黏膜裂口長約1.0cm,擠壓頜下區,頜下厚膿,經舌下裂流入口腔至咽部。
例3,患者,女,42歲,冠周炎經常發作,於2000年4月5日請街頭游醫拔牙,未經消毒,術後漸漸張口受限,張口咀嚼食物時疼痛加重。1周后來我科就診,見右下頜角內側輕度明顯壓痛,開口度近1指,穿刺出膿,診斷為右翼頜間隙感染。立即在局麻下行下頜角下方切口,分層分離達翼頜間隙引出大量膿液,置橡皮引流條1根,大劑量青黴素800萬U靜脈滴注,每日1次,換藥2次後治癒。
安全提示
1、急性漿液期:早期以消炎為原則。
(1)除全身對症治療外,用抗菌素、磺胺、止痛藥物等消炎止痛。
(2)外敷金黃散、魚石脂軟膏等。
(3)理療:紫外線、紅外線等。
2、急性化膿期
應及時切開引流。如果延遲自破後,面部遺留明顯瘢痕,否則不破循筋膜間隙擴散,病程惡化。
3、炎症消退後拔除病灶牙。
4、積極開展齦齒防治工作,拔除病灶牙,對急性腺組織炎症及面頜癤癰及外傷感染及時治療。
