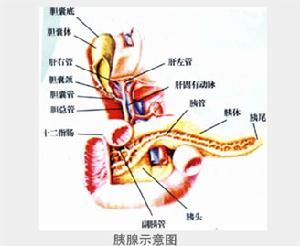
臨床診斷
 小兒急性胰腺炎
小兒急性胰腺炎2.澱粉酶測定常為主要診斷依據,若用蘇氏(Somogyi)比色法測定,正常兒均在64單位以下,而急性胰腺炎患兒則高達500可增高。血清澱粉酶值在發病3小時後即可增高,並逐漸上升,24~28小時達高峰以後又漸下降。尿澱粉酶也同樣變化,但發病後升高較慢,病變緩解後下降的時間比血清澱粉酶遲緩,且受腎功能及尿濃度的影響,故不如血清澱粉酶準確。其他有關急腹症如腸穿孔、腸梗阻、腸壞死時,澱粉酶也可升高,很少超過300~500單位。
3.血清脂肪酶測定在發病24小時後始升高,持續高值時間較長,可作為晚期病人的診斷方法。正常值為0.5~1U(comfort)。
4.腹腔穿刺嚴重病例有腹膜炎者,難與其他原因所致腹膜炎相鑑別,如胰腺遭到嚴重破壞,則血清澱粉酶反而不增高,更造成診斷上的困難。此時如腹腔滲液多,可行腹腔穿刺。根據腹腔滲液的性質(血性、混有脂肪壞死)及澱粉酶測定有助於診斷。
5.B型超音波檢查對水腫型胰腺炎及後期並發胰腺囊腫者的確診有價值,前者顯示胰腺明顯增大,後者顯示囊性腫物與胰腺相連。
病因學
 小兒急性胰腺炎
小兒急性胰腺炎多考慮以下因素可引起小兒急性胰腺炎的發生。
1.繼發於身體其他部位的細菌或病毒感染:如急性流行性腮腺炎、肺炎、菌痢、扁桃腺炎等。
2.上消化道疾患或膽胰交界部位畸形,膽汁返流入胰腺,引起胰腺炎。
3.藥物誘發:套用大量腎上腺激素、免疫抑制藥、嗎啡以及在治療急性淋巴細胞白血病時套用左鏇門冬醯胺等均可引起急性胰腺炎。
4.可並發於系統性紅斑狼瘡、過敏性紫瘢、甲狀旁腺功能亢進症。
然仍有半數病例無肯定的致病因素。
病理改變
1.水腫型胰腺炎約占80%~90%,胰腺全部或局部水腫、充血,體積增大,胰液的排出受阻,因而使血液及尿中澱粉酶增高。
2.出血壞死型胰腺炎約占10%~20%,病變急劇,因缺血、出血或壞死,胰腺呈深紅色或紫黑色,大量滲出液包含胰液流入腹腔而引起瀰漫性腹膜炎,可發生休克,甚至死亡。此時富有消化力的胰液滲出,作用於脂肪豐富的大網膜、腸系膜等,造成廣泛脂肪壞死灶,將脂肪分解為甘油和脂肪酸。後者又吸取血中鈣質形成鈣化灶。血鈣可顯著降低而出現手足搐搦現象。
胰腺實質發炎時,胰島細胞也遭損害,影響糖代謝,故可並發糖尿病。
發病機制
 胰腺炎
胰腺炎急性胰腺炎時胰酶被激活的原因概括如下。
1.十二指腸壺腹部的阻塞引起膽汁返流(biliaryreflux)總膽管和胰管共同開口於十二指腸壺腹部,返流的膽汁可進入胰管(共道說),將無活性的胰蛋白酶原激活成胰蛋白酶,再誘發前述一系列酶反應引起胰腺的出血、壞死。引起十二指腸壺腹部阻塞的原因有膽石、蛔蟲、暴飲暴食引起的壺腹括約肌痙攣及十二指腸乳頭水腫等。後二種原因也可使十二指腸液進入胰內。
2.胰液分泌亢進使胰管內壓升高暴飲暴食,酒精的刺激使胃酸及十二指腸促胰液素secretin分泌增多,進而促進胰液分泌增多,造成胰管內壓增高。重者可導致胰腺小導管及腺泡破裂,放出內生性活素,激活胰蛋白酶原等,從而引起胰腺組織的出血壞死。
在急性胰腺炎的實際發病上很可能是上述兩種因素的綜合作用,即胰液分泌亢進和不全阻塞並存。近年又注意到受細菌感染的膽汁可破壞胰管表面被覆的粘液屏障,強調了膽道感染在本病發生上的重要性。
臨床表現
 小兒急性胰腺炎
小兒急性胰腺炎輕度水腫型病例有上腹壓疼(心窩部或略偏左側),可能為腹部唯一體徵。嚴重病例除腹脹外,腹部有壓痛及肌緊張而以心窩部為最明顯。個別病兒的臍部或腰部皮膚呈青紫色,系皮下脂肪被外溢胰液分解,毛細血管出血所致。
併發症
早期併發症包括水和電解質紊亂,低鈣血症和手足搐搦。後期可併發症腺膿腫,假性囊腫形成,亦可遺留慢性胰腺炎。
輔助檢查
 小兒急性胰腺炎
小兒急性胰腺炎2.血清脂肪酶測定於發病24h後始升高,持續高值時較長,可為晚期病人的診斷方法。正常值為0.5~1U(Comfort)。
3.腹腔穿刺嚴重病例有腹膜炎者,難與其他原因所致腹膜炎相鑑別時,如胰腺遭到嚴重破壞、血清澱粉酶反而不增高,此時腹腔液多可行腹腔空刺,根據腹腔滲液的性質(血性、混有脂肪壞死)及澱粉酶增高,有助於診斷。
4.B超檢查對水腫型胰腺炎及後期並發胰腺囊腫者確診有價值,前者顯示胰腺明顯增大,後者顯示囊性腫物與胰腺相連。
急性胰腺性一般經過非手術療法約3~7d後,症狀消失,逐漸痊癒。出血壞死性胰腺炎則病情重、病程長、可因並發休克而死亡,亦可形成局限性膿腫,並可後遺假性胰腺囊腫。
治療措施
 小兒急性胰腺炎
小兒急性胰腺炎近年來廣泛使用抗酶治療,一般在早期緩慢靜脈滴注抑肽酶(trasylol),每日1~5萬單位,連用7~9日,可減輕休克,防止惡化。在尿澱粉酶恢復正常後,宜再給藥2~3日,但要慎防過敏反應。
2.手術治療只有在以下情況時考慮手術:①非手術治療無效,高燒持續不退,精神不好、腹脹、腹肌緊張、壓痛不減輕者,須手術探查,同是腹腔引流。②診斷不明確,不能除外其他外科急腹症者,應儘早手術。③並發局限膿腫及巨大胰腺假性囊腫者,須行切開引流或與消化道內引流術。
疾病預防
主要是積極預防引起本病的各種原因:1、防止感染性疾病發生,如膽道蛔蟲、病毒感染、敗血症、支原體肺炎等疾病;
2、防止暴食暴飲及營養不良,以免胃腸功能紊亂,使腸道的正常活動及排空發生障礙,阻礙膽汁和胰液的正常引流,引起胰腺炎。
3、避免或消除膽道疾病:及時治療膽道結石、預防腸道蛔蟲。
4、避免上腹損害,比如手術﹐內窺鏡逆行胰管造影等。
5、防治代謝紊亂性疾病,如高鈣血症、高脂血症、糖尿病等
5、其它:如防治酒精中毒、外傷、情緒及藥物等因素。