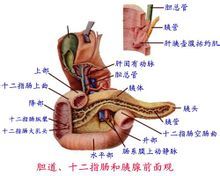
概述
 胃類癌
胃類癌類癌(carcinoid)又稱類癌瘤(carcinoid tumor),是一組發生於胃腸道和其他器官嗜鉻細胞的新生物,其臨床、組織化學和生化特徵可因其發生部位不同而異。此種腫瘤能分泌5-羥色胺(血清素)、激肽類、組織胺等生物學活性因子,引起血管運動障礙、胃腸症狀、心臟和肺部病變等,稱為類癌綜合徵(carcinoid syndrome)。類癌是一種罕見的、生長緩慢的上皮細胞腫瘤,它的組織結構象癌,具有惡變傾向,但較少發生轉移,所以稱類癌,類癌可發生於食管到直腸消化管中的任何部位,但以闌尾、直腸和迴腸最多見,此外,約10%見於支氣管、胸腺、甲狀腺、卵巢、宮頸和睪丸。類癌起源於消化道APUD系統中的腸鉻細胞,這種細胞能產生生物活性的胺類,故類癌又稱腸胺瘤。惡性類癌可轉移至肝臟,是血液中血清素(5-羥色胺)等物質增多,臨床表現有皮膚潮紅、腹痛、腹瀉、支氣管痙攣和心瓣膜病變等徵象,這一組表現稱為類癌綜合徵。
病因
本病病因尚未闡明。類癌瘤是一種能產生小分子多肽類或肽類激素的腫瘤,即APUD細胞瘤,它能通過靶細胞增加環腺甙單磷酸鹽起作用,能分泌具有強烈生理活性的血清素(5-羥色胺),胰舒血管素和組織胺外,有的還可分泌其它***類的激素,如促腎上腺皮質激素、兒茶酚胺、生長激素、甲狀旁腺激素、降鈣素、抗利尿素、促性腺激素、胰島素、胰升血糖素、前列腺素、胃泌素、胃動素等物質。產生類癌綜合徵的主要物質是血清素和緩激肽,組織胺也參與一部分作用。 血清素對周圍血管和肺血管均有直接收縮作用,對支氣管也有強烈收縮作用,對胃腸道節前迷走神經和神經節細胞有刺激作用,使胃腸道蠕動增強,分泌增多。 緩激肽有強烈的擴血管作用,有些類癌瘤尤其是胃類癌可產生大量的緩激肽、組胺等血管活性物質而引起皮膚潮紅。循環中血清素增高。症狀體徵
1.皮膚間歇性潮紅主要發生在面部、頸部及前胸部等暴露部位,也可遍及全身。為間歇性,可突然發生,呈鮮紅色或紫色,持續時間可為數分鐘至1~2天。皮膚潮紅若陣發數年,則在經常發作的部位出現固定性皮膚改變,呈多數細血管擴張及輕微紫紅色。頰部、鼻部、上唇部及下頜部,發作時常伴有其他症狀:如心動過速、血壓低及胃腸、肺的症狀。誘發因素有飲酒和某些食物、疼痛、情緒波動及體力活動等。腎上腺素、去甲腎上腺素及兒茶酚胺等藥物能引起發作,用α-腎上腺素能阻斷劑可制止潮紅。2.肺部症狀主要表現為哮喘和呼吸困難,在20%~30%的病人中發生,與支氣管哮喘相似,哮喘可與皮膚潮紅同時發生。麻醉時或腎上腺素可誘發哮喘或使哮喘加重。哮喘的原因是由於5-HT等物質致平滑肌痙攣引起的。
3.胃腸道症狀腹痛、腹脹及里急後重較為常見,程度不一,腹瀉為小便樣,每天可達10~20次,瀉前可伴有腹痛或絞痛,腹瀉與皮膚潮紅不一定同時出現,是由5-HT引起。套用5-HT拮抗藥物如甲基麥角新鹼,甲基麥角新鹼(Methysergide和Parachlorphenylain可制止腹瀉,亦可有噁心嘔吐和吸收不良。當類癌有巨大肝轉移時,可有持續性或陣發性右上腹痛,放射到右肩背部及發熱,這與腫瘤體積大,肝包膜受累及相對性缺血、壞死或出血有關。
4.心臟症狀在皮膚潮紅出現的同時,病人可出現心跳快、血壓降低或休克。晚期可有充血性右心衰竭,表現端坐呼吸,下肢水腫,聽診有肺動脈瓣狹窄雜音及三尖瓣狹窄和關閉不全雜音。
5.類癌危象類癌危象是類癌綜合徵的嚴重合併症,一般發生於前腸類癌,尿5-HIAA可驟然增高,臨床上表現為嚴重而普遍的皮膚潮紅,腹瀉明顯加重並伴有腹痛,可有眩暈、嗜睡、昏迷等中樞神經系統症狀,以及心動過速、心律紊亂、高血壓及嚴重低血壓等心血管異常。
6.其他表現由於腫瘤的分解代謝作用,和嚴重腹瀉出現消瘦甚至惡病質、低蛋白血症,可有某些激素功能亢進的表現,如胰島素、生長激素、甲狀旁腺激素、促性腺激素、促皮質激素等,出現相應的症狀。類癌綜合徵病人尿內5-羥吲哚醋酸(5-HIAA)增高,超過50mg/24h尿以上(正常人為2~9mg/24h尿)。
類型
類癌的組織學結構特點為瘤細胞的排列呈多樣化,soga等根據排列方式分成5型。
A型
類癌細胞聚成結節性之實性巢團,細胞大致圓形,排列不規則,呈索狀侵入周圍。多見於起源中腸系統的類癌,是最典型的一型。
B型
瘤細胞呈小狀結構,排列成一層,如殼狀,細胞核在周邊部分,排列整齊如柵狀或條帶狀,多見於起源於前腸系統的類癌。
C型
方型細胞排列成腺體狀,但其中無空腔,或成玫瑰花型。
D型
瘤細胞形狀不規則,排列不規則,成大片髓樣結構。C型及D型多見於起源於後腸系統的類癌。
E型
為上述四型的各種混合型。
症狀
類癌瘤缺乏特殊徵象,診斷頗為困難。臨床上往往被忽略或誤診為闌尾炎、克隆病、腸癌等疾病。當類癌瘤出現類癌綜合徵時,診斷較易。典型者表現為皮膚潮紅、腹瀉、腹痛、哮喘、右心瓣膜病變和肝腫大等。血清5-HT含量增加和尿中5-HIAA排出增多,對診斷有意義,如超過261.5~523μmol/24h,診斷即可成立。腫瘤的組織學檢查可獲得確診。
類癌的原發部位以及有否轉移,
需要根據病情選擇以下檢查:
①消化道內鏡檢查及活檢;
②支氣管鏡檢查可確定位於支氣管的類癌;
③選擇性血管造影對腸道類癌有幫助;
④B超或CT檢查可了解類癌肝轉移情況;⑤直腸指診和直腸鏡檢查有助於直腸類癌的診斷。類癌瘤本身症狀不明顯或僅有局部症狀,而類癌綜合徵則常有明顯的全身症狀。直腸類癌常常在普查時意外被發現。
(一)類癌瘤的局部症狀
1.右下腹痛 闌尾類癌可引起管腔阻塞,故常導致闌尾炎,表現為右下腹痛。
2.腸梗阻症狀 小腸類癌及其轉移性腫塊可引起腸梗阻,出現腹痛、腹脹、腸鳴、噁心、嘔吐等症狀。
3.腹部腫塊 少數類癌可發生腹塊,惡性類癌侵犯周圍組織或轉移,常出現腹塊。
4.消化道出血 胃或十二指腸類癌可發生上消化道出血;腸道類癌也可有便血或隱性出血,並可引起貧血。
5.呼吸道症狀 支氣管類癌最常見的表現為呼吸系症狀如咳嗽、咳痰、咯血、胸痛等。
(二)類癌綜合徵的全身症狀
大多由惡性小腸類癌發生肝轉移後引起,也可由支氣管、胃、胰、甲狀腺、卵巢等處的類癌產生。
1.皮膚潮紅63%~94%的病人可以有此症狀,多發生於上半身,以面頸部為主。皮膚呈鮮紅色的發作性改變。胃類癌由於可能分泌組織胺,因此可出現類似蕁麻疹的皮膚潮紅斑塊。潮紅髮作時可伴有發熱感、流淚、心悸、低血壓、面部及眼眶部浮腫。發作程度及持續時間不等,多數約持續1~5分鐘,病久後可持續數小時。開始時數天或數周發作一次,以後可增加至一天數次。可以在情緒激動,體力活動,飲酒,進食酪胺含量高的食品,注射鈣、兒茶酚胺類藥物等時促發症狀。發作多年後,皮膚毛細血管及小靜脈可呈慢性局限性擴張,造成固定性的皮膚青紫色改變,多表現於面、鼻唇部,與長期二尖瓣狹窄的病人相仿。
2.胃腸症狀 主要表現為腸蠕動亢進,可以引起發作性腹部絞痛、腸鳴,可以有自軟便至發作性水樣便的腹瀉,里急後重感等。胃腸道症狀見於68%~84%的病人,多數同時具有皮膚發作性潮紅,僅15%的病人無潮紅症狀。少數病人可出現吸收不良綜合徵,引起明顯營養狀況低下。
3.呼吸道症狀 可以發生小支氣管痙攣,引起發作性哮喘。見於8%~25%的病人。此症狀有時可以早於其他症狀的出現,以致誤診為過敏性疾患。與皮膚潮紅一樣,亦可受情緒激動,體力活動等促發。
4.心血管症狀 見於11%~53%的病例。長期患病後可以發生心內膜下纖維化,影響瓣膜部,以右心明顯,左心較輕。臨床上後期可有半數病例檢查出心瓣膜病,以三尖瓣閉鎖不全和肺動脈瓣狹窄較為多見,可以引起右心衰竭。心內膜下纖維化可能是由於類癌釋放的5-羥色胺所引起,肺內含有較多的單胺氧化酶,可以使之滅活。因此僅在自右至左的分流及支氣管類癌時左心才易受累。如發生於左心室時,以二尖瓣病變為主,與風濕性心臟病相似。心臟病變多為類癌病人的主要死因。
5.其他表現90%以上的病人有肝轉移,常常有肝腫大的體徵。部分病例在後期可以出現皮膚棕黃色色素沉著及過度角化,呈糙皮樣改變,也可發生肌病,表現為Ⅰ型及Ⅱ型肌纖維萎縮。關節病,表現為關節部僵硬,活動時疼痛,X片可見指間關節受侵蝕,指骨內多數囊腫樣透亮區,指間關節及掌指關節之近關節區骨質疏鬆。
臨床上,凡有下列情況者應考慮類癌瘤可能:①右側腹部腫塊、長期體重減輕、有腹瀉病史者,應疑及小腸類癌可能;②出現用其他原因不能解釋的間歇性腹瀉,面部毛細血管擴張、陣發性潮紅、哮喘或精神症狀者,提示類癌綜合徵存在,如伴有肝腫大,更應考慮本病之可能;③慢性低位腸梗阻伴有便血,病程相對較長,一般情況尚好者,應考慮到結腸類癌瘤之可能;④年輕患者無吸菸史,出現肺部腫塊,長期生存,而能除外其他病變者,提示支氣管肺類癌瘤可能。
(三)類癌瘤的分型
Williams根據類癌瘤起源的部位不同有著不同的特性,將類癌瘤分為三型,三者在細胞學、組織化學、生物化學和臨床表現上不同,在治療上也有差異。
檢查
① 消化道內鏡檢查及活檢;
② 支氣管鏡檢查可確定位於支氣管的類癌;
③ 選擇性血管造影對腸道類癌有幫助;
④ B超或CT檢查可了解類癌肝轉移情況;
⑤ 直腸指診和直腸鏡檢查有助於直腸類癌的診斷。
診斷
類癌瘤缺乏特殊徵象,診斷頗為困難。臨床上往往被忽略或誤診為闌尾炎、克隆病、腸癌等疾病。當類癌瘤出現類癌綜合徵時,診斷較易。典型者表現為皮膚潮紅、腹瀉、腹痛、哮喘、右心瓣膜病變和肝腫大等。血清5-HT含量增加和尿中5-HIAA排出增多,對診斷有意義,如超過 261.5~523μmol/24h,診斷即可成立。腫瘤的組織學檢查可獲得確診。
鑑別診斷
1.闌尾類癌應與闌尾炎或克隆病作鑑別,消化道鋇餐造影和5-HT、5-HIAA測定有助鑑別。
2.小腸類癌應與小腸其他腫瘤作鑑別,小腸鋇餐造影、小腸鏡檢查和5-HT、5-HIAA測定等,可作出鑑別。
3.直腸類癌應與直腸腺瘤或腺癌作鑑別,依靠直腸鏡檢查並取活檢,有確診價值。
4.類癌綜合徵應與系統性組織嗜鹼細胞增多症作鑑別,後者皮膚潮紅歷時20~30分鐘或更長,常伴有瘙癢和色素蕁麻疹,骨髓塗片檢查可查到組織嗜鹼細胞異常增生。
治療措施
手術治療
手術切除原發病灶是最有效的治療方法。早期手術效果尤好,但是即使發生轉移,切除大的原發病灶也能減輕和消除症狀。闌尾類癌瘤轉移少見,一般認為僅作單純闌尾切除即已足夠。當肉眼下有明顯轉移,腫瘤直徑超過2cm者方考慮作擴大根治手術。小腸類癌惡變率高,應積極作根治術。 小的無症狀性直腸類癌可作局部切除。Orloff報告,直徑超過1cm的直腸類癌易播散到區域淋巴結,而直徑小於1cm者,病變一般不超過黏膜下層,認為根治性手術只限於直徑超過2cm,侵犯肌層或局部切除後復發者。
胃、十二指腸類癌瘤,如果直徑小於1cm者,可作局部切除。如超過1cm者應作部分胃切除和網膜切除。十二指腸第二、三段類癌瘤可能需要作胰十二指腸切除,但此手術的死亡率甚高,應慎重掌握。 當有肝臟轉移灶時,最好的姑息治療是肝葉切除或轉移瘤切除。有報告切除肝內大的孤立轉移灶後,症狀明顯緩解,尿中5-HIAA明顯下降,且生存多年。不能手術切除時可作肝動脈插管栓塞或灌注治療。 類癌瘤手術的併發症較多,包括易發生麻醉意外,手術探查腫瘤時可促發類癌危象,手術操作對腫瘤的擠壓常可引起嚴重的低血壓,因此需作術前準備,投用大劑量的抗血清素藥物,備用血管活性藥物及時糾正低血壓。避免使用兒茶酚胺類藥物,慎用硫苯妥鈉作誘導。 類癌綜合徵患者的心臟瓣膜病變可通過修補手術獲得顯著療效已有報導。
內科治療
主要針對類癌瘤所釋放的不同血管活性物質以及對症處理和支持療法。
1、血清素合成抑制劑
對氨苯基丙氨酸(Parachlorophenylanine)能抑制色胺酸羥化酶的活力,阻斷血清素的合成,劑量每日 2~4g,分4次口服。使腹瀉完全緩解,並可減輕皮膚潮紅的發作。目前此藥很少套用,被5-氟色氨酸(5-Flurotryptophan)所代替,作用與前者相似,但副作用少。劑量600mg,分3次口服,6~8周時尿內5-HIAA明顯減少。甲基多巴及鹽酸4-脫氧吡哆醇(4-Deoxy- pyridoxine HCl)抑制5-羥色胺的脫羥作用,從而阻斷血清素的合成,對緩解腹痛、腹瀉有一定效果,尤其對胃的類癌綜合徵所致的症狀,劑量每次250~500mg,3~4次/日。但對產生血清素的多數類癌無效,其副作用易產生血壓下降。
2、血清素拮抗劑
有下列三種:
(1)甲基麥角醯胺(methysergide):每天6~24mg口服。急性發作時,可予1~4mg一次靜注,或用10~20mg加於 100~200ml生理鹽水中在1~2小時內靜脈滴注,能較好地控制潮紅、哮喘發作和腹瀉。其控制腹瀉作用強於賽庚定。副作用有低血壓、暈厥、倦怠和抗藥性,長期套用可並發腹膜後、心瓣膜和其他組織纖維化性損害以及水瀦留。
(2)賽庚定(cyproheptadine,periactin):6~30mg/d口服。如為了緩解急性症狀,可予50~75mg加於 100~200ml生理鹽水中靜滴,療效與甲基麥角醯胺相似,但控制潮紅比後者為優。副作用與甲基麥角醯胺相似,但不會引起纖維化性病變。(3)noznam:可分解5-HT,常用2.5g靜脈注射。
3、激肽釋放酶抑制劑
下列藥物可選用:
(1)抑肽酶(trasylol):可抑制激肽釋放酶,作用最快最強,可使血中緩激肽迅速破壞,低血壓得以緩解。常用2.5~12.5萬u靜脈注射,24小時內可用250萬u。
(2)6氨基己酸(6-amino caproic acid):能對抗激肽釋放酶。先以5g靜脈滴入,繼以1g/hr維持。
(3)iniprol(Cy66):也能抑制激肽釋放酶。可用100萬u靜脈注入,必要時可加大劑量。
(4)苯氧苄胺(phenoxybenza mine):予10~30mg/d。可抑制激肽釋放酶的釋放。
4、其他藥物的套用
(1)抗組織類藥物:在少數組織胺升高者有助於控制潮紅。
(2)皮質類固醇:可予強的松15~40mg/d,對伴有類癌綜合徵的前腸型類癌有明顯效果,對其他類癌無效。
(3)甲哌氯丙嗪(prochlorperazine):10mg每日3~4次,偶有助於控制潮紅。酚噻嗪(phenothiazine)對緩解前腸型類癌內分泌症狀,有一定療效。
(4)甲基多巴(methyldopa,aldome):250~500mg,每6~8小時一次,有助於緩解腹瀉。
(5)生長抑素製劑善得定(Sandostatin):近年文獻報告善得定能有效控制類癌綜合徵的症狀,並使腫瘤縮小。每次250μg,皮下注射,每日2~3次,可使皮膚潮紅及腹瀉在短時內迅速控制,血清素迅速下降,具有較好的姑息療效。
5、化學治療
阿黴素(adriamycin)或5-Fu均各有20%左右的有效率。鏈脲黴素(streptozotocin)與5-Fu的聯合套用,可取得33%的有效率。中數有效維持期為7個月。近年來有報導使用α-干擾素治療,可以緩解類癌綜合徵的症狀。每日300萬u~600萬u,肌注,有效率為47%,中數有效維持期34個月。
6、支持療法
食物應富於營養和熱卡,補充蛋白質,給予足夠維生素,避免可誘發皮膚潮紅和腹瀉的食物如牛奶製品、蛋類、柑桔等。
飲食保健
宜清淡為主,多吃蔬果,合理搭配膳食,注意營養充足。忌菸酒忌辛辣。忌油膩忌菸酒。忌吃生冷食物。
預防護理
1、定期檢查,及時發現、手術。2、治療後做好隨訪。
病理病因
類癌綜合徵發生於類癌的機會較多,並多有廣泛的肝轉移。類癌最具特徵性的生化異常是5-羥色胺(5-HT)及其代謝產物5-羥吲哚乙酸(5-HIAA)的過量生成。正常情況下膳食中的色氨酸99%被用於合成煙酸和蛋白質,而類癌患者所攝入的色氨酸一半以上被色氨酸脫羧酶轉化為5-羥色氨酸(5-HTP),進而生成5-HT,並代謝為5-HIAA。最近研究證實類癌不僅產生胺而且產生肽、PP物質、胃動素及前列腺素等。類癌體積小,在直徑不超過3.5cm時,一般不引起症狀和體徵。當類癌體積大時,產生多量的分泌物使食物中全部色胺酸轉變成5-HT等。因癌腫肝臟轉移使肝臟不能有效地代謝、滅活原發癌的產物,類癌的分泌產物則通過肝靜脈進入體循環。肝轉移瘤體積較原發類癌大,也產生多量分泌產物進入體循環而引起一系列改變。5-HT形成後進入血液被血小板所攝取攜帶,分布於組織中,作用於靶細胞。Oberndorfer在1907年首次提出類癌為一種生長緩慢的腸道腺癌,並提出類癌這一名稱。Masson在1928年證明類癌起源於腸黏膜的嗜銀細胞,因該細胞顯示親銀染色故名。Lembeck在1953年首次於類癌組織中發現5-HT,並證實是引起類癌綜合徵的生物活性物質。1954年Thorson和Lsler等各自獨立報告了類癌綜合徵病例。類癌臨床上並不罕見,但只有少數病例發生類癌綜合徵,不同胚胎起源的類癌具有不同的生化、病理及臨床特徵,Williams將類癌分為前腸、中腸和後腸三種。概括地說,來自前腸的類癌(胃十二指腸、支氣管)為不親銀性,由於缺乏芳香氨酸脫羧酶,故5-HT生成較少,而5-HTP含量較高,它們也可產生組胺和各種肽類;來自中腸(小腸、回盲部、升結腸、胰腺、部分橫結腸)的類癌為親銀和嗜銀性,能產生較多的5-HT。前腸類癌分泌5-HT及5-羥色氨酸、胰舒血管素、血管活性胺和多肽激素,產生內分泌腫瘤綜合徵;中腸類癌分泌5-HT,顯示典型類癌綜合徵。後腸類癌多無功能在臨床上多呈靜止狀態。胰腺類癌為中腸
疾病診斷
1.支氣管哮喘(1)反覆發作喘息、呼吸困難、胸悶或咳嗽,多與接觸變應原、冷空氣、物理化學性刺激、病毒性上呼吸道感染、運動等有關。在詢問病史時,應注意詢問症狀是否發生在:特殊季節和氣候條件下;訪問某一特殊地點時,如家裡、學校或工作地點;做某些特定事情,如整理床鋪、照料小動物或烹飪時。
(2)發作時在雙肺可聞及散在或瀰漫性,以呼氣相為主的哮鳴音,呼氣相延長。
(3)上述症狀可經治療緩解或自行緩解。
2.功能性消化不良?功能性消化不良有上腹隱痛或脹痛,少數患者呈燒灼痛、飽脹或早飽、噯氣、噁心和嘔吐、反酸、燒心、納差等。部分FD患者還有下消化道症狀,表現為腹瀉、便秘或腹瀉與便泌交替、排大便不盡感。部份患者有精神症狀,如抑鬱、焦慮、疑病、恐懼等。
檢查方法
實驗室檢查:主要用於類癌綜合徵的診斷:
1.尿中5-HIAA測定類癌綜合徵者此項檢查值增高,因99%的5-HT在體內轉變成5-HIAA,經尿排出,故測定24h尿內5-HIAA增高者有診斷價值。此病人多數血濃度>120μg/L,尿中5-HIAA超過30mg/24h尿。超過50mg/24h尿則有確診價值。
2.尿內5-HT或5-HTP(5-羥色氨酸)測定如發現尿中5-HIAA排泄低、應進一步採用紙上層析法測定有否5-HT或5-HTP增加。
3.類癌腫瘤組織中5-HT測定腫瘤組織中5-HT明顯升高。此法比尿中5-HIAA測定更為敏感。
4.五肽胃泌素激發試驗五肽胃泌素激發試驗對類癌綜合徵的診斷有幫助,按0.6μg/kg靜脈注射五肽胃泌素後1、3、5、10、15min取血測5-HT,全部病例血5-HT的升高均>40%或>50μg/L。
5.粗篩試驗在濾紙上滴一滴病人的尿,再噴灑偶氮P-二硝基苄胺,如呈現紅色,則為陽性,表明尿中5-HIAA增多。如呈紫色,則為嗜鉻細胞瘤,這一試驗有助於對二者的鑑別。
6.測定全血、血漿或血小板中5-HT,有助於診斷,但方法繁瑣,難以推廣套用。
7.鉻粒素目前已知的神經內分泌細胞標誌物有神經元特異性烯醇酶、鉻粒素、突觸素等,這些標誌物大多被用於腫瘤的免疫組化鑑定,能用於循環標誌物的主要是鉻粒素。鉻粒素為一種分泌性蛋白,廣泛分布於正常神經內分泌細胞或腫瘤細胞的神經內分泌顆粒內。現已鑑定出3種鉻粒素蛋白,即鉻粒素A,B,C,其胺基酸結構不同,但是有許多共同的生化特點。用免疫組化或放免法表明類癌鉻粒素水平升高者可達90%~100%,有一組報導提示在44例類癌、17例散髮型胰腺內分泌腫瘤和11例合併家族性多發性內分泌腫瘤的胰腺內分泌腫瘤中,血漿鉻粒素A升高者達99%,鉻粒素B和C水平升高者分別為88%和6%。說明鉻粒素A或B是胰腺內分泌腫瘤診斷的一項很有價值的指標。
8.誘發試驗在潮紅非發作期,可用誘發刺激試驗使之發作。常用方法有:
(1)令病人飲酒10ml,約1/3的病人3~5分鐘後出現皮膚潮紅。
(2)注射腎上腺素5~10μg或去甲腎上腺素15~20μg後1~2min,類癌綜合徵病人可出現面頸部皮膚潮紅,同時可出現結合膜出血,流淚,呼吸增快。本法可出現血壓降低及休克症狀,故應慎重使用。
其他輔助檢查:
定位診斷是胰腺內分泌腫瘤診斷中不可缺少的部分,因為只有確定腫瘤為單發性或多發性,位於胰腺內或胰腺外。以及是否有肝臟或淋巴結轉移,才能制訂正確的治療方案。1.常規無創性影像診斷目前影像診斷的手段很多,設備也很先進,但總的看來,在胰腺內分泌腫瘤診斷方面,特別是小的腫瘤的檢出,效果仍不夠滿意,CT、超聲和MRI可檢出10%的直徑<1cm的腫瘤,30%~40%的直徑為1~3cm的腫瘤和50%的直徑3cm的腫瘤,血管造影可檢出20%~30%的直徑<1cm的腫瘤。對於肝轉移瘤,超聲的檢出率為20%,CT為35%~74%,血管造影的檢出率為33%~86%,MRI的檢出率為4l%~83%,這說明,目前的影像診斷方法可使相當一部分較小的原發性胰腺內分泌腫瘤漏診。
2.胰腺內分泌腫瘤的介入性定位檢查由於目前的影像診斷手段對於胰腺內分泌腫瘤的定位效果尚不夠滿意,因此在設備和技術水平具備的條件下,應儘可能進行包括介入性診斷方法在內的各種新的診斷方法。介入性定位檢查包括介入性血樣本收集和介入性激發試驗,它們既是生化診斷,也是定位診斷。
(1)經皮經肝門靜脈插管取血(percutaneoustranshepaticportalveincatheterization,PEPVC):將導管經皮經肝由門靜脈插入脾靜脈,直至脾門,並在透視定位監視下分段取血進行激素測定,當激素濃度梯度>50%時為陽性。
激素濃度梯度的計算公式為
梯度%=[(選擇性血管激素濃度一周圍血管激素濃度)÷周圍血激素濃度]×100%
(2)選擇性動脈胰泌素或鈣激發試驗(Selectivearterialinjectionofsecretin/calcium,SAIS/SAIC):近年來通過選擇性動脈插管注射促胰液素或鈣劑等藥物,刺激腫瘤激素分泌,並通過腫瘤的引流靜脈收集血液並測定其濃度。此法的優點是可以在血管造影的同時進行,不必另行一次介入性操作SAIS/SAIC陽性標準的計算方法同PTPC。
胰腺內分泌腫瘤套用介入性定位診斷的原則建議:①首先應進行常規影像診斷,如腫瘤已有轉移,則PTPC或SAIS/SAIC均無必要;③對VIP瘤、生長抑素瘤,胰高糖素瘤、ACTH瘤等可考慮首選PTPC;③胰島素瘤可首選SAIC;④胃泌素瘤可首選SAIS。
3.胰腺內分泌腫瘤的激素受體核素顯像
(1)生長抑素(SS)受體核素顯像:用經典的受體結合試驗及體外放射自顯影技術已證明人的許多腫瘤均含有SS受體,如胰腺內分泌腫瘤、垂體瘤、類癌、小細胞肺癌、甲狀腺髓樣癌、神經節瘤、嗜鉻細胞瘤、神經母細胞瘤、星狀細胞瘤等。近來已先後套用123I-奧曲肽、111In-生長抑素五肽、125I-Tyr3-奧曲肽和(111In-DTPA-D-Phe1)-奧曲肽進行胰腺內分泌腫瘤的定位檢查,後者的優點是由腎臟排泄而非由膽汁分泌,不影響肝臟和其腹部病變的檢查,可發現75%~100%的胃泌素瘤和80%~90%的除了胰島素瘤以外的其他胰腺內分泌腫瘤。另外,奧曲肽核素掃描還能檢出92%的肝內轉移瘤,對於鑑別小的肝內轉移灶和肝內血管性病變特別有幫助。
(2)VIP受體核素顯像:體外實驗表明,在分化良好的胃腸胰腺內分泌腫瘤中,幾乎全部有VIP受體表達,而在未分化的此類腫瘤中,約半數有VIP受體表達。根據這一觀察,現已將VIP受體影像套用於臨床。初步結果顯示,在同一組類癌和胰島素瘤患者中,VIP受體核素顯像的陽性率為92.9%(13/14例),與奧曲肽核素顯像的陽性率90.9%十分接近。
4.胰腺內分泌腫瘤的超聲內鏡診斷和定位套用超聲內鏡(EUS)診斷胰腺腫瘤是近年來胰腺疾病診斷的新進展,在有經驗的內鏡學家操作下,EUS是檢出原發腫瘤的最有效的手段之一,通過十二指腸腔和胃體部,可以分別對胰頭部和胰體尾部腫物進行比CT和體表超聲(US)更為滿意的觀察,因此,EUS對於胰腺內分泌腫瘤有較大的診斷價值。綜合文獻結果,在75例胰腺內分泌腫瘤中61例EUS有所發現,敏感性為81.3%;其中有39例同時作了EUS、CT和US,陽性率分別為84.6%,17.9%和10.3%;在CT陰性而被EUS檢出的胰腺內分泌腫瘤中,腫瘤直徑大多<15mm(5~21mm)。說明:EUS在胰腺內分泌腫瘤的診斷中有其獨到之處。
併發症
1.肺部表現為哮喘和呼吸困難,在20%~30%的病人中發生,與支氣管哮喘相似。2.胃腸道腹痛、腹脹及里急後重較為常見,腹瀉為小便樣,每天可達10~20次,瀉前可伴有腹痛或絞痛。
3.心臟可出現心跳快、血壓降低或休克。晚期可有充血性右心衰竭,表現端坐呼吸,下肢水腫。
預後
胰腺類癌是一類罕見而有特徵性症狀的腫瘤,早期發現有賴於醫師對本病的認識和警惕,確診則依靠基礎或激發試驗下血漿特異性激素的檢測。套用各種影像診斷和介入性診斷手段進行腫瘤定位在本病的診斷中居重要地位。胰腺類癌均具有潛在的惡性,但惡性程度一般較低,預後較好,因此對本病的治療應採取儘量積極的態度,包括擴大根治術、積極的全身或介入性化療以及對症支持療法可達到較為滿意的療效。發病機制
類癌的臨床表現和它的部位及起源密切相關,也取決於其所產生的肽類和胺類介質。類癌可產生多種化學介質如5-HT、緩激肽、腎上腺素類、前列腺素類以及多種胃腸肽和神經肽,包括活性腸肽、P物質、神經激肽A、B、K、胃泌素、膽囊收縮素、促胰液素、胰高糖素、腸高糖素、胃泌素釋放肽、生長抑素、胰多肽、酪神經肽、胰島素、神經降壓素、胃動素、降鈣素、甲硫腦啡肽、β內啡肽、甲狀旁腺激素,ACTH以及絨毛膜促性腺激素等。許多類癌可分泌二種或二種以上的激素,原發類癌與轉移類癌中所含有和分泌的激素可以不同,這在類癌的免疫組化研究中得到了證實。類癌所分泌的胃腸肽類激素和化學介質可產生相應的病理生理和臨床表現。在一組353例類癌的報告中,58%患者有2種或2種以上激素,9%患者在臨床上有2種或2種以上激素增多的表現,0.6%患者在不同時期可表現出不同的內分泌症狀;不少類癌表現為典型的內分泌腫瘤綜合徵,如卓艾綜合徵、肢端肥大症、庫欣綜合徵和高甲狀旁腺素血症等。卵巢畸胎瘤內的類癌所分泌的酪酪肽(PYY),可能是患者嚴重便秘的原因。但在許多情況下,類癌所產生的多種肽類激素並不產生相應的臨床症狀。
有關類癌綜合徵的病理生理至今並未完全弄清。大量研究表明,5-HT及其代謝異常是類綜合徵最突出的生化表現,約84%類癌綜合徵患者的血5-HT或尿5-HIAA增高。5-HT可能與類癌綜合徵的腹瀉相關,給志願者體內注射5-HT或在體外予肌條5-HT均可觀察到胃腸動力的改變,如小腸動力增強及通過加速,胃及結腸動力抑制;給予5-HT阻斷劑可減輕腹瀉。緩激肽被認為是引起皮膚潮紅的介質之一。在自發或藥物誘發的類癌綜合徵患者的潮紅過程中,肝靜脈血中緩激肽的水平升高,靜脈注射緩激肽可導致這些病人典型的皮膚潮紅。其他可能參與的介質還有速激肽類物質,包括P物質,神經肽K(NPK),神經激肽A(NPA)等。過去認為類癌性心瓣膜病是由5-HT引起,然而最近發現在尿5-HIAA下降之後的心瓣膜病仍在發展,有證據表明,由腫瘤細胞產生的多種轉化生長因子(TGF)可能在心內膜纖維化的形成中起一定的作用。總之,類癌綜合徵的發生是多種肽類激素和介質協同作用的結果。