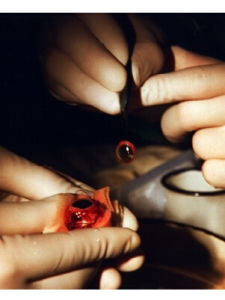
簡介
角膜是覆蓋在眼球前端的一層薄而透明的膜,正常角膜是無色透明的膜,表面有淚液形成一層膜,而顯得高度平滑而有光澤。它的上面分布著非常豐富的神經。角膜與眼球內容物共同組成了屈光系統。當角膜發生疾病時,就會引起視力下降。有的人雖然可以通過配戴眼鏡提高視力,但效果很差。現在隨著現代醫學技術的發展,人體器官移植也逐漸發展起來,角膜移植也是其中之一,而且成功率居各種器官移植之首。
概述
簡單的說,角膜移植與其他器官移植一樣,是醫生把他人(供體)健康透明的角膜通過手術移植到需要角膜的病人(受體)眼睛上,以提高視力和治療某種角膜疾病或改善外貌。通常被移植的角膜多數來自眼庫,而眼庫的角膜來自那些生前自願捐獻眼球的人。眼球要在人死後6小時之內取下來,時間長了,角膜的結構就受到損害,不適合移植使用了。如果角膜無法在眼庫中進行保存的話,通常要在取下後48小時內使用。如果在眼庫中用特殊的保存液保存則可保存更長的時間。
當然並不是任何人的角膜都可以用來進行角膜移植。通常要求捐獻者的年齡在1-60歲之間,原則上應該選擇和接受角膜移植的人的年齡相當的供體的角膜;如果是板層角膜移植就不需要考慮這一點了。而且捐獻角膜的人不能患有惡性腫瘤、糖尿病或結核、肝炎、愛滋病等傳染性疾病,以往角膜有炎症等疾病而角膜不透明、以往有眼內部的疾病、以前做過眼部手術的人的角膜也不適合捐獻。因為這樣的角膜往往結構和功能都受到過損害,移植以後大多數不能保持透明,這樣就失去了移植的意義。
需要進行角膜移植的常見情況有:各種原因所引起的角膜中央白斑、圓錐角膜、血染的角膜、角膜營養不良、嚴重的角膜炎、角膜潰瘍及角膜穿孔等。總而言之,就是因為角膜病變而影響了視力的大多數情況都適合進行角膜移植。根據角膜移植大小不同,可分為部分角膜移植、亞全形膜移植和全形膜移植。根據角膜移植片的厚度又可分為全層(也叫穿透性)角膜移植和板層角膜移植。
但是移植來的角膜並不是原來自己身體上的器官,自己的身體是不是能夠接受它呢?這就是器官移植手術後能否成功的關鍵---自身排斥移植過來的器官的問題。通過科學研究已經了解到引起移植後排斥反應的主要原因是人體自身可以通過血流中的物質很快識別體內是否有“外來者”入侵,發現之後就會產生一些稱為抗體的物質抵抗外界的入侵,使移植物的生長發生障礙,從而導致移植物的死亡。但是由於角膜組織中沒有血管,生長慢,排斥反應的程度相對比其它器官輕。但是如果是前面講過的化學燒傷後的角膜,因為有大量的新生血管生長,所以移植效果不好,成功率相對較低。此外,角膜在眼球的前端,暴露好,手術操作相對簡單方便,因而手術成功率高。
角膜病是世界上主要致盲眼病之一。因角膜混濁致盲的人復明的重要手段之一就是角膜移植。解放近60多年來,中國各地已逐步推廣了角膜移植手術並取得了顯著的成效。但由於受到角膜移植材料的限制,至今尚不能全面開展。與其它國家相比,中國目前每年只能進行角膜移植手術千餘例,不僅大大低於美國(4萬例/年)等已開發國家的手術數量,而且也低於其它一些開發中國家如巴基斯坦等。中國因為角膜疾病而致盲的人數很多,根據調查,目前中國的角膜盲人占全部盲人總數的1/4,人數將近120萬,而且患者中9歲以下的兒童和40-69歲的人占多數,這些患者絕大多數可以通過角膜移植獲得有用視力,因此迫切需要大量的供體角膜材料以滿足手術的需要。可喜的是全國各地陸續建立了眼庫,並在多方面的宣傳教育下,很多人自願登記死後捐獻眼球,這是一個良好的開端。
概念
角膜是眼睛和世界之間的窗戶。如果一個人因事故或疾病導致角膜形成瘢痕,就會失明。今天,一種叫做“沙眼”的疾病是貧窮國家中導致患者失明的主要原因。此類失明的唯一治療方法是角膜移植。第一例成功的角膜移植是薩米埃爾·比格在拿破崙戰爭之後做的。他當時被關押在埃及的監獄裡,但他設法為一隻寵物瞪羚移植了角膜。比格成功的訊息傳播開來,其他人試圖用玻璃片或者用取自動物的角膜來代替損壞的角膜,但都沒有成功。後來,一位在奧爾米茨的摩拉維亞鎮工作的德國外科醫生愛德華·澤爾,在1906年設法將一個人的角膜移植到另一個人的眼睛上,其他的外科醫生也試圖模仿澤爾的成功做法,但大都失敗了。第二次世紀大戰之後,細針和細絲線的出現使外科醫生能夠更精確地縫合移植的角膜。今天,雷射使這種手術更加容易。事實上,角膜移植是當前最常做的一種移植術。角膜移植會如此成功的原因之一是角膜沒有血管,因此移植的角膜不會被機體的免疫系統所排斥。然而角膜有非常敏感的神經末梢,一旦觸及,就會立即引發眨眼的動作以保護眼睛。
定義
眼睛是心靈之窗,而角膜則是這扇窗戶上的玻璃。角膜之所以透明,其重要因素之一是角膜組織內沒有血管,血管終止於角膜緣,形成血管網,營養成分由此擴散入角膜。角膜的感覺神經豐富,主要由三叉神經的眼支經睫狀神經到達角膜。角膜的感覺神經豐富,主要由三叉神經的眼支經睫狀神經到達角膜。人眼的構造好比一部光學照相機,視網膜、視神經與大腦視覺中樞的功能就像膠捲,虹膜像是光圈,角膜就像是相機的鏡頭。角膜如果變得混濁,就好比照相機的鏡頭磨損了,會影響到相機影像的質量;如果替換成一個透明的好鏡頭,又可以照出清晰的照片,這就是我們通常所說的角膜移植。因此適合作角膜移植的先決條件,是必須確認視網膜以及視神經、大腦視覺中樞的機能正常,因為若沒有好的膠捲,光是更換鏡頭是沒有用的。正常的角膜就像水晶一樣的透明清澈,又稱“黑眼珠”,它相當於人眼結構中一個透明的視窗,它雖只有半毫米厚,不僅組成眼外壁,還具有強大的聚焦功能將光線聚焦到視網膜上。當角膜由於各種原因變得混濁影響視力時,便可以通過角膜移植的方式更換一個乾淨清晰的角膜,重新恢復視力。在我國,角膜移植適合於各種原因造成的角膜混濁或水腫而嚴重影響視力的病變:如反覆發作的病毒性角膜炎引起的角膜混濁,在徹底治癒之後並在半年內未再發作的病人,可考慮移植角膜;被酸、鹼化學物燒傷的角膜混濁患者,在受傷治癒一年以後,可做角膜移植;角膜潰瘍範圍較大、侵犯較深,久治不愈,藥物治療失敗有穿孔危險或向中央侵犯的蠶食性角膜潰瘍者當立即進行角膜移植;先天性角膜變性、圓錐角膜、角膜基質變性、角膜內皮細胞功能失代償等患者,也應當立即進行角膜移植手術;角膜腫瘤、角膜瘺、角膜葡萄腫患者可考慮角膜移植;已失明的角膜白斑患者,為改善外觀,也可以考慮做角膜移植手術。
材料來源
 圓錐角膜
圓錐角膜2、他人的角膜。六個月以內之嬰兒、九十歲以上之老年人,其角膜功能差,是不適合捐獻的。一般以6-60歲而角膜健康者是適合的,尤其死於急性疾病或外傷,而介於25-35歲最佳。若捐獻之角膜曾經手術後,或患有青光眼或患有眼部腫瘤者,當然不適合做角膜移植。而患有梅毒、肝炎、白血病、敗血症、愛滋病、全身轉移性癌症或惡病體質的病患,其眼角膜也不適合移植給他人。
中國移植角膜之來源:
1、現在的移植角膜之來源,半數以上是由國外人士捐獻:包括美國及斯里蘭卡等。由於空運來新鮮程度不及國人所捐獻者。
2、在國內國人有“死後留全屍”的觀念,捐獻器官風氣並不普遍,事實上捐出眼角膜可以不必將全眼球摘除,死者容貌毫不受損,而能遺愛人間,使他個人重見光明,是值得向社會大眾宣傳的。
3、至於眼角膜移植過程中,在捐獻者及接受者或是行政人員及醫護人員之間,絕對不可以有商業行為,此觀念也必須向當事人說明。
材料選取
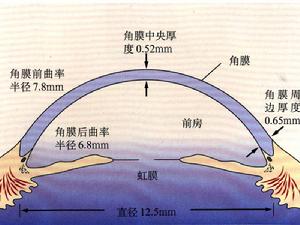 角膜剖面
角膜剖面2、捐獻者眼角膜除前述某些情形是不適合拿來做移植外,一般健康的角膜在手術前可用特殊儀器測量角膜內皮細胞數目,一般而言每立方毫米之內皮細胞數目需大於2000個以上才行。
3、至於接受移植者而言,若角膜病灶無表層血管浸潤或僅有少許者,其手術成功率可達90%。若有深層血管浸潤或合併有青光眼者,成功率減至60﹪。若角膜病灶因灼傷或極度血管浸潤或合併嚴重角膜炎,其成功率只有30%。
4、所以做角膜移植術前,需仔細檢查捐獻者以及接受者雙方眼角膜之情況,作為手術結果之預估。
手術
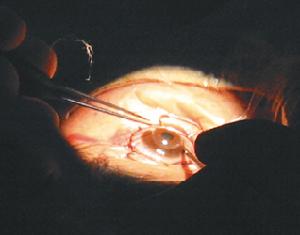 角膜移植術
角膜移植術角膜的材料大多取自新鮮屍體(供主),以不超過死後12小時(冬季或及時冷藏),角膜上皮完整,基質透明,厚度不變者為佳,如將新鮮角膜材料經保存液或深低溫特殊處理,則可保持數天或數周后待用。
角膜移植可分穿透與板層二種。穿透角膜移植是用一定直徑的環鑽,鑽去有病變全層角膜,然後用同樣口徑或略大一些的環鑽,鑽取供主角膜片,作10-0尼龍線嚴密地縫於受主角膜上,最後注射林格氏溶液形成前房,防止虹膜前粘連。板層角膜移植只切除有病變的角膜淺層組織,深層比較完好的受主角膜仍然保留,然後取同樣大小和厚度的供主角膜前層角膜片,縫於受主角膜的創面上。板層角膜移植不穿透前房,屬於眼外手術,一般不擾動眼內組織。併發症較少。
移植片能否成活,不被排斥而保持透明,取決於多種原因,同種異體組織間的相容性抗體,占有重要地位,選用人類白細胞抗原(HLA)相互匹配的供主材料,可減少術後的排異反應,受主角膜本身的條件和手術技巧,也在很大程度上影響著角膜移植的最終結果。受主角膜的新生血管多疤痕組織厚而廣泛或伴有虹膜前粘連,手術時組織損傷過多等等都會增加排異反應的機會,使移植片變為混濁,術後一定時間內給予皮質類固醇治療,可減少排異反應。
分類
一、穿透角膜移植術
穿透角膜移植術是以全層透明角膜代替全層混濁角膜的方法。適應症按其手術目的可分為光學性、治療性、成形性、美容性等方面。
角膜移植術
(一)光學性角膜移植術常見的適應症為:
1、圓錐角膜(是穿透性角膜移植最佳且成功率最高的適應症,8年成功率為90%);
2、各種原因所致的角膜瘢痕(常見原因為細菌、真菌、病毒或棘阿米巴感染所致的角膜炎,角膜外傷,熱灼傷,爆炸傷及沙眼等所引起的角膜瘢痕,成功率為60%);
3、各種角膜營養不良、各種原因的所致的角膜內皮細胞功能衰竭;
4、各種角膜變性(主要指各種角膜基質營養不良)。
(二)治療性角膜移植術的適應症為:
化膿性角膜潰瘍、眼化學傷、蠶蝕性角膜潰瘍、角膜邊緣變性、韋格內肉芽腫所致的角鞏膜壞死、復發性翼狀胬肉、角膜皮樣腫、角結膜鱗狀上皮癌等。
二、板層角膜移植術
板層角膜移植術是一種部分厚度的角膜移植。手術時切除角膜前面的病變組織,留下底層組織作為移植床。移植床通常很薄,甚至僅留後彈力層和內皮層。故凡角膜病變未侵犯角膜基質深層或後彈力層,而內皮生理功能健康或可復原者,均可行板層角膜移植術。
其適應症為:
角膜移植術
1、中淺層角膜白斑;
2、各種實質淺層的角膜營養不良與角膜變性;
4、角膜疲痕雖然達角膜深層,但有希望剖切至植床透明,而全身情況或局部情況不適宜行穿透性角膜移植的患者:如精神病患者、眼球震顫患者。
三、人工角膜移植術
人工角膜移植術是用透明的醫用高分子材料製成的特殊光學裝置,通過手術將它植入角膜組織中,以取代部分角膜瘢痕組織,而重新恢復視力的一種手術方法。由於角膜組織對人工合成材料的排異反應等問題尚未最後解決,遠期效果不佳,常造成移植處的房水滲漏及移植片的脫落,故目前尚不可能廣泛套用。現階段人工角膜僅適用於患各種嚴重角膜疾患後的雙目失明,特別是嚴重的化學燒傷引起的全部角膜白斑和多次角膜移植術失敗,無法再做其他手術者。
四、治療性角膜移植
治療性角膜移植是指用於治療各種角膜炎症、穿孔、變形或腫瘤等,以挽救眼球不至於毀壞,保存眼球視功能為主要目的而施行的角膜移植手術。
其適應症主要包括:
1、單純皰疹性角膜炎;
2、細菌或真菌性角膜炎;
3、角膜瘺;
4、蠶蝕性角膜潰瘍。
排斥反應
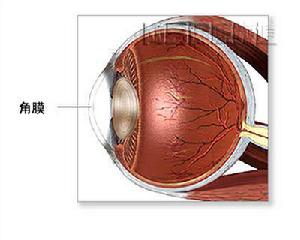 角膜
角膜然而,須要進行角膜移植的病變角膜新生血管形成甚為常見,與血管無關的角膜緣朗罕細胞也在排斥反應中起重要作用,因此,角膜移植排斥反應導致移植片混濁成為移植失敗的重要原因。不同情況的植床條件以及HLA配型的差異,使角膜移植排斥反應率有很大差別,無血管化病變角膜術後排斥反應率低於10%,嚴重血管化病變角膜排斥反應率可達20-50%。
角膜移植排斥反應屬於Ⅳ型變態反應,一般發生在手術2周以後,易發生於術後4-18個月內,輕、中度角膜移植排斥反應發現後立即用免疫抑制劑治療,角膜植片多能恢復透明,拖延治療或嚴重的排斥反應則多以移植片混濁告終。
臨床表現:
1、角膜移植術後患眼突然充血,視力下降;
2、角膜移植片水腫;
3、移植片出現上皮排斥線,或上皮下浸潤,或基質浸潤,或內皮排斥線及角膜後沉著物。
診斷依據:
1、角膜移植手術操作成功,移植片透明至少2-3周后,無其他原因可究;
2、患眼刺激症狀突然加重,眼痛、羞明、異物感和視力下降;
3、睫狀充血、角膜後沉著物,前房閃光陽性;
4、反應限於移植片,常始於靠近新生血管處;
5、角膜移植片各層次排斥反應可先後或同時發生;
6、常伴眼壓升高。
治療原則:
1、抗排斥反應治療;
2、預防感染;
3、營養、對症支持治療。
用藥原則:
1、輕症或上皮性排斥反應以局部用藥為主,輔以營養,支持治療;
2、重症除局部用藥外,還應全身套用皮質類固醇激素和抗生素,必要時口服環孢黴素A。
輔助檢查:
1、一般患者檢查專案以檢查框限“A”和“B”為主;
2、嚴重病例全身套用免疫劑者,檢查專案應包括檢查框限“A”、“B”和“C”。
療效評價:
1、治癒:移植片透明,水腫消失。
2、好轉:移植片基本透明,輕度水腫。
3、未愈:移植片混濁,水腫無改善。
禁忌
但是下面這些供體的角膜不能用於移植:1、某些傳染性疾病如愛滋病、梅毒、狂犬病、破傷風、麻風、白喉、病毒性肝炎、腦炎、脊髓灰質炎等;
2、惡性腫瘤已侵犯眼組織者以及白血病,何杰金氏病等;
3、某些眼部疾病如眼前段惡性腫瘤、視網膜母細胞瘤、病毒性角膜炎、角膜變性或疤痕、青光眼、虹膜睫狀體炎、化膿性眼內炎以及做過內眼手術者等。
併發症
1、排斥反應:所有移植他人的組織都有可能出現排斥反應;
2、眼部的各種感染;
3、青光眼;
4、角膜縫線的鬆脫;
5、手術後的屈光不正。
手術治療對策
近10年來,隨著眼科顯微技術、手術器械以及新的檢測儀器的更新,已使光學性角膜移植術得到了發展,目前已成為最主要的角膜移植手術之一。而手術源性散光一直未得以解決。新視界眼科醫院表示為此已有學者對術中植片與植床切取的方法進行改良,並對光學中心的對合、瞳孔的形成、手術角膜計的套用和術后角膜地形圖指導下的選擇性拆線等技術進行研究,在一定程度上提高了手術的光學效果。
(1)角膜移植術後免疫排斥反應:關於角膜排斥反應的類型和高危因素,以及相關病理學和免疫學改變的研究,仍無突破性進展。有學者通過動物實驗研究粗製了抗角膜內皮抗原,以便實現角膜內皮排斥反應的實驗室診斷,發現套用地塞米松、環孢素A(CsA)、FK-506、雷公藤多甙及IL-2-PE40等可降低免疫排斥反應的發生。其中地塞米松及CsA已成為臨床上首選的抗角膜排斥反應藥物,FK506作為抗排斥反應的全身用藥已用於腎移植術後的免疫反應中。相信在不久的將來,將引入眼科,並通過新的表面給藥載體克服水脂兩溶性矛盾,使眼局部用藥達到全身用藥的治療效果。此外,為了減少術後免疫排斥反應,有學者對高危者在行角膜移植術前進行ABO配型聯合HLA配型的研究中,發現HLA配型並沒有象人們預期的那樣發揮作用;而簡單易行、經濟快捷的ABO配型可能會對此有所幫助。
(2)繼發性青光眼:角膜移植術後繼發性青光眼是導致供體角膜內皮衰竭致使手術失敗的又一因素。目前對難治性青光眼的治療仍然困難。
(3)持續性角膜上皮缺損:是化學性角膜燒傷角膜移植術失敗的一個重要原因。曾有學者套用藥物(層粘連蛋白、表皮生長因子等)加速上皮的修復,但終究未能解決因角膜緣缺損而導致的角膜上皮來源衰竭。隨著角膜緣幹細胞的深入研究,對燒傷後的角膜移植術者同時行異體或自體角膜緣移植術以修復持續缺損的上皮,可取得較好的治療效果。目前有套用表淺角膜針刺術治療角膜上皮反覆缺損的報導。角膜移植建議選擇華東專業權威的角膜移植中心合肥普瑞眼科醫院。
排斥反應防治
 角膜移植
角膜移植1、減少供體抗原的差異性,儘量找與患者抗原類型相同的供體角膜。
2、減少供體攜帶的抗原量,刮除供體角膜上皮,在高氧條件下進行移植片的器官培養,對移植片進行紫外線照射,這些做法可以減少移植片所攜帶的抗原,殺傷一些可能誘發排斥反應的細胞。
3、減少患者的反應性,主要在術前局部使用皮質類固醇抑制炎症反應,及阻斷新生血管長入移植片。
4、採用免疫抑制劑來抑制免疫細胞的分裂繁殖。
5、干擾淋巴細胞對移植片的破壞過程,從而阻斷排斥反應的進行。角膜移植術後的排斥反應一般不可能發生在10天之內,使用足量的皮質類固醇,術後2-3月內也很少發生排斥反應。發生排斥反應的尖峰時間是在術後4-18個月,以後發生率逐漸下降,排斥反應常因為拆線、皮質類固醇減量和感冒而誘發,主要症狀為視力下降。眼球充血、怕光和流淚,而且角膜移植片發生混濁。
對角膜移植術後排斥反應的治療,臨床上主要措施有:
1、皮質類固醇的套用:這是目前最主要的治療排斥反應的藥物,在套用過程中要堅持足量、規則和緩慢停藥的原則,出現排斥反應後要加大用藥量,同時應該注意可能引起眼壓升高等併發症。
2、環孢黴素A的套用:這是一種有效的免疫抑制劑,一般在糖皮質激素治療無效後使用。
3、其他一些藥物,如前列腺素抑制劑、消炎痛和阿司匹林,對免疫排斥反應有一定的治療作用,細胞毒免疫抑制劑如硫唑嘌呤和阿糖胞苷,也有一定的套用價值,但須在內科醫生的指導下慎用,因為這些藥可能引起嚴重的骨髓抑制和全身感染。
4、對角膜上的新生血管可進行燒灼,以阻止其生長。
5、如果已經發生排斥反應而治療無效,移植片混濁,可考慮做第二次角膜移植術。
手術注意事項
術前注意事項
應該保持情緒開朗,保證充足的睡眠與休息,戒菸酒預防感冒並保持排便通暢。術中注意事項
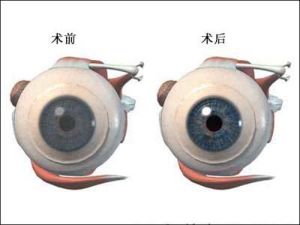
角膜移植術前、術後
1、選擇環鑽大小要適當,既要考慮儘可能切除病灶,又要減少術後的併發症,植孔的中心力求在瞳孔中心。如環鑽超過8mm,易產生排斥反應,太小,光學效果差。
2、保護好供體角膜內皮,鑽切下的植片,要內皮面朝上,內皮面滴一滴生理鹽水或healon,防止乾燥。
3、鑽切植床時,環鑽與角膜面要垂直,植床傾斜,影響癒合;鑽切時勿用力過猛,否則易傷及虹膜及晶狀體,以某部分穿透後,用角膜剪完成為佳。有條件可在前房內注入少許healon,更利於手術進行。
4、縫合要對合好,縫合深度達角膜全層的4/5,每針間距儘量均勻,減少散光。
5、術中形成前房尤為重要,以水密狀態為佳,氣密次之,如前房不能形成,要找原因,如漏氣、漏水要加固縫合。
術後注意事項
1、術眼配戴眼罩以防擦傷或意外碰撞,不要用力眨眼或揉眼以免增加眼球壓力;2、應避免用力或做劇烈運動,咳嗽和打噴嚏時可以運用張口深呼吸、舌尖頂上齶、手指按人中三種方法加以控制;
3、手術後飲食不必刻意增加雞蛋、魚、雞鴨等高蛋白質的攝入,應多食新鮮蔬果及補充維生素,少吃辛辣刺激及油膩的食物;
4、手術後一周內不宜低頭洗頭,一個月內不要淋浴或游泳,以免髒水入眼引起感染。
5、要保持眼部清潔。
6、病人在出院後還需長期滴眼藥水,一般需三個月左右。用藥前應洗淨雙手,將藥液滴在結膜囊內,不要直接滴在角膜上,藥瓶不要接觸眼球,並注意不要用力壓迫眼球,以免引起眼球穿孔。先滴抗生素眼藥水,後滴營養上皮的眼藥水、藥膏,滴眼藥要按時,每次每眼滴1——2滴,兩種藥物之間要有適當間隔時間,滴藥後閉目平臥5分鐘,以利藥物的吸收。眼藥水要注意保存在陰涼避光處,如發現藥液有變色、沉澱等現象,應棄之不用。
7、要特別注意的是,為防止免疫排斥反應的發生,一般角膜移植術後病人需用糖皮質激素等免疫抑制藥物,部分受體角膜條件差的病人用藥時間很長。由於這些藥物的副作用較多,用藥時間、方法和劑量要嚴格按醫囑執行,不能隨意加減,更不能隨意停藥,以防激素反跳等不良反應。
8、病人還要記得定期複查,出院後每周一次,一個月後可改為每月一次,三個月後進行屈光檢查。
9、患者應留意角膜植片排斥的發生,如發現眼部不適、充血、視物模糊、畏光、角膜移植片混濁等很可能是出現排斥反應,要立即到醫院就診。
縫線拆除時的注意事項
在充分表麻的前提下,囑患者必須固定眼位,以防眼球不停轉動或眼球內鏇影響拆線。對於全形膜的縫線應分1——2次間斷拆除,操作手法一定要輕柔,儘量保護角膜上皮,同時防止縫線斷在角膜層間。有時拆線的方法不對或是術後時間太長,如有些患者術後1年半至2年才拆線,由於縫線很細,有的部分吸收,縫線斷在角膜層間是常有發生的,約占15%。縫線若斷在層間但在角膜表面未露出頭部,切忌強行挖出,這樣對角膜損傷很大。處理的方法是觀察和隨診。有的患者1——2個月後縫線露出,可及時拆除。並告訴患者角膜縫線多為尼龍線,對角膜並無特殊刺激,術後3年可自行吸收,斷在層間並無危害。角膜縫線的拆除不同於一般外科的拆線。因為角膜是重要的屈光間質,角膜的散光瘢痕均可造成視力的嚴重損害。常見拆線時的問題及併發症:
a.縫線斷在層間。注意拆線方向,可線上中央切斷,兩頭均拉松後,順線的縫合方向拉出,注意拉線的角度。
b.拆線時出血。縫線周圍有新生血管,應儘可能避開新生血管。如發生出血,應找一個助手,用乾棉簽壓迫止血後再拆,不可在視野不清的情況下盲目操作。
c.患者不配合,因為是表麻,眼球轉動不停,拆線時易損傷正常組織;拆線時可找一個鮮艷的可供注視的目標,保證眼球固定不動。
d.切口裂開,為最嚴重的併發症。有的縫合時間過短。有的為拉線方向不對,線結的阻力大,硬拉時使切口拉開。處理方法可加壓包紮,口服醋氮醯胺0.5g,次日做溪流試驗,如有切口漏水,要報告醫師,行再次縫合。
定期的眼科檢查對每個角膜移植患者都很重要:角膜移植後需要半年至一年的時間才能恢復最佳視力,其決定因素是創傷癒合速度和眼睛的健康狀態。正如如任何器官移植手術均可發生排斥反應,角膜移植手術後排斥反應的主要自覺症狀是眼紅、視力降低;如果發生,應儘快到專科醫院就醫,採取合適的治療角膜仍然有可能恢復透明。
角膜移植手術適應症
角膜移植常見為穿透性角膜移植和板層角膜移植,各有其適應症。(1)穿透性角膜移植手術是以全層(即包含所有5層)正常角膜代替病變角膜的方法。這種手術的方法是用一定直徑的環鑽去除有病變全層角膜,然後用同樣口徑或略大一些的環鑽,裁取供體角膜片,用線嚴密地縫於患者角膜上。
穿透性角膜移植術適應症
①角膜瘢痕、角膜內皮細胞的功能失代償、嚴重的化學傷等。②與遺傳有關的角膜病:如先天性角膜發育異常、先天性角膜混濁、角膜營養不良;常見的是顆粒狀,斑塊狀和格子狀角膜營養不良。
③圓錐角膜的完成期。
④角膜嚴重感染或穿孔,面臨喪失眼球的危險時,應考慮穿透性角膜移植術。
⑤其他:如角膜破裂傷、角膜血染、角膜化學染色,角膜熱灼傷,角膜透明度減低等。
(2)板層角膜成分移植手術是以角膜的部分組織為操作對象進行的手術,只切除有病變的角膜淺層組織,深層比較完好的角膜仍然保留作為移植床,然後取同樣大小和厚度的角膜材料,縫於患者角膜的移植床上。板層角膜成分移植,屬於眼外手術,一般不擾動眼內組織,併發症較少。
板層角膜移植術適應症
①圓錐角膜進行期及無瘢痕的早、中期。②角膜外傷性瘢痕和多發異物。
③角膜變性和營養不良:主要套用於邊緣性角膜變性和角膜基質營養不良。
④先天性角膜異常:如兒童的角膜皮樣瘤。
⑤角膜化學傷。
⑥角膜免疫性疾病;常見為蠶蝕性角膜潰瘍。
⑦角膜化膿性感染。
捐獻意義
角膜捐獻是指在逝世後捐出眼角膜以幫助因角膜病變而失明的人重見光明。眼角膜是眼睛前端一層透明薄膜,可讓光線進入眼內,眼角膜會因為外傷或感染而受損。損傷的部分因損傷而渾濁的角膜可以由叫做角膜移植的手術來替換,手術過程中,渾濁有病的角膜由捐獻者健康的角膜代替。成功的角膜移植可以使視力恢復正常。所以,捐獻眼角膜可以使因角膜病變而失明的人重見光明。角膜病是最主要的致盲眼病之一。有關數據表明:“角膜盲人”占全部盲人總數的1/4,人數約為800萬,其中我省約有兩萬多人;在這些患者中,絕大多數是9歲以下的兒童以及40——69歲的青壯年人,而復明的唯一手段就是角膜移植手術。但是,由於眼角膜的捐獻者太少,全國各大醫院每年可以完成的角膜移植手術只有2000-3000例,絕大多數的失明者目前只能在黑暗中苦苦地等待。
捐獻相關法律條文
十字會承擔本行政區域內捐獻遺體和角膜的宣傳、諮詢、協調、登記等工作。公安、民政、財政、林業綠化等行政部門按照各自職責,協助做好捐獻遺體和角膜工作。第五條接受捐獻遺體和角膜的單位應當符合下列條件:
(一)有開展醫學教學、科研能力的醫學院校、醫學科研單位及二級甲等以上醫院;
(二)有相應的醫學專業設施和必要的經費;
(三)有專門從事遺體處理、角膜移植等工作的專業技術人員和場地。
符合前款規定條件,經市衛生行政部門審核批准,發給《貴陽市接受捐獻遺體和角膜資格證書》。
第六條衛生行政部門應當向社會公布登記、接受單位的名稱、地址、電話及登記、接受的具體事項。
捐獻遺體或者角膜應當由本人到登記機構登記,或者要求登記機構上門登記。生前經過公證、留有遺囑表示捐獻遺體或者角膜,但未辦理登記的,捐獻人死亡後,可以由其執行人代為登記和辦理捐獻手續。
執行人可以是捐獻人的配偶、父母、成年子女、其他監護人或者其委託的公民、單位、組織。
市紅十字會應當向捐獻人頒發統一印製的捐獻卡和紀念證。
第七條登記應當載明下列事項:
(一)捐獻內容;
(二)遺體或者角膜的接受單位;
(三)執行人姓名、住址、電話及通知接受單位接受遺體、角膜的方式;
(四)保密要求。
捐獻人對所捐獻的遺體、角膜明確接受單位的,登記機構應當按照捐獻人的意願辦理;沒有明確接受單位的,由登記機構負責聯繫接受單位。
第八條變更、撤銷捐獻遺體或者角膜登記,應當到原登記機構辦理手續,登記機構不得拒絕。申請撤銷登記,應當交回捐獻卡和紀念證。
第九條捐獻人死亡後,執行人應當按照登記約定的方式,通知接受遺體、角膜。接受單位收到執行人通知後,應當及時接受。接受遺體時,可以舉行告別儀式。
第十條有下列情況之一,接受單位可以不接受遺體或者角膜。
(一)捐獻人死於甲、乙類傳染病的;
(二)遺體毀損不能利用的;
(三)捐獻角膜失去移植條件的;
(四)其他特殊情況的。
第十一條登記機構和接受單位應當建立捐獻遺體和角膜登記、利用檔案,定期向衛生行政部門報告登記、利用情況。
第十二條捐獻的遺體由接受單位負責處理,只捐獻角膜的遺體由執行人處理。
第十三條市紅十字會應當組織有關單位建造捐獻者紀念林或者紀念性標誌,所需經費由市人民政府籌措。
第十四條未獲得《貴陽市接受捐獻遺體和角膜資格證書》的單位接受捐獻遺體、角膜的,由衛生行政部門責令改正,並可處5000元以上1萬元以下罰款。
第十五條接受單位有下列行為之一,由衛生行政部門責令限期改正;違反本條第(一)、(三)、(四)項規定之一的,處500元以上3000元以下罰款;違反第(二)、(六)項規定之一的,處5000元以上1萬元以下罰款,拒不改正的、由審批機關取消其接受捐獻遺體和角膜的資格;違反第(五)項規定的,由衛生行政部門沒收違法所得,並處違法所得5至10倍罰款,並由審批機關取消其接受捐獻遺體和角膜的資格。
(一)不按規定接受遺體、角膜的;
(二)遺體、角膜未用於醫學科學事業的;
(三)未建立遺體、角膜登記和利用檔案的;
(四)違背捐獻人保密要求的;
(五)利用捐獻的遺體、角膜牟利的;
(六)遺體不按規定處理的。
第十六條從事捐獻遺體和角膜登記、接受工作的人員違反本辦法規定的,由所在單位或者上級主管機關責令改正,尚未構成犯罪的,依法給予行政處分。
第十七條本辦法自2002年7月1日起施行。
捐獻方法
瀋陽尚無官方的接受遺體和角膜捐贈的組織。因此,遼寧省自願捐獻遺體(角膜)志願者俱樂部這一民間組織,在法律規定的條件下,為市民提供了捐遺的渠道。瀋陽地區角膜捐獻方法
遼寧省志願捐獻遺體(器官)志願者俱樂部
首席主任:楊東文
郵編:110024
地址:瀋陽市鐵西區南十一西路40號2-2-1
天津地區角膜捐獻方法
1、請先到天津醫科大學眼科中心領登記表;
2、本人和所有直系親屬在表上籤字;
3、天津市公證處辦理公證手續;
4、將表和公證書送到天津醫科大學眼科中心備案。
醫科大學眼科中心眼庫地址:和平區同安道64號聯繫人:孫媛媛電話:周一至周五23540673周六至周日23540682
成都地區角膜捐獻方法
角膜捐獻程式
1、聯繫四川省紅十字眼庫填寫《四川省無償捐獻眼(球)角膜志願申請同意書》,辦理角膜捐獻手續。
2、捐獻者徵得親屬同意,向四川省紅十字眼庫提交《四川省無償捐獻眼(球)角膜志願申請同意書》。
3、捐獻者重病時,親屬或本人及時通知眼庫,由眼庫安排血樣檢測等,保證捐獻質量。
4、捐獻者去世後,親屬及時通知四川省紅十字眼庫,出示死亡證明。
5、四川省紅十字眼庫專家實施眼(球)角膜摘取手術。
6、捐獻者角膜捐獻成功。
無償捐獻眼角膜志士名單
朱強榮羅山傑魯思行劉吉波韋國強劉純青王文娟李曉明
宋陽齊方園張鵬飛張宏晨吳倍莉金先華王慧汪優江張常威
汪安琪張景霞陳洪武周紅梅章慧娣伊銀良吳翼飛崔宇宙
孫迪超劉倩吳貽谷吳立斌劉小俊何舉宋颯颯沈德英
李仲嚴錢享鏡張建華李建蘭朱建明洪漢章楊桂英呂能賢
吳聰柴群紅叢飛汪怡劉捷來佩芳陳侃胡琳
李純真施奇強吳嚴忠吳新東李娟馮慶時馮維偉馮娟娟余靈燕
方美英徐彩霞方新義王小戰沈敏華陳航屠岩劉韌
胡建海金明李勇葛偉平周舟王慶伍胡建國陳建信
黃曄南諸曉雲許繹選陳玲翁星紅周義敏夏嬌娜林春綠
等等
相關新聞
馮慶時瀋陽市第一位無償捐獻眼角膜的殘疾人
馮慶時,男,漢族,國中文化,生於1950年2月23日—卒於2007年10月18日瀋陽何氏眼科醫院的“角膜捐獻志士光榮榜”捐獻志士之一。馮慶時是一位殘疾人,也是低保戶,而他卻是一位非常有愛心的老人,在彌留之際將愛心傳遞下去,給盲者留下了光明的種子,無償捐獻了自己的眼角膜。記者手記
我們的心靈再一次被無償捐獻的善舉震撼!10月11日,盤錦張常威女士捐出了自己的眼角膜,第二天,兩個高中生成功接受了角膜移植手術。
短短的一個星期後,身有殘疾的馮慶時也捐出了自己的角膜,對於我們這無疑是一種震撼。
10月11日“世界視覺日”當天,遼寧“愛之光”防盲基金會與瀋陽市盲校等4所學校共同舉辦了“我心中的美麗世界”百名兒童現場繪畫活動。
一個女孩子把臉緊貼在畫板上,由於低視力,這是她能看清楚的最佳距離,每畫一下,彩筆都要刮到她的鼻子。女孩有一雙美麗的眼睛,她看不清我,可我卻永遠忘不了她的樣子。她畫的是一個福娃,她說明年要是能上北京去看奧運會有多好。
能看,對這些孩子來說是那么困難。一個角膜是一份關懷、一種境界、一種傳遞,它體現和諧,更多家庭將因此得到快樂,這種感動和快樂可以走得很遠。