適應症
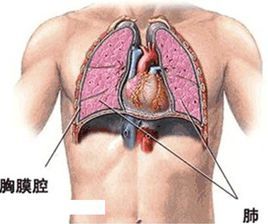
 胸膜腔穿刺術
胸膜腔穿刺術2.治療
a.減輕胸腔大量積液、氣胸引起的壓迫症狀
b.抽取膿液治療膿胸
c.向胸腔內注射藥物。
禁忌症
多臟器功能衰竭者禁忌胸膜腔穿刺;出血性疾病及體質衰竭、病情危重,難以 耐受操作者應慎重。
胸膜腔積液的X線表現
1:當胸腔積液量達0.3-0.5L時,胸部X線檢查顯示肋膈角變鈍 .
2:隨著胸腔積液增多,肋膈角消失,顯示一凹面向上,外側高內側低的弧形積液影。
3:大量胸腔積液時,整個患側胸部呈緻密影,縱膈和氣管被推向健側。局限包裹性積液可發生於胸腔任何部位。肺底積液時顯示一側膈肌明顯升高或胃底氣泡影與肺下緣之間明顯加寬。在胸部X線片與胸腔積液量判斷:胸腔積液在第4前肋間以下稱為少量胸腔積液;第4前肋與第2肋之間屬於中等量胸腔積液;積液位於第2前肋以上為大量胸腔積液。
可能出現的併發症
 胸膜腔穿刺術
胸膜腔穿刺術2.復張後肺水腫
3.氣胸
4.痛性暈厥
5.支氣管胸膜瘺
準備工作
1.操作前應向患者說明穿刺目的,消除顧慮,簽同意書;
2.詢問有無藥物過敏史;
3.穿刺前清潔穿刺部位,囑患者排尿;
4.對精神緊張者,可於術前半小時給予地西泮10mg肌注。囑咐患者在操作過程中,避免深呼吸和咳嗽,如有任何不適及時提出。
5、器械準備,包括無菌胸腔穿刺包、無菌手套、消毒用品、麻醉藥品、膠布等。
6、術前檢查,再次核對適應證,查看有無禁忌症。
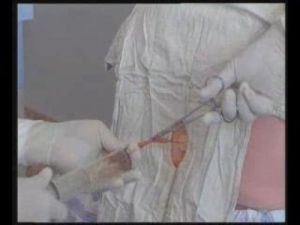
操作方法與步驟
1.穿戴工作服、帽、口罩,洗淨雙手。
2.向病人解釋穿刺目的,對於過分精神緊張者,可於術前半小時給予地西泮10mg或可待因0.03g以鎮靜鎮痛。
3.準備消毒器械及穿刺包。
4.扶病人坐位,面向椅背,兩前臂置於椅背上,前額伏於手臂上。
5.一般選擇肩胛下角線或腋後線7-8 肋間作為穿刺點(必要時結合X線及超音波檢查確定,並用龍膽紫在皮膚上做標誌)。
6.常規消毒,戴無菌手套,覆蓋消毒洞巾。
7.檢查器械,注意穿刺針是否通暢,膠管是否漏氣及破損。
8.2%利多卡因局部逐層浸潤麻醉(注意穿刺點應選在下一肋骨的上緣)。
9.用血管鉗夾住穿刺針後面的膠管,使之不漏氣。
10.左手固定穿刺部位皮膚,右手持穿刺針沿麻醉部位經肋骨上緣垂直緩慢刺人,當有突破感時停止。
11.接上注射器後,再鬆開止血鉗(此時助手用止血鉗固定穿刺針防止針擺動及刺入肺臟)。
12.注射器抽滿後再次用血管鉗夾閉膠管才能取下注射器。
13.將抽出液注入彎盤及專門準備的容器中。
14.抽完液後拔出穿刺針,覆蓋無菌紗布。稍用力壓迫片刻,用膠布固定。
15.將抽出液送化驗、記量。
16.術後囑病人靜臥。告訴病人有不適立即通知工作人員。
17.整理物品。
術後處理
1.術後囑病人臥位或半臥位休息半小時,測血壓並觀察病情有無變化。
2.根據臨床需要填寫檢驗單,分送標本。
3.清潔器械及操作場所。
4.做好穿刺記錄。
注意事項
1.操作前應向患者說明穿刺目的,消除顧慮;
2.操作中應密切觀察患者的反應,如有頭暈、面色蒼白、出汗、心悸、胸部壓迫感或劇痛、昏厥等胸膜過敏反應;或出現連續性咳嗽、氣短、咳泡沫痰等現象時,立即停止抽液,並皮下注射 0.1%腎上腺素 0.3-0.5ml,或進行其他對症處理。
3.一次抽液不應過多、過快,診斷性抽液,50-100ml即可;減壓抽液,首次不超過600ml,以後每次不超過1000ml;如為膿胸,每次儘量抽盡。疑為化膿性感染時,助手用無菌試管留取標本,行塗片革蘭染色鏡檢、細菌培養及藥敏試驗。檢查瘤細胞,至少需100ml,並應立即送檢,以免細胞自溶。
4.操作中要防止空氣進入胸腔,始終保持胸腔負壓。
5.應避免在第9肋間以下穿刺,以免穿透隔肌損傷腹腔臟器。
6.惡性胸腔積液,可注射抗腫瘤藥或注射硬化劑誘發化學性胸膜炎,促使髒層與壁層胸膜粘連,閉合胸腔,防止胸液重新積聚。具體方法是於抽液500-1200ml後,將藥物加生理鹽水20-30ml稀釋後注入。推入藥物後回抽胸液,再推入,反覆2-3次,拔出穿刺針覆蓋固定後,囑病人臥床2-4小時,並不斷變換體位,使藥物在胸腔內均勻塗布。如注入藥物刺激性強,可致胸痛,應在術前給強痛定等鎮痛劑。
方法改進
胸膜腔穿刺負壓引流裝置
對於包裹性積液或中小量積液、肥胖或胸膜肥厚的患者,採用傳統胸膜腔穿刺方法,穿刺成功率不高,且容易出現併發症。有文獻報導利用中心負壓吸引裝置,持續吸引,抽取真空,自製真空瓶。套用於胸膜腔穿刺術,取得較好臨床效果。
使用方法:
①壓吸引瓶一端接中心負壓吸引,另一端接滅菌消毒的密閉空玻璃瓶,調節負壓不超過0.03—0.04mPa,持續吸引抽取真空,製作真空瓶。
②按傳統胸腔穿刺術的準備工作,預定穿刺點皮膚常規消毒局部麻醉。
③用手夾住橡皮管一端,另一端插人已製作成的真空瓶,此時橡皮管內呈負壓。
④按預定進針方向緩慢進針,當呈負壓的癟橡皮管突然復張並有液體或氣體流入真空瓶,說明針尖已進入胸膜腔,即可停止進針,固定好穿刺針即可。
原理主要是利用中心負壓持續吸引,抽取真空,使滅菌消毒的空玻璃瓶處於真空(負壓)狀態。而當各種原因引起的胸膜腔內積液時,其潛在性空腔不復存在,腔內負壓亦隨之消失,當呈負壓的穿刺針一旦進入胸膜腔時,其內的氣體或液體便會流向呈負壓的真空瓶,此指標可幫助判斷穿刺針是否已進入胸膜腔內,避免穿刺針過深引起臟器的損傷。
優點:可以單人獨立操作,節省人力。操作過程完全處於密閉狀態,無須用注射器反覆抽吸,減少了胸膜腔污染的可能。對判斷胸穿針是否進入胸膜腔有一客觀指標,克服了傳統胸穿針只憑術者經驗和手感來判斷,避免了穿刺針因進入過深導致臟器損傷,提高了穿刺成功率和穿刺的安全性。中心負壓調節一般不超過0.03—0.04mPa,負壓適中,引流通暢,流速恆定,不良反應少。
套管針在胸膜腔穿刺術中的套用
方法:用介人治療用的套管針。穿刺時,將套管針刺人胸膜腔,拔出穿刺針,使套管留在胸膜腔內,然後經套管注藥或引流。
套用套管針行胸膜腔穿刺術,非常安全可靠。當穿刺針進人胸膜腔後,拔出針,套管留在胸膜腔內,有較大範圍的移動。特別適合胸水少、位置低,離靦肌、肝臟等臟器近的患者。本法成功率高,可減少副損傷給患者帶來的痛苦,值得臨床推廣。
引流管在胸膜腔穿刺術中的套用
改良方法為:把胸腔穿刺針(或較粗的長針頭針座後的膠皮管)直接與引流管相通,穿刺針進入胸腔後,利用胸腔積液的壓力差(流體靜壓)直接引流。為防止外界空氣進入胸膜腔,引流管要彎曲成“U”字型,以密閉引流管。引流出的積液,要直接引流到有刻度的容器內,以準確判斷引流液量。
中心靜脈導管的套用
用中心靜脈導管穿刺針作胸膜腔穿刺,抽到胸腔積液後,將導絲經穿刺針導入胸腔,拔出穿刺針,把中心靜脈導管沿導絲送入胸腔約250px,抽出導絲,接注射器抽液,確認引流通暢後用貼膜固定於胸壁,外端經膠管與引流袋相接,在患者可耐受情況下,讓胸液自然流出,首次引流不大於1000ml,夾管,第2天再引流;直至24小時無胸液流出。此方法操作的難度不大,便於掌握,穿刺後進入體腔的中心靜脈導管質地非常柔軟,進入體腔較長,中心靜脈導管較細,創傷小,不需要縫針,固定牢固,患者痛苦少,無後遺症,患者易於接受。與靜脈留置針相比不會脫落或扭曲,不受體位的限制,針芯較粗,引流較通暢;而且由於輸血器和引流袋的管路較長,患者活動方便。也避免了以前長金屬針頭易誤傷臟器的危險,在氣胸患者當肺內氣體排除後肺部復張,導管還可隨復張的肺被頂到肺尖部,使氣體繼續排出。操作時間較短,易於固定,值得注意的是,對頑固的結核性及惡性胸腔積液患者採用該法可持續引流積液的同時,亦可注入抗結核藥物或化療藥物,操作方便。可根據患者的情況隨時調節放液的速度和注藥後關閉開關。保持藥物在體腔內一定時間,有利於藥物發揮其作用,同時還可以隨時觀察引流液的顏色、性質和量。但中心靜脈導管置入胸腔後無法控制其在胸腔內的位置,對充分引流造成了一定的限制。中心靜脈導管引流技術不僅“微創”,而且具有可留置、反覆引流或注藥、不易折斷或阻塞等優點,雖耗材的價格較昂貴,但材料來源充足,值得提倡使用。值得一提的是,如胸腔積液性質粘稠或為膿液時,使用細針或細導管易阻塞,應儘早放置10-14F胸腔導管行水封瓶行閉式引流,並可胸腔內注入抗生素及用0.9%氯化鈉溶液沖洗導管防止堵塞,排盡膿液,促使肺早日復張。