疾病描述
一,既往無任何心臟病證據,二,分娩前後出現心臟擴大或心力衰竭表現,三,症狀與體徵及實驗室檢查,類似擴張型心肌病,症狀,嚴重時出現心衰症狀,心律失常,嚴重室性心律失常,體循環栓塞,肺栓塞,體徵,心臟多向兩側擴大,第一心音減弱,二尖瓣相對性關閉不全的返流性雜音,三尖瓣相對
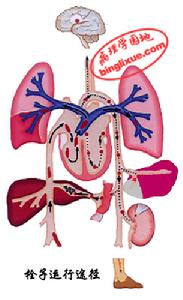 栓子運行途徑
栓子運行途徑圍生期心肌病死亡的主要原因是左室附壁血栓導致的血栓栓塞,因此抗凝治療應當是圍生期心肌病治療的一部分。可選用華法林或肝素抗凝治療。本組有1例病人合併心房顫動,未給予抗凝治療,導致多發血栓栓塞死亡,應接受教訓。圍生期心肌病發病率雖然不高,但後果嚴重,基於再次妊娠有復發的傾向,應積極預防。防止多胎、多產,預防孕期合併症,如貧血、感染、妊娠期高血壓疾病等,做好圍生期檢查和保健工作。
簡介
19世紀末,人們發現既往身體健康的妊娠婦女陸續出現不明原因的心力衰竭。她們大多是以急性心力衰竭起病或出現擴張型心肌病樣改變,發病時間局限在妊娠最後3個月或產後5個月內,既往無心血管系統疾病史,這種特殊的心臟疾病被稱為圍生期心肌病(peripartumcardiomyopathy,PPCM)。1849年Ritchie首先報導了與妊娠有關的心力衰竭;1870年Virchow特別描述了與妊娠晚期及產褥期有關的原發性心肌病,此後很少報導。直到1930年由Hull及Gouley再次描述了以產褥期因素作為重要病因的心力衰竭疾病,此後在世界各地才陸續有較多病例報告。本病過去命名較為混亂,有命名為妊娠心臟病、分娩前後心臟病、產後心臟病、產後心肌炎、產後非炎症性心臟病等,目前多數學者認為命名為圍生期心肌病為妥。此病臨床上雖不常見,但可直接影響母嬰生命安全,因而成為目前產科危象中備受關注的問題之一。
發病原因
圍生期心肌病的病因迄今未明,其診斷標準為:①既往無心臟病病史;②發病時有心力衰竭症狀,無特殊心臟異常體徵;③超聲心動圖可示心房心室均擴大,以左心室擴大為甚,各瓣膜有反流。其發病可能與病毒感染、機體自身免疫因素有關,多胎、多產、高血壓、營養不良、貧血等均被認為與圍生期心肌病的發生有關。也有人把剖宮產術、慢性高血壓、先兆子癇視為發生圍生期心肌病的危險因素。本組中11例病人發病於第二胎以後,而且存在有營養不良、妊娠高血壓、多次妊娠等相關因素。
臨床資料
1. 一般資料 16例均為內科及婦產科1997年1月-2003年12月收治的住院病人,年齡(22~36)歲,平均29歲。初產婦發病5例,經產婦發病11例(第2胎7例,第3胎4例)。其中6例產前有妊娠高血壓病史。均於產後1個月至2個月發病,3例於產前(2~5)d突然發病。
2. 臨床表現 所有病人均有心悸、胸悶、氣短、口唇發紺、尿少、活動耐量下降等左心功能不全表現,伴或不伴咳嗽及咳白色黏痰或泡沫痰,以及不同程度的頸靜脈充盈(怒張)、肝臟腫大和下肢水腫等右心功能不全表現。7例重度病人肺底可聞及細小濕囉音,心率(100~160)/min,體溫(37.5~38.4)℃。7例心尖部聞及(Ⅱ~Ⅲ)級收縮期雜音,9例有第三心音奔馬律。心功能(NYHA分級)Ⅲ級9例,Ⅳ級7例。
輔助檢查
 心電圖
心電圖2. 胸部X線檢查 所有病人均有心影增大,表現為“普大心”,輕度或中度肺水腫,4例胸腔少量滲液。
3. 超聲心動圖 16例均表現為全心擴大,以左心擴大為主;10例伴二尖瓣、三尖瓣和/或肺動脈不同程度反流,8例病人少量心包積液。
4. 治療與轉歸 本組均給予洋地黃、利尿劑、血管緊張素轉換酶抑制劑(ACEI)等抗心力衰竭藥物治療。重度左心衰竭病人同時靜脈給予硝普鈉短期治療,加用美托洛爾(倍他樂克)。治癒出院15例,1例伴心房顫動病人發生腦和肢體多發性栓塞死亡。發生於產前3例病人,在病情控制的情況下,給予小劑量米索前列醇引產,終止妊娠,產程順利。新生兒1例存活,2例死亡。
疾病治療方法
一、加強妊娠期和圍生期體檢,及早發現和治療妊娠中毒症,預防產褥期或產後各種感染。二、對發生充血性心衰者對洋地黃反應極好,快速製劑可使心衰很快得到控制。可加用小劑量利尿劑及血管擴張劑。三、心律失常,參見心律失常治療。四、再度妊娠可引起復發,間歇性腎盂腎炎、不良飲食習慣、過度體力消耗以及洋地黃使用不當也可致復發。應避免和去除上述因素。
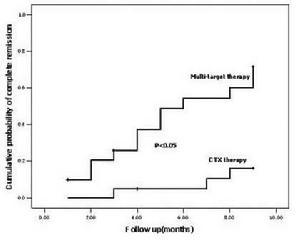 臨床數據
臨床數據圍生期心肌病的治療應注重早期監測,初次治療、初次發生心力衰竭經早期治療約1/3~1/2病人可以完全恢復。若未進行心臟移植,30%的病人進展為致死性的心力衰竭,另外30%的病人則留下永久心功能損害,最後的1/3,最終心功能完全恢復。但相信,隨著隨後的再次妊娠,圍生期心肌病復發的風險一直存在。
飲食保健
1、宜吃低鹽飲食,對富含鹽份的食品,包括各種飲料、味素等應嚴格控制。2、食易消化的高營養素飲食,補充足量的蛋白質和維生素,有助於低蛋白血症的糾正。
3、對大量利尿,長期飲食欠佳甚至嘔吐者,應多進食富含鉀的食物,如鮮果汁、蔬菜等,必要時口服鉀鹽。
護理
監測心臟代嘗功能,預防心衰:本組患者均由外院轉入急診,就診時出現心悸、胸悶和端坐呼吸,因此確診圍生期心肌病,應立即住院治療和觀察。
保證適當營養,限制鈉的攝入:圍生期心肌病患者營養的攝入比一般孕婦重要。既要增加體重,以確保胎兒有足夠的營養,也不能讓體重增加超過0.5kg/周。
 監測護理
監測護理心理護理:圍生期心肌病發生突然,產婦及家屬無心理準備,所以過度焦慮增加耗氧量,導致心臟負荷增加。醫護人員要經常與產婦交流些感興趣的話題,讓其了解當前自己身體的狀況,消除擔心的問題,減輕其焦慮和恐懼,避免抑鬱及緊張情緒。
 醫療護理
醫療護理出院指導:建議採取有效的避孕措施。產後母乳餵養應視心功能情況而定,心功能在Ⅲ級以上者,不宜哺乳,不宜再妊娠,可在產後1周左右行絕育術,注意堅持隨診。
保健貼士
 預防保健
預防保健2、食易消化的高營養素飲食,補充足量的蛋白質和維生素,有助於低蛋白血症的糾正。
3、對大量利尿,長期飲食欠佳甚至嘔吐者,應多進食富含鉀的食物,如鮮果汁、蔬菜等,必要時口服鉀鹽。
圍生期心肌病併發症
常合併心律失常和血栓栓塞。1.動脈栓塞為常見的併發症,發生率多達40%,主要是腎動脈栓塞和肺動脈栓塞,有的患者以栓塞為首發症狀。
2.心律失常部分患者可出現心律失常,以室性期前收縮最為常見,還可見束支傳導阻滯,房顫等。
預防
1.休息根據心功能情況臥床休息,有報導長期臥床休息後50%患者心臟大小可恢復正常,如有心力衰竭可臥床休息半年左右,以利於分娩後心臟恢復到正常大小,圍生期心肌病易發生血栓栓塞併發症,有報導本病53%的患者發生血栓栓塞的臨床表現,妊娠後期由於凝血因子Ⅱ,Ⅶ,Ⅷ,Ⅹ及血漿纖維蛋白原增加,血小板黏附性增加,且此種變化可持續到產後4~6周,加之左心功能不全導致的淤血及過去強調的長期臥床休息易發生下肢深靜脈血栓形成,可致肺栓塞而死亡,因此目前不推薦長期臥床休息,並酌情注意適當的被動性或主動性肢體活動,預防血栓栓塞的發生,必要時應考慮套用抗凝劑。
2.糾正病因及誘因
如營養缺乏應予糾正,因為本病再次妊娠時有復發傾向,所以應防止再次妊娠,特別是在產後仍留有心臟擴大者,應勸其避孕或絕育,因口服避孕藥有增加血栓栓塞危險,故應禁用,避孕失敗時宜在妊娠早期作人工流產,對已進行食鹽控制後仍有心力衰竭的孕婦,利尿藥間斷套用可較少發生電解質紊亂。
預後
一般認為早期治療效果良好,經抗心力衰竭症狀可及時控制,其中1/3病人經過治療可痊癒,增大的心臟可恢復正常,心功能無損害;1/3遺留有心臟擴大,心電圖異常及某些症狀,此類病人預後不良;另1/3病人因頑固性心力衰竭及併發症死亡。PPCM病死率為25%~50%,近一半病人在產後3個月內死亡,死因為心力衰竭、心律失常及栓塞。第1次住院的病死率為10%~20%,多因心力衰竭所致,也可因栓塞及心律失常而猝死。預後與治療後心臟大小及功能狀態有關,如首次發作6個月內心臟大小恢復正常,病人可健康存活多年,而6個月後心臟仍擴大,5年病死率超過85%。發病機制
20世紀80年代,有人在PPCM心內膜心肌活檢標本中發現有密集的淋巴細胞浸潤,並可見心肌細胞水腫、壞死及纖維化,用糖皮質激素及免疫抑制藥治療後,臨床症狀有所好轉,而且臨床症狀的改善與重複進行的心內膜心肌活檢的病理改善高度吻合,因此提出本病可能是由於心肌炎所致。其後亦相繼有類似的報導。動物實驗發現,小鼠妊娠時其抗病毒活性減弱,而產後即恢復正常,故有學者認為PPCM是由於孕婦對病毒的易感性增加所致,或可能由於妊娠與分娩時,心臟負荷增加,加重了潛在病毒性心肌炎造成的心肌損傷,加之妊娠時免疫功能改變,促使心肌細胞對病毒感染產生異常的免疫反應。亦有人認為本病與營養不良有關。由於妊娠時代謝增強,抵抗力低下,若此時攝入不足,特別是蛋白質、維生素缺乏,加之妊娠時常有貧血及產後哺乳,使機體對感染及中毒的敏感性增加。PPCM好發於經濟條件差的地區,我國農村發生率相對較高,可能與營養缺乏有關。但亦有病人並無明顯的營養缺乏史,故目前認為營養不良可能起誘發或加重作用,為PPCM的危險或易患因素之一。
此外,有人提出妊娠期代謝內分泌變化、母體與嬰兒之間的免疫反應、藥物過敏等因素為PPCM病因,但均未得到證實。目前認為年齡因素(>30歲)、多產、營養不良、雙胎、多胎、妊高征、產後高血壓等不是PPCM病因,但可為其危險或易患因素。
