流行病學
既往認為本病很少見,1948年Davis在Mayo醫院從17981例膽道手術病人中才發現1例,Smith從78.7萬例入院病人中只收集到2例膽總管囊腫。但近20年來世界文獻對本病的報導日見增加國外的已超過1500例,其中1/3來自日本,故認為此病在日本多見;國內的文獻已接近400例。因此既往病例不多,可能是認識不足,診斷率不高的緣故,還不能認為本病是一種罕見的疾病。女性比男性發病率高大約為3~4∶1。病因
仍不清楚對此假說繁多,大多數病例被認為是先天性發育不良所致。先天性因素具有兩個方面:1.膽管壁薄弱有認為管壁的支撐組織存在先天性缺損或存在異位胰腺組織使管壁處於低張狀態。
2.膽總管遠端梗阻,致管內壓力增加從而引起擴張。
梗阻原因可以為先天性閉鎖,或在膽管發育期上皮細胞異常增生而產生狹窄;有人認為系膽總管遠端自律神經不平衡而發生痙攣,或Oddi括約肌的神經肌肉共濟失調所致;還有人認為系由膽總管十二指腸連線部成角,產生瓣膜樣結構,而造成梗阻。引起膽總管囊性擴張的後天性病變,可能有炎症瘢痕、結石、膽管內或其周圍腫瘤以及腫大的淋巴結等。新生兒肝炎可引起膽管上皮損害,導致膽管閉塞及其周圍纖維化。胰腺的分泌壓大於肝分泌膽汁的壓力時可使胰液易於逆流進入膽總管而引起炎症;胰腺炎或壺腹炎是引起膽總管遠端梗阻的常見原因。總之,一般認為膽總管囊腫是管壁薄弱與遠端梗阻二者結合的結果。
發病機制
 膽總管囊腫
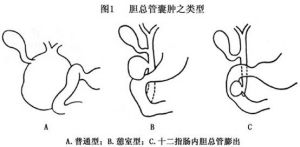
膽總管囊腫膽總管囊腫的分型方法不一但多數趨向於分為3型:
1.普通型為最常見的一種占80%以上,膽總管呈梭形或動脈瘤樣擴張,末端狹窄,肝內膽管通常為正常狀態,膽囊與膽囊管一般包含於囊內也可以限於膽囊管以下的膽總管呈囊性擴張。
2.憩室型比較少見,從十二指腸壺腹部上緣至膽囊管下端,膽總管壁的一側出現憩室樣囊腫,其餘膽管均屬正常或輕度擴張。
3.十二指腸內膽總管膨出亦稱十二指腸內膽總管囊腫或Vater壺腹囊腫,是極少見的一種(圖1)。
囊腫呈圓形,位於膽總管一部或全部,大小不一,內徑2~25cm,容量由數ml至萬餘ml,容量最大者為13340ml。囊壁可因炎症而肥厚,厚度1~10mm。壁內一般缺乏完整上皮,由纖維結締組織構成可見散在柱狀上皮細胞、彈力纖維和平滑肌纖維,常存在炎症反應,可能有出血點甚至潰瘍。囊腫遠端膽管狹窄,或為囊腫壓迫而成角。囊內含稀薄棕色液體,一般無菌;完全梗阻時,因肝功能不良,膽汁可呈白色;繼發感染後色澤變深而混濁可培養出大腸埃希桿菌。囊內偶見結石但比想像的少見;而合併癌瘤者在膽管囊腫的病例中為2.5%比不存在囊腫者的膽管癌的發病率(0.007%~0.041%)高得多,而且一般發病年齡較輕平均為32歲確診後其平均存活時間為8個半月。膽囊通常較正常小,有時亦可增大。肝內膽管可以正常或輕度擴張,有的合併肝內膽管囊腫,並存在肝纖維化。肝臟可因膽總管遠端梗阻而淤膽腫大,甚至發生膽汁性肝硬化,從而引起門脈高壓症亦可因門脈直接受囊腫壓迫而產生門脈高壓症。囊腫感染可引起肝內膽管炎甚至多發性肝膿腫,以及大腸埃希桿菌敗血症。囊腫破裂或因試探穿刺發生漏泄可引起瀰漫性腹膜炎。
臨床表現
症狀多出現於兒童和成年期,據統計25%的病例在生後第1年作出診斷60%在10歲前作出診斷,23%是在40歲以上才作出診斷年齡最大者為78歲。臨床表現為間歇性上腹痛、右上腹腫塊和黃疸稱為膽總管囊腫三聯征但僅占總數的1/355%~60%的病例有腹痛,60%~75%有腫塊,65%~80%有黃疸。臨床表現頗不相同,可以完全不痛,或為上腹部能耐受之鈍痛,甚至是右上腹劇烈絞痛。黃疸是最常見的症狀在兒童往往為最先注意到的症狀,可為間歇性或進行性;嬰兒進行性黃疸,應考慮到先天性膽道閉鎖。黃疸重者可有皮膚刺癢、糞便灰白,尿暗黑色為膽汁尿的表現,黃疸程度與膽道梗阻和感染程度有直接關係。上腹或右季肋部可觸及腫物,大的可占全右腹部,捫之有囊性感,固定不活動,小型囊腫可稍有移動。發生感染後,則出現明顯觸痛和反跳痛。如果是十二指腸內膽總管膨出,則同時有十二指腸梗阻症狀。此外,尚可出現噁心、嘔吐、厭食、腹瀉以及體重減輕等發生感染則有寒戰、發熱、白細胞計數增加。
併發症:
最常見的是黃疸,在兒童往往為最先注意到的症狀,可為間歇性或進行性黃疸重者可有皮膚刺癢、糞便灰白尿暗黑色為膽汁尿。
診斷
根據患兒幼年起間歇出現典型的腹痛、黃疸、腹部包塊三大症狀應考慮本病,但部分不具有三大症狀需結合實驗室檢查、腹部B超、CT和膽道造影等做出診斷。
鑑別診斷:
以黃疸為主要表現者需與黃疸型肝炎膽總管閉鎖、溶血性黃疸鑑別;以腹部包塊為主要表現者尚需與小兒常見的腹膜後及腹腔內腫物相鑑別,如腎積水、腎胚胎瘤、畸胎瘤、肝腫瘤、腸系膜及大網膜囊腫等;伴腹痛者需與腸套疊、腸憩室膽道蛔蟲、膽囊炎等鑑別;肝內膽管囊腫應與先天性肝囊腫鑑別。
檢查
實驗室檢查:
肝功能試驗:查明黃疸的性質,對術前診斷亦屬必要。
其它輔助檢查:
1.X線檢查對診斷幫助很大。上腹部平片可見較密腫物陰影,胃腸X線鋇劑造影或低張十二指腸造影,可見胃受壓向左前移位,十二指腸向左前下方移位,十二指腸彎增大。X線鋇劑灌腸檢查可見結腸肝曲向前下方移位。膽囊造影經常失敗當血清膽紅素大於3mg/dl時,口服或靜脈造影均無顯影可能;只有在未出現黃疸之前,靜脈膽道造影還可能有價值。小的囊腫可望得到顯示;大的囊腫則因造影劑被稀釋而不顯影經皮膚肝穿刺作膽管造影,可能證實膽總管囊性擴張但有泄漏膽汁的顧慮經纖維十二指腸鏡逆行插管造影,如能成功,對診斷膽總管囊腫最有價值但50%的病例術後有澱粉酶升高,個別病例可因誘發胰腺炎而死亡。術中作膽管造影,最為有效,能描繪出囊腫的輪廓與肝內膽管狀態,對決定治療方案可提供有利的根據。
2.超音波檢查可發現恆定的液平段。斷層顯像儀能可靠地顯示出腹腔囊腫的位置和大小。肝臟放射性核素掃描有助於識別肝內膽管狀況,以及膽總管囊腫的位置和大小。選擇性腹腔動脈造影,可見大面積無血管區提示囊腫所在位置。
治療
1.炎症發作期治療
(1)禁食及胃腸減壓可減少膽汁和胰液分泌,減輕膽管內壓力。
(2)套用抗生素控制感染,膽道感染常見菌為革蘭染色陰性的腸道需氧菌和厭氧菌,以桿菌為主,可選用頭孢菌素和甲硝唑等。
(3)腹痛明顯者可適當用抗膽鹼能藥解痙。
(4)合併急性化膿性膽管炎、嚴重阻塞性黃疸、早期肝功能衰竭的重症患者可先行經十二指腸鏡鼻膽管引流或經皮肝穿刺膽管引流,初步減黃和控制感染後再選擇手術治療。
(5)血清澱粉酶升高者按胰腺炎處理
(6)積極防治休克,包括輸血補液,糾正水電解質和酸鹼失衡,監測生命體徵等。
(7)加強護肝營養支持治療補充各種脂溶性維生素(A、D、K等),以維持良好的營養狀況。
2.手術治療一旦作出診斷,即應採取手術治療。手術不外乎引流和切除術。憩室型與十二指腸內膽總管膨出型原則上應儘量採用切除術;只有普通型因囊腫太大,切除有困難可能損傷周圍重要組織,或在急性感染階段,只有採取引流術。引流術分外引流與內引流兩種。外引流容易招致低張性失水、酸中毒電解質紊亂,故除非在不得已的情況下如感染嚴重或全身情況太差才在緊急手術時經膽囊插管或作囊腫袋形縫合,待全身情況好轉以後,再建立膽腸通路。內引流術有囊腫十二指腸吻合術、囊腫胃吻合術和囊腫空腸吻合術但容易引起胃腸內容逆流,導致上行性膽管炎。故有人主張用胃大彎作成一管再與囊腫吻合;更普遍的是作Roux囊腫空腸Y型吻合術,利用一段長30cm、去功能的腸管與囊腫作端對邊吻合,70%~80%的病例能達到滿意療效囊腫腸吻合後,如果發生上行性膽管炎,多引起吻合口狹窄,並容易發生結石,還可因炎症刺激而繼發惡性變,常需再次手術這說明行囊腫初期切除術是比較理想的但切除術的死亡率高,故有的作者主張在重要結構部位只切除囊壁的內層,而保留囊壁一層薄的外膜作囊腫全切除,再將囊腫近端的膽管與空腸Y型支吻合,或作膽管對端吻合加作Oddi括約肌成型術。即使不能做到囊腫全切除至少應爭取儘量切除大部分囊壁,以減少術後併發症。內引流術的手術死亡率較低,但術後罹病率高;囊腫全切除術後的罹病率低,手術死亡率已從50%下降至5%左右。術前正確診斷率愈高,手術的死亡率愈低,1933年術前正確診斷率只有3%,目前已提高。
預後預防
預後:
隨著正確診斷此技術的提高目前此病的病死率已大大降低。肝臟移植術的發展使肝內外膽管閉鎖的預後有了改觀。
預防:
早期儘快明確診斷,及時手術治療是此病預防的關鍵應補充各種脂溶性維生素(A、D、K等),以維持良好的營養狀況。